多模式联合镇痛对产妇术后镇痛和康复的影响和评定
孙雪青
(大同市第三人民医院,山西 大同 037000)
0 引言
近年来,随着医疗技术和理念的发展的进步,更多有合并症的妇女有机会成为孕妇,剖宫产率也随之上升。剖宫产术后疼痛较为剧烈,有研究认为,对完全不加干预的剖宫产患者,其术后疼痛分级VAS 评分可以达到7-9 分,严重影响到产妇患者术后情绪稳定和早期康复,对产妇和新生儿均有不利的影响[1]。目前,常采用静脉自控镇痛(PCIA)或硬膜外自控镇痛(PCEA),但均存在不足,不能为患者提供满意有效的镇痛。近年来,超声在临床麻醉中的应用越来越广泛,超声引导下腹横肌平面阻滞得到广泛的认可并应用于临床实践。本研究主要探讨超声引导下双侧腹横肌平面阻滞对剖宫产患者术后镇痛作用的临床效果。
1 资料与方法
1.1 一般资料
本研究经本院伦理委员会批准,并与患者及其家属签署伦理知情同意书和麻醉知情同意书。选取本院剖宫产患者90 例,随机分为三组(N 组、E 组、T 组)。
入选标准:ASAⅠ-Ⅱ级、年龄<35 岁、体重50-80kg、无严重合并症。
排除标准:凝血功能异常;严重的肝肾功能障碍;脊柱畸形;全身感染或者穿刺部位感染;术中因麻醉效果不满意或其他突发情况需更改麻醉方式。
1.2 方法
患者常规禁饮食,入室开放左上肢外周静脉,在左侧卧位下,选择L3-4椎间隙行蛛网膜下腔穿刺并注入0.5% 罗哌卡因15mg,同时留置硬膜外导管备用,术中维持麻醉平面在T6或T8-S。胎儿娩出后,给予非甾体类抗炎药氨丁三醇30mg,术毕N 组行静脉自控镇痛(PCIA);E 组行硬膜外自控镇痛(PCEA)、T 组行超声引导下双侧腹横肌平面阻滞(TAPB)+静脉自控镇痛(PCIA)。
PCIA 的配方为:舒芬太尼2μg/体重稀释至100mL,无负荷量,持续2mL/h,锁定时间15min,单次剂量0.5mL。PCEA 的配方为:罗哌卡因0.15g 稀释至100mL,无负荷量,持续2mL/h,锁定时间15min,单次剂量0.5mL。超声引导下双侧TAPB 用药剂量及配方是0.25%罗哌卡因40mL,双侧各20mL。
1.3 指标
评估三组患者术后3h、6h、12h、24h 的VAS 评分;记录术后24h 内镇痛泵的按压次数;记录术后恶心、呕吐、瘙痒、尿潴留、呼吸抑制、穿破腹膜等不良反应发生情况,每发生一人次计数为1。
1.4 统计分析
采用SPSS 20.0 统计软件分析。符合正态分布的计量资料采用均数±标准差(±s)表示,组间比较采用单因素方差分析,两两比较方差齐者采用LSD 法。定性资料比较采用χ2检验或者Fisher 确切概率法检验。显著性检验水准α=0.05。
2 结果
2.1 三组患者一般情况比较
三组患者一般情况比较,差异均无统计学意义(P>0.05)。见表1。
表1 三组患者一般情况和手术时间比较(±s,n=30)
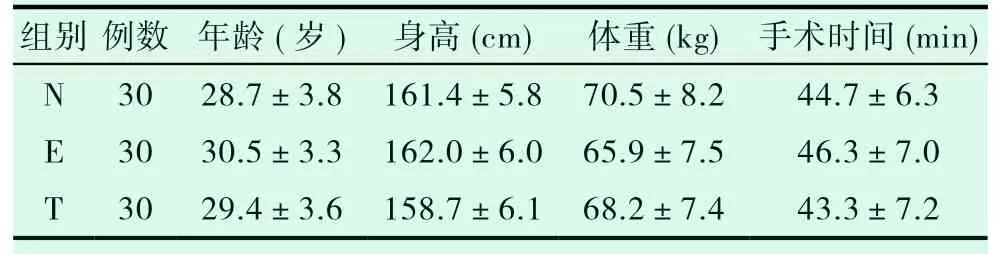
表1 三组患者一般情况和手术时间比较(±s,n=30)
?
2.2 三组患者各时点VAS 评分比较
与N 组比较,各时点E、T 两组VAS 评分均降低(P<0.05);E、T 两组比较,差异无统计学意义(P>0.05)。见表2。
表2 三组患者不同时点VAS 评分(±s,n=30)
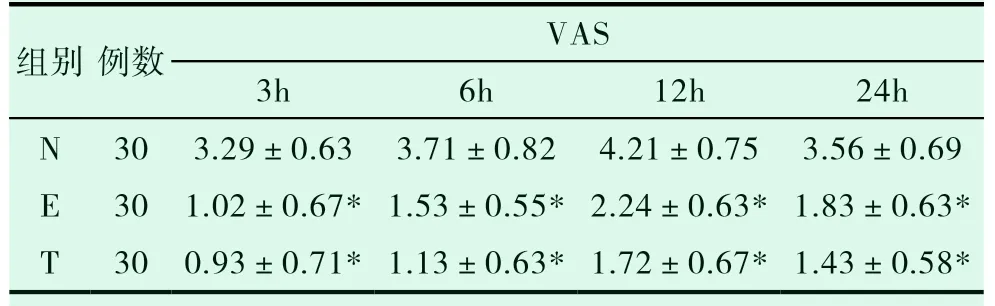
表2 三组患者不同时点VAS 评分(±s,n=30)
注:*与N 组比较,P<0.05。
?
2.3 三组患者镇痛泵按压次数比较
与N 组比较,E、T 两组镇痛泵按压次数明显减少(P<0.05)。E、T 两组比较,镇痛泵按压次数,差异无统计学意义(P>0.05)。见表3。

表3 三组患者24h 镇痛泵按压次数比较(n=30)
2.4 三组患者术后不良反应的比较
与T 组比较,N、E 两组术后不良反应发生例数明显增高(P<0.05);N、E 两组比较,E 组明显增高(P<0.05)。见表4。
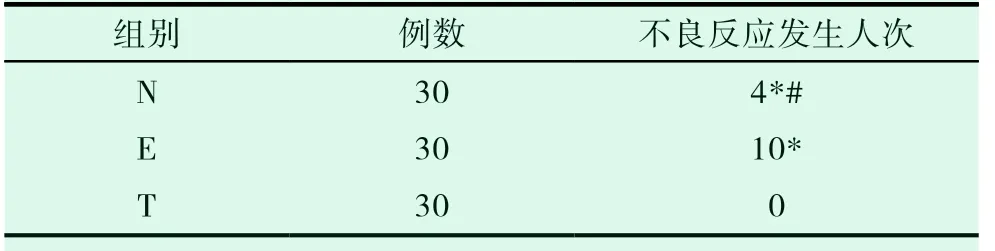
表4 三组患者术后不良反应的比较(n=30)
3 讨论
剖宫产术后疼痛较为剧烈,严重影响产妇的早期恢复和泌乳,术后急性期疼痛管理不足导致阿片类药物使用增加、产妇功能恢复延迟和产后抑郁增加。为剖宫产患者提供科学有效的术后镇痛管理,对产妇和新生儿均有积极的意义[1,2]。剖宫产患者术后最佳的疼痛管理模式,除了有效缓解疼痛,还应实现产妇术后活动不受限制、产妇和新生儿副作用最小、基本功能快速恢复和早日出院回家等目标[3]。目前,临床上对产妇术后镇痛管理没有统一模式,常用的术后镇痛方式主要有单次静脉注射镇痛类药物(非甾体类镇痛药或阿片类药物)、静脉自控镇痛(PCIA)、硬膜外自控镇痛(PCEA)等。
单次静脉注射镇痛药物,患者的血药浓度难以达到稳定的状态。血药浓度不稳定容易发生镇痛不全而增加产妇患者的痛苦,加重焦虑情绪,易发生术后抑郁状态或抑郁症;或者诱发患者恶心、呕吐、嗜睡或呼吸抑制等,增加镇痛相关性不良反应。
PCEA 能提供良好完善的术后镇痛,局部麻醉药通过扩散到硬脑膜并作用于脊神经根,阻滞所支配区域神经的痛觉传导,发挥镇痛作用。罗哌卡因心脏毒性小,有运动神经和感觉神经分离的作用,低浓度罗哌卡因用于术后硬膜外镇痛,不影响患者运动功能。但由于产妇术后需要早期下床活动和泌乳,加之产妇出汗较多,硬膜外导管容易固定不牢或者意外脱落,影响术后镇痛效果,且硬膜外导管长期留置增加感染风险。同时,孕产妇尤其合并妊高症、子痫前期等,凝血功能已发生突发的改变,长期留置硬膜外导管增加硬膜外血肿风险[4]。目前,随着医疗技术的不断进步,术后镇痛的管理中,硬膜外自控镇痛已逐步退出其主导作用[3]。本研究中,硬膜外镇痛能为患者提供较好的术后镇痛,降低术后VAS 评分,但是由于其术后瘙痒、尿潴留等并发症的发生,以及担心术后硬膜外导管脱出而限制产妇的正常活动和哺乳,硬膜外自控镇痛的患者满意率不高[5]。目前,临床常用的镇痛方式,以PCIA 为主,但由于剖宫产患者疼痛刺激较为强烈,单纯依赖静脉镇痛达不到有效的镇痛作用。为减轻疼痛,一味追加静脉药物镇痛剂量容易导致呼吸抑制、恶心、呕吐等并发症[6,7]。本研究中,静脉自控镇痛不能为患者有效减轻疼痛;增加镇痛药剂量,易致患者出现恶心、呕吐、甚呼吸抑制等并发症,其镇痛满意率明显减弱。
2001 年,Rafi 医生首次证明腹横机平面阻滞能为腹部手术患者提供满意的术后镇痛[8]。
腹横机平面阻滞(TAPB),是在腹内斜肌与腹横机间的神经筋膜层注射局麻药,阻断相关神经传导(下胸部6 对胸神经和第1 对腰神经),使前腹部的皮肤、肌肉及壁腹膜的疼痛感觉减弱,达到良好的腹壁镇痛效果[9]。相比于硬膜外镇痛,剖宫产术后早期,TAPB 可以提供同样有效的镇痛作用,降低VAS 评分,减少术后阿片类药物的用量,降低阿片类药物相关不良反应。但,TAPB 更利于产妇患者术后早期下床活动降低静脉血栓相关风险因素,且由于不需要长期留置硬膜外导管,降低了潜在的或者突发的凝血异常而导致的椎管内血肿或椎管内感染风险。相比于单纯静脉术后自控镇痛,TAPB 有效减少阿片类药物的使用量,较少相关并发症和不良反应。同时,TAPB 由于目标平面内血管分布极少,药物经血管吸收少而慢,故能维持较长的镇痛时间,提高了腹部手术患者镇痛满意率[6,10]。超声引导下TAPB,整个过程可视化,能准确定位针尖和药物注射位置,提高了穿刺的准确性和成功率,最大限度的避免了不良反应的发生[11,12]。本研究中,经超声引导实施神经阻滞,未见明显的穿刺相关并发症。
多模式镇痛即同时采用两种或两种以上不同作用机制的镇痛药物或方法,通过作用于疼痛感受器或疼痛传导的不同阶段,尽可能避免过量使用单一药物的并发症或单纯一种镇痛方式的镇痛不全以及不良反应。今年来,提倡的加速康复外科即ERAS 理念,推荐围术期多模式镇痛,更有利于减少单一镇痛药物的使用量,同时提供更满意完善的术后镇痛,利于患者术后早期下床活动和早期胃肠功能恢复[13]。本研究中,胎儿娩出后,提前使用非甾体类镇痛药,术后镇痛采用双侧TAPB 联合PCIA 为患者提供了良好的镇痛效果,且术后并发症明显降低,同时不影响患者术后正常活动和锻炼,镇痛满意率最高。

