献血者ALT 检测结果追踪与检测功效的重新评估
冯娟,杨波
(安阳市中心血站,河南 安阳455000)
丙氨酸氨基转移酶 (alanine aminotransferase,ALT)是我国现行献血法规定的无偿献血者必须检测的项目之一,ALT 作为非特异性检测指标,曾作为非甲非乙型肝炎的替代性检测指标, 在血液安全中发挥了重要的作用, 但由于该项检测指标的非特异性使得ALT 成为血液报废的首要原因[1-2]。2013 年8 月血站开始执行卫生部颁布的行业新标准[3],ALT 参考区间上限由原来40 U/L 调整为50 U/L,在一定程度上降低了由ALT 非特异性升高导致的血液报废[4]。 但随着4 代ELISA 试剂的普遍应用及血液核酸检测的全面覆盖,ALT 引入献血者筛查的意义已经发生了改变,对比国际上许多国家的筛查模式,是否取消ALT 的筛查或调整ALT 的筛查上限成为国内业内人士关注热议的焦点[5],因此我们应该重新正确评估ALT 在现行血液检测模式中的功效与意义。
1 材料与方法
1.1 研究对象 我站2017 年7 月至2018 年7 月251 例ALT 单项检测不合格再次献血的献血者。
1.2 仪器 奥林巴斯AU400 全自动生化分析仪(日本OLYMPUS),ML-STAR CH.8 全自动加样系统(瑞士HAMILTON),ML-FAME 24/20 全自动酶免后处理系统(瑞士HAMILTON),Uranus AE280 全自动酶免仪 (深圳爱康),ChiTas BSS1200 核酸血液筛查系统 (上海浩源生物科技有限公司),ABI7500 实时荧光定量PCR 仪 (美国应用生物系统公司)。
1.3 试剂 ALT 试剂: 美国贝克曼ALT 速率法;HBsAg 试剂:北京万泰、法国伯乐;抗-HCV 试剂:北京万泰、珠海丽珠;PCR 试剂:上海浩源乙型肝炎病毒、丙型肝炎病毒PCR-荧光法。 以上试剂均有国家批准文号和批批检标识, 且在有效期内使用。
1.4 方法
1.4.1 常规检测 采用酶联免疫吸附法(ELISA)对血液标本分别进行2 次HBsAg、抗-HCV、抗-HIV、抗-TP 检测, 采用速率法对献血者标本进行1 次ALT 检测(采血前已进行1 次速率法检测)。
1.4.2 核酸检测 采用PCR 方法对酶免检测阴性的血液标本进行乙型肝炎病毒(HBV-DNA)、丙型肝炎病毒(HCV-RNA)、人类免疫缺陷病毒(HIVRNA)定性检测。
1.4.3 追踪检测 2017 年7 月至2018 年7 月期间74 038 名献血者中因ALT 单项检测不合格的251例献血者, 对其再次献血进行ALT、HBsAg、 抗-HCV 和HBV-DNA、HCV-RNA 追踪检测。
1.5 统计学处理 应用SPSS 18.0 软件进行统计分析,计数资料比较采用χ2检验,计量资料采用±s表示, 组间比较采用t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 献血者ALT 与肝炎病毒指标相关性比较 结果 988 例ALT 不合格、73 050 例ALT 合格标本与HBsAg、HBV-DNA、抗-HCV、HCV-RNA 相关性结果比较,χ2值分别为2.69、0.32、9.36、0.03。见表1。
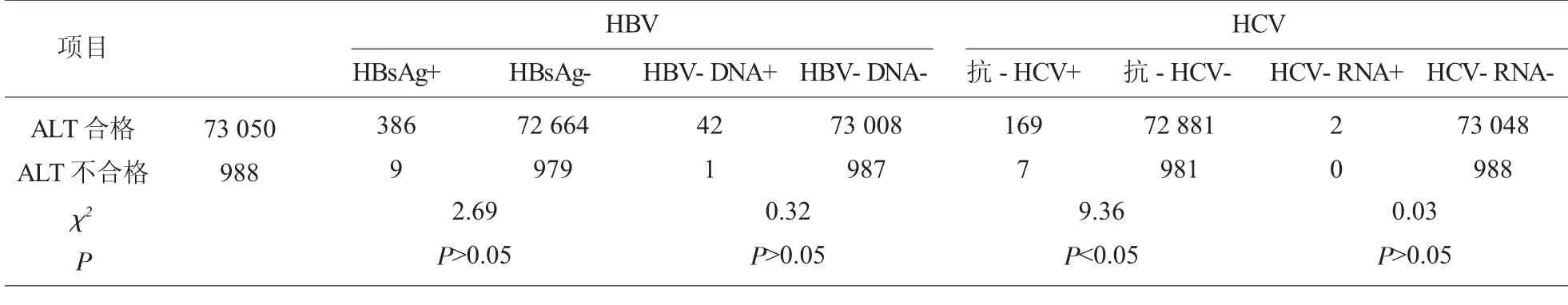
表1 献血者ALT 与肝炎病毒指标相关性比较
2.2 献血者ALT 不合格追踪结果比较 251 例ALT 单项检测不合格的献血者6 个月后再次献血ALT 不合格率为26.69%(67/251);12 个月后再次献血ALT 不合格率为25.71%(27/105); 肝炎病毒相关性指标检测全部阴性。 见表2。
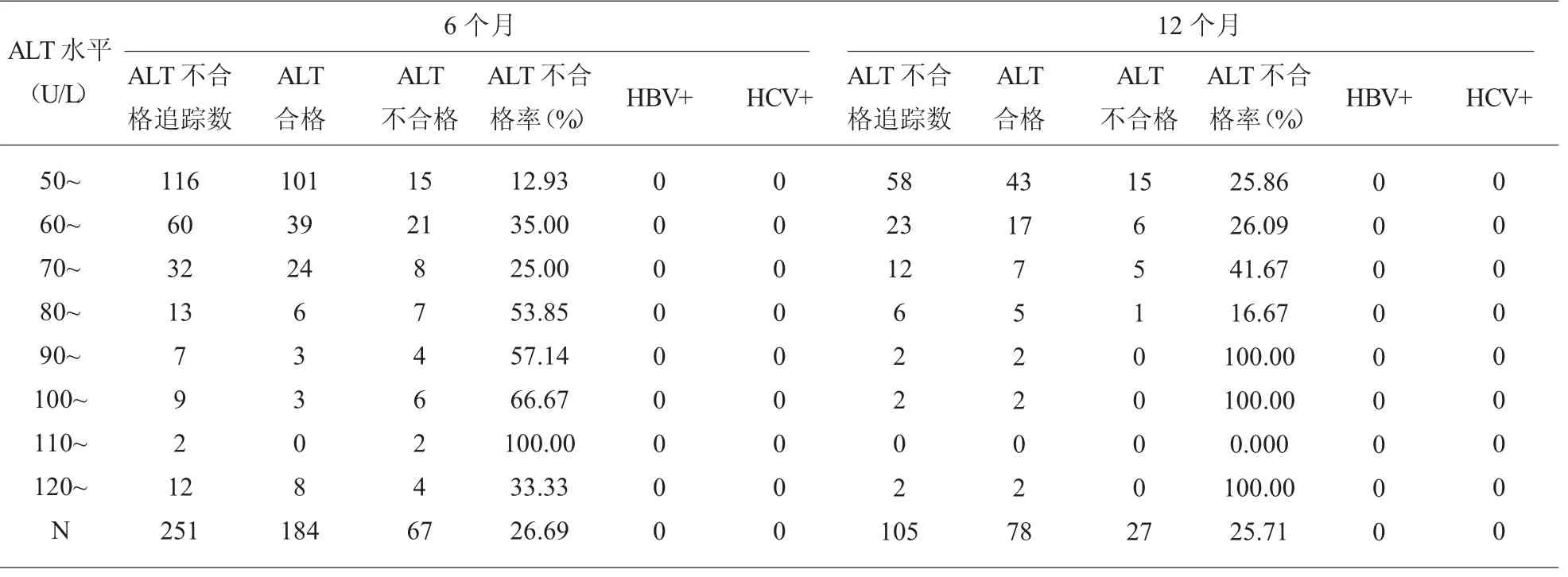
表2 献血者ALT 不合格追踪结果比较
2.3 重复献血者ALT 不合格次数结果比较 ALT 1次不合格、连续2 次不合格、连续3 次不合格检测值分别为 (57.77±6.85)、(96.86±45.32)、(90.00±37.44); 不同组别之间比较t 值分别为0.25、6.17、6.83。 见表3。
表3 重复献血者ALT 不合格次数结果比较(±s)
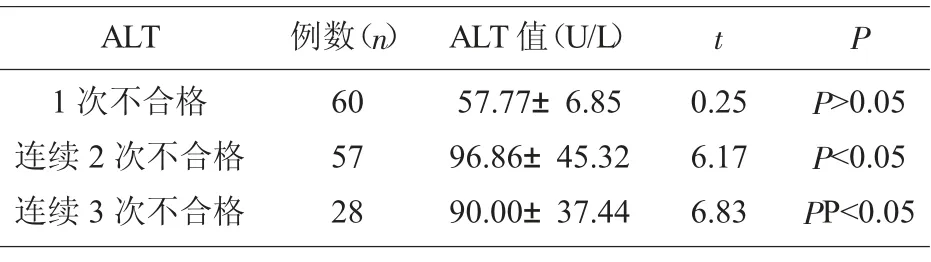
表3 重复献血者ALT 不合格次数结果比较(±s)
ALT 例数(n)1 次不合格连续2 次不合格连续3 次不合格P 60 57 28 ALT 值(U/L) t 57.77±6.85 96.86±45.32 90.00±37.44 0.25 6.17 6.83 P>0.05 P<0.05 PP<0.05
3 讨论
42 例HBV-DNA 反应性和2 例HCV-RNA 反应性标本ALT 检测均为合格,说明ALT 异常升高晚于核酸检测,这与金新莉等研究结果[6]是一致的, 因此ALT 检测对筛查HBV、HCV 窗口期感染无相关性意义。 386 例HBsAg 反应性和169 例抗-HCV 反应性标本中ALT 检测不合格仅为16 例,明显低于非肝炎性ALT 异常升高,16 例病毒性肝炎合并ALT 异常升高者其ALT 值并无规律可寻,这是由于重型肝炎存活的肝细胞较少,ALT 活性反而随着病情的恶化而降低, 因此不能简单地以ALT 升高的程度来判断肝炎病情, 也不能以ALT异常升高而判断受检者是否患有病毒性肝炎[7]。ALT 与肝炎病毒指标统计分析发现,HBsAg、HBVDNA、HCV-RNA 反应性与ALT 不合格之间无统计学意义, 但抗-HCV 反应性与ALT 不合格之间具有统计学意义,提示ALT 检测在HCV 检测中具有一定意义,其影响因素应做进一步研究,完全取消ALT 检测从血液安全角度考虑有失偏颇。
对于251 例ALT 升高献血者追踪6 个月后发现,26.69%献血者ALT 仍升高; 其中105 例ALT升高献血者继续追踪12 个月后发现,25.71%献血者ALT 仍升高,且肝炎相关性指标均为阴性,无1例发展成为病毒性肝炎。 说明251 例ALT 升高人群中约3/4 为非特异性ALT 升高,1/4 为非肝炎特异性升高,均无肝炎相关性,非特异ALT 升高与性别、年龄、献血季节等相关因素有关[8]。 经追踪发现,存在非肝炎性ALT 特异性升高人群,该人群无肝炎感染, 但能较为稳定地维持在正常水平以上的ALT 值,这应与饮酒、睡眠、运动等一过性影响因素无相关性。 有研究表明BMI、肥胖所引起的代谢综合征、 非酒精性脂肪肝病导致的肝细胞损害都是ALT 升高的因素之一[9-10],该结论需进一步进行非肝炎性ALT 特异性升高人群分布与调查后得以证实。
随机抽取145 份ALT 不合格次数不同的三组重复献血者, 发现连续2 次不合格和连续3 次不合格的献血者ALT 的均值之间无统计学意义,但与一次不合格的献血者ALT 均值比较具有统计学意义。 连续多次ALT 不合格ALT 水平明显高于一次不合格ALT 水平,50 U/L~90 U/L 区间的ALT 升高人群多为非特异性ALT 升高, 由非病理性因素引起且与肝炎病毒无关, 但其报废的血液超过75%, 这与刘如萱发表献血者80%以上的ALT 不合格不是由于急性病毒性肝炎引起的观点[11]比较接近,临床肝炎防治指南[12-13]设定ALT 的2 倍正常值作为参考标准, 因此笔者认为有必要调整血液筛查ALT 检测上限。
综上所述, 目前血液肝炎相关性检测技术已发展较为成熟,且核酸检测已全覆盖,应摒弃过去把ALT 检测作为病毒性肝炎的淘汰依据, 可以增加肝炎特异性检测项目作为血液筛查的依据,应调整非肝炎性ALT 特异性升高人群的检测上限,虽然ALT 血液筛查是一项低成本的检测项目,但其较低的特异性所带来高报废率及负面影响不可估量。

