腹膜透析患者体质量指数与腹膜透析充分性的关系
陈铭聿,周丽君,李建中,肖卓韬,李琳,徐德宇
(苏州大学附属第一医院 肾内科,江苏 苏州 215008)
腹膜透析是临床重要的肾脏替代治疗方法之一,在保护残余肾功能、提高终末期肾脏病患者生活质量等方面具有独特的优势,因为腹膜功能衰竭、腹膜炎等影响因素,其临床应用受到了一定限制。随着透析人群健康意识的提高,透析及护理技术的成熟,纠正贫血、降血清磷水平、改善心功能等一系列新型药物的临床应用,腹膜透析患者的预后得到了极大改善,生存时间不断延长。因腹膜炎发生率、超滤衰竭或透析不充分导致的腹膜透析退出率仍然较高,目前临床仍缺乏腹膜透析相关腹膜炎及腹膜透析充分性相关预测指标。有文献指出,腹膜透析患者体质量指数(body mass index, BMI)与腹膜炎发生率、病死率有关[1-4]。也有少数研究报道,BMI 与腹膜透析充分性显著相关[5-6]。尽管部分研究结论并不一致,但均提示腹膜透析患者BMI 可能与腹膜透析期间相关并发症发生率及腹膜透析充分性关系紧密。
1 资料与方法
1.1 一般资料
回顾性分析2016 年1 月—2020 年5 月在苏州大学附属第一医院肾内科行腹膜透析并规律随访的282 例患者。按BMI 分为4 组:低体质量组(BMI <18.5 kg/m2)18 例;正常体质量组(18.5~<24.0 kg/m2)168 例;超体质量组(24~<28 kg/m2)75 例;肥胖组(BMI ≥28 kg/m2)21 例[7]。根据改善全球肾脏病预后组织指南[8],对所有入组病例按照慢性肾脏病流行病公式计算残余肾功能。记录患者年龄、性别、原发病等相关资料,采用相同测量仪测量患者腹膜透析置管术前身高(脱鞋)、体重、血压等数据,记录患者12 个月内腹膜炎发生率、是否因透析充分性不佳增加透析剂量、是否因超滤不佳而采用高浓度腹膜透析液或更改为日间不卧床腹膜透析。
1.2 纳入与排除标准
1.2.1纳入标准①腹膜透析管植入术后行持续不卧床腹膜透析;②规律随访并按时完成腹膜透析充分性评估及腹膜平衡试验。
1.2.2排除标准①既往行血液透析或随访期间同时行血液透析;②使用自动腹膜透析机进行透析;③失访患者。
1.3 检测指标
采集患者空腹血标本,使用ADVIA2400 全自动生化分析仪(德国西门子公司)检测血常规、肝肾功能,测定血红蛋白、白蛋白、甘油三酯、总胆固醇等生化指标。
1.4 腹膜平衡试验
每周总尿素清除率(Kt/V)是反映透析充分性的重要指标之一,本研究分析不同BMI 组患者不同时期Kt/V。在腹膜透析开始后1 个月、6 个月及12个月测定患者Kt/V 及行腹膜平衡试验。腹膜平衡试验方法[9]:使用2.5%低钙腹膜透析液留腹过夜8~12 h后,充分排放残留腹膜透析液,将2 L 2.5%腹膜透析液注入腹腔,分别在0 h、2 h、4 h 后留取腹膜透析液,2 h 后静脉采血,测定葡萄糖、肌酐水平并经公式校正。计算4 h 透析液肌酐浓度与血浆肌酐浓度的比值(dialysate/plasma creatinine,D/Pcr)判定患者的腹膜转运功能。其中,D/Pcr 0.82~1.03 为高转运,0.66~<0.82 为高平均转运,0.50~<0.66 为低平均转运,0.34~<0.50 为低转运。
1.5 统计学方法
数据分析采用SPSS 20.0 统计软件。计量资料以均数±标准差(±s)表示,比较用单因素方差分析或重复测量设计的方差分析;相关性分析用Pearson 法;影响因素用多元线性回归分析或多因素Logistics 回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 各组患者临床资料比较
纳入282 例患者中,男性166 例(58.9%),女性116例(44.1%);合并糖尿病30 例(10.6%),平均BMI(22.96±2.22)kg/m2。低体质量组、正常体质量组、超体质量组、肥胖组患者的BMI、糖尿病、增加透析剂量、增加腹膜透析液浓度、腹膜炎发生率比较,差异有统计学意义(P<0.05)。以BMI 24 kg/m2为界,超体质量组和肥胖组患者腹膜炎发生率高于低体质量组和正常体质量组(P<0.05)。4 组患者年龄、白蛋白、血红蛋白、总胆固醇、甘油三酯、血糖、使用血管紧张素转化酶抑制剂(angiotensin converting enzyme inhibitor, ACEI)/血管紧张素Ⅱ受体阻滞剂(angiotensin Ⅱreceptor blocker, ARB),以及透析前、透析后血压比较,差异无统计学意义(P>0.05)。见表1。
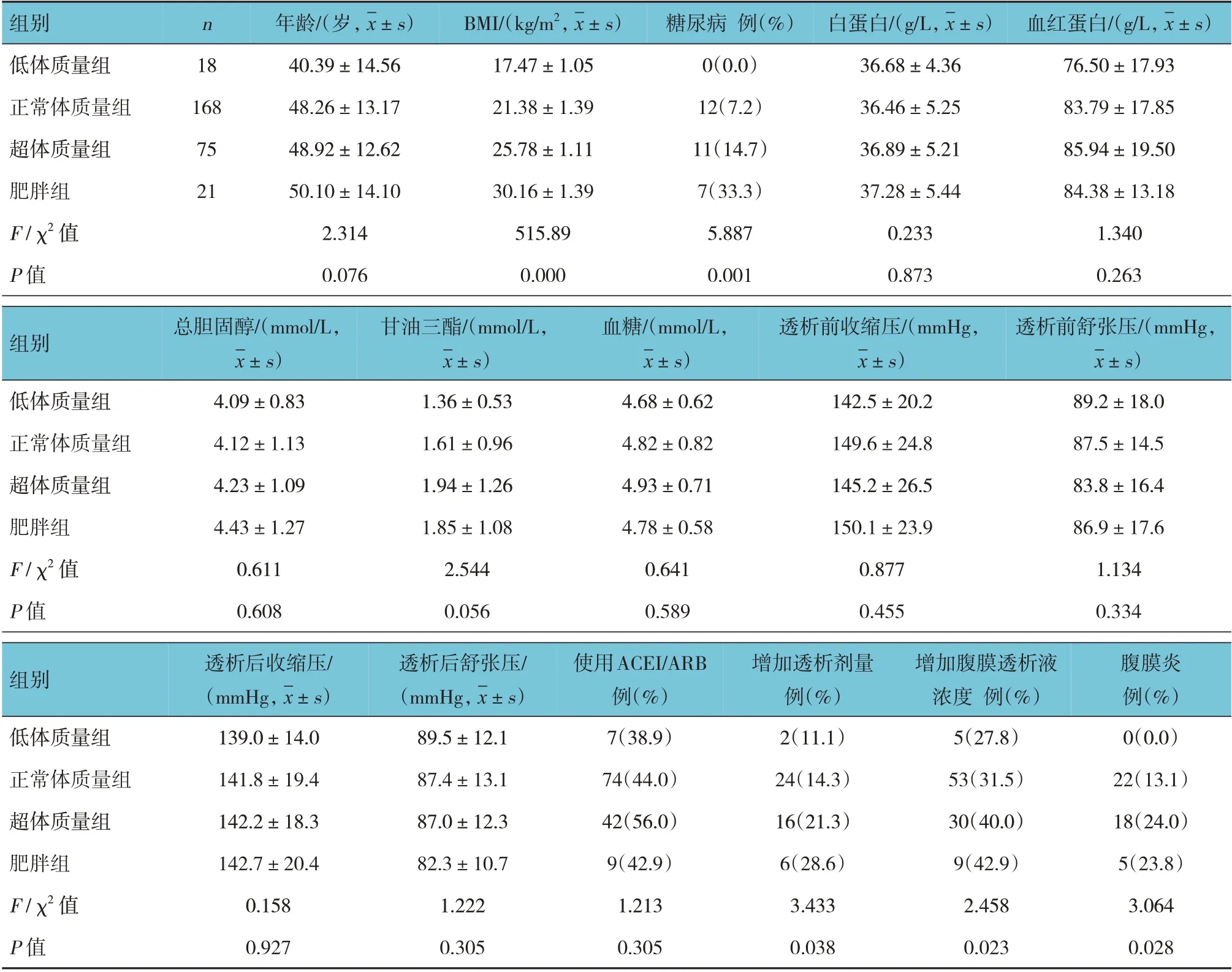
表1 4组患者临床资料比较
2.2 BMI与腹膜透析充分性的关系
低体质量组、正常体质量组、超体质量组、肥胖组患者腹膜透析开始后1 个月、6 个月及12 个月Kt/V 比较,采用重复测量设计的方差分析,结果:①不同时间点Kt/V 有差异(F=2.115,P=0.144);②4组患者的Kt/V 有差异(F=4.151,P=0.033);③4 组患者的Kt/V 变化趋势无差异(F=0.545,P=0.476)。见表2。
表2 4组患者不同时间点Kt/V的变化 (±s)
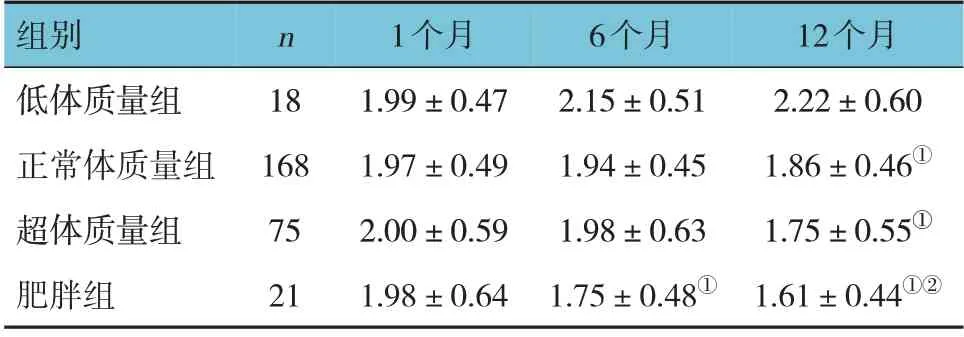
表2 4组患者不同时间点Kt/V的变化 (±s)
注:①与低体质量组比较,P <0.05;②与正常体质量组比较,P <0.05。
12个月2.22±0.60 1.86±0.46①1.75±0.55①1.61±0.44①②组别低体质量组正常体质量组超体质量组肥胖组n 18 168 75 21 1个月1.99±0.47 1.97±0.49 2.00±0.59 1.98±0.64 6个月2.15±0.51 1.94±0.45 1.98±0.63 1.75±0.48①
Pearson 相关性分析结果表明,透析1 个月后每周总Kt/V 与白蛋白、血红蛋白、残余肾功能呈正相关(r=0.142、0.224 和0.237,P=0.033、0.001 和0.001),与血尿素氮呈负相关(r=-0.156,P=0.009);腹膜透析6 个月后每周总Kt/V 与残余肾功能呈正相关(r=0.147,P=0.016),与血尿素氮、BMI 呈负相关(r=-0.161 和-0.147,P=0.009 和0.016);腹膜透析后12 个月每周总Kt/V 只与BMI 呈负相关(r=-0.247,P=0.001)。
以不同时期每周总Kt/V 作为为因变量,以性别、年龄、BMI、白蛋白、血红蛋白、残余肾功能、尿素氮、甘油三酯为自变量,进行多元线性回归分析,结果显示:性别、残余肾功能、白蛋白是腹膜透析1 个月后每周总Kt/V 的影响因素(b=0.314、0.061 和0.016,P=0.001、0.001 和0.020);性别及BMI 是透析12 个月后每周总Kt/V 的影响因素(b=0.386 和-0.029,均P=0.001)。
2.3 BMI与腹膜转运类型的关系
低体质量组、正常体质量组、超体质量组、肥胖组患者腹膜透析开始后1 个月、6 个月及12 个月D/Pcr 比较,采用重复测量设计的方差分析,结果:①不同时间点D/Pcr 有差异(F=2.384,P=0.589);②4组患者D/Pcr 有差异(F=0.286,P=0.834);③4 组患者D/Pcr 变化趋势无差异(F=1.346,P=0.644)。见表3。
表3 4组患者不同时间点D/Pcr的变化 (±s)
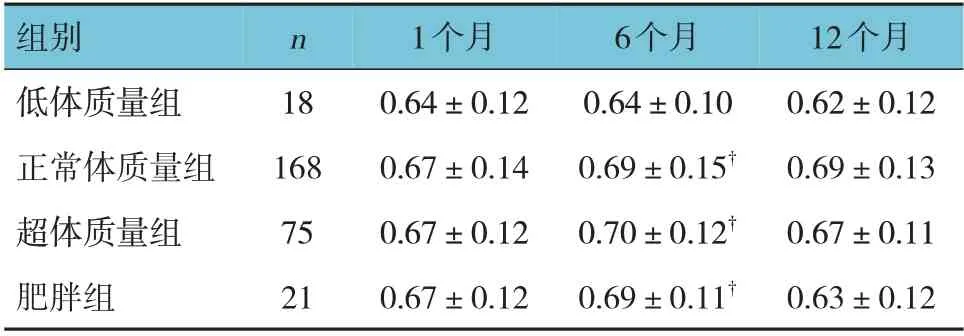
表3 4组患者不同时间点D/Pcr的变化 (±s)
注:†与低体质量组比较,P <0.05。
组别低体质量组正常体质量组超体质量组肥胖组12个月0.62±0.12 0.69±0.13 0.67±0.11 0.63±0.12 n 18 168 75 21 1个月0.64±0.12 0.67±0.14 0.67±0.12 0.67±0.12 6个月0.64±0.10 0.69±0.15†0.70±0.12†0.69±0.11†
以12 个月患者D/Pcr 为因变量,以性别、年龄、BMI、白蛋白、血红蛋白、总胆固醇、甘油三酯、糖尿病为自变量,进行多元线性回归分析,结果显示:性别、BMI、糖尿病是腹膜透析12 个月后D/Pcr 的影响因素(b=-0.047、0.081 和-0.005,P=0.006、0.003 和0.047)。
2.4 腹膜透析后发生腹膜炎的影响因素分析
以性别、年龄、BMI、白蛋白、血红蛋白、总胆固醇、甘油三酯、血糖为自变量,对所有患者是否发生腹膜炎进行多因素Logistics 回归分析,引入水准为0.05,剔除水准为0.10,结果显示:高BMI[O^R=1.110(95% CI:1.006,1.225)]、高龄[O^R=1.049(95% CI:1.022,1.077)]及低白蛋白[O^R=0.911(95%CI:0.852,0.975)]是腹膜透析12 个月后发生腹膜炎的危险因素(P<0.05)。见表4。
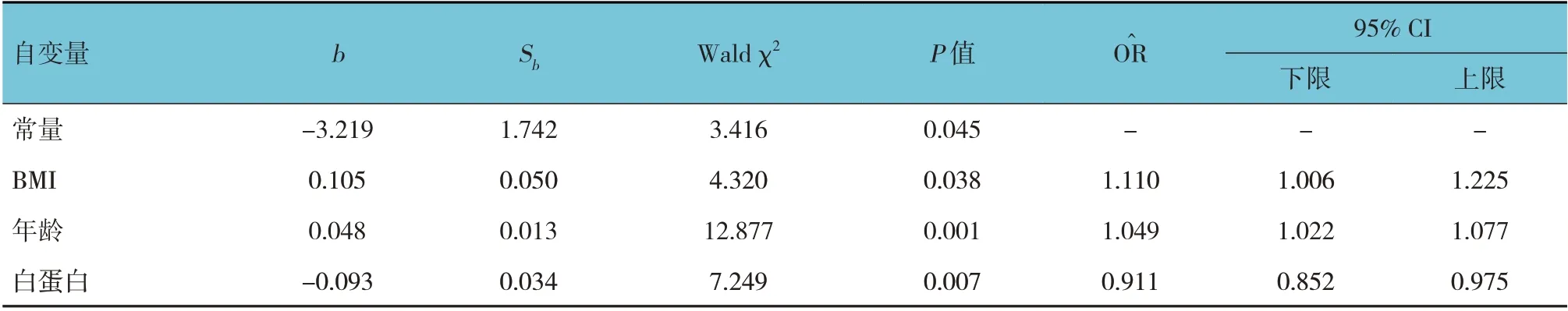
表4 腹膜透析后发生腹膜炎的多因素Logistic回归分析参数
3 讨论
腹膜透析是重要的肾脏替代治疗方法之一,相较于血液透析,腹膜透析具有避免反复穿刺、居家治疗、简单便捷的优势,并且对残余肾功能具有独特的保护作用。BMI 与透析患者预后的关系首先在血液透析患者中报道[10-11],高BMI 血液透析患者预后较好,可能与高BMI 患者营养状态更好,蛋白质能量营养不良发生率较低有关,这些研究结论与临床观察到的现象一致。随后学者们对BMI与腹膜透析患者预后的关系进行了研究,多项研究均提到高BMI 患者腹膜炎发生率较高[12-14]。大多数研究指出,高BMI 或肥胖可能是腹膜透析患者死亡及技术失败的高危因素[15-17],少数文献报道BMI并不影响患者预后[18]。关于BMI 与腹膜透析充分性或腹膜转运类型相关性研究则较少,我国学者谢洋[19]曾报道高BMI 是腹膜高转运的危险因素。
本研究结果表明在腹膜透析早期,BMI 与透析充分性无相关性,进行腹膜透析1 个月后患者Kt/V与残余肾功能、白蛋白水平呈正相关;多元线性回归分析同样表明Kt/V 受到残余肾功能及白蛋白水平的影响,提示在早期腹膜透析进程中,残余肾功能及自身营养状态对腹膜透析充分性起到更重要的作用。然而随着腹膜透析进程的持续,12个月时低体质量组患者Kt/V 显著高于其余3 组,而肥胖组患者Kt/V 明显低于正常体质量组及低体质量组,且此时Kt/V 与BMI 呈负相关;多元线性回归分析结果显示12 个月时患者Kt/V 受BMI 影响。而在腹膜透析转运功能方面,腹膜透析1 个月后低体质量组患者4 h 透析液D/Pcr 显著低于正常体质量组,而其他组患者D/Pcr 水平基本与前次腹膜平衡实验结果保持一致。在实际临床工作中除检测Kt/V、D/Pcr 外,医师常通过患者一般情况、超滤水平、尿毒症相关症状、酸碱及电解质平衡等多个方面综合评估患者是否达到透析充分状态,并结合腹膜透析评估结果适当调整患者透析方案。本研究结果表明,随着BMI 升高,更多患者因出现透析或超滤不充分的临床症状而不得不增加透析剂量、增加透析液浓度或改为不卧床腹膜透析,同时高BMI 患者具有更高的腹膜炎发生率,而早期发生腹膜炎使技术失败概率更高,是腹膜透析患者预后不良的高危因素。本研究结果提示对低体质量患者而言,尽管初始D/Pcr 水平较低,腹膜处于较低转运状态,但此时足够的超滤量可以有效缓解体内水钠潴留状态、降低心脏负荷,同时兼有较好的毒素清除能力及腹膜透析充分性,因此在保证适当蛋白及营养物质摄入情况下,低体质量患者可能预后更好;而对肥胖患者而言,其透析充分性及腹膜转运功能均明显低于其他组患者,且伴随腹膜透析时间延长,腹膜炎发生率、腹膜功能及充分性有进一步下降可能。
本研究提示可适当提前进行腹膜透析,患者自身残余肾功能可能对提高腹膜透析充分性有重要作用。本研究提示高BMI 可能对腹膜透析各方面产生不利影响,应在透析前综合评估患者相关状态,可能对避免患者短期内腹膜透析技术失败有一定意义。BMI 还可帮助临床医师预判患者腹膜透析充分性及腹膜状态,做出前瞻性临床对策。目前临床上透析处方的调整主要依赖于腹膜透析评估结果及临床症状,往往具有一定的滞后性,因透析不充分导致的毒素蓄积或超滤不足在腹膜透析处方调整之前即可对机体产生损害。而本研究也发现,随着BMI 升高,需要调整腹膜透析方案的患者比例也逐渐增多,同时BMI 有可能作为一个远期腹膜功能的预测指标,帮助临床医生对患者做出个性化的前瞻性腹膜透析决策,进一步降低尿毒症相关并发症的发生率。本研究局限性在于:①观察时间较短,BMI 在更长时间腹膜透析中的影响需要进一步证明。②测量方法、采血时间、患者用药史等多重因素均可能对数据产生影响。③尽管有部分糖尿病肾病或合并糖尿病患者进入了研究队列,但该部分患者血糖控制尚可,本研究未发现血糖对透析充分性、腹膜功能以及腹膜炎发生率的影响。④本研究阐明了BMI 与腹膜功能和充分性的关系,但腹膜透析初期人为控制BMI 是否可改善腹膜功能及透析充分性,则需要更多前瞻性研究证明。

