住院老年患者吞咽障碍现状及影响因素研究
赵文婷 张雪梅 杨茗
(1.天津市眼科医院 天津市眼科学与视觉科学重点实验室 天津市眼科研究所天津医科大学眼科临床学院,天津 300020;2.四川大学华西医院老年医学中心)
吞咽障碍(dysphagia)是常见的老年综合征之一[1],它是由于下颌、双唇、舌、软腭、咽喉、食管括约肌或食管功能受损, 不能安全有效地把食物由口送到胃内获取足够营养和水分的进食困难[2]。其患病率在65 岁以上的老年人中约为30%[3],在住院老年患者中约为39.8%[4]。吞咽障碍会导致老年人发生营养不良、脱水、误吸、噎食、窒息等不良结局[5]。
吞咽障碍的危险因素分两类, 第一类为疾病因素,诸多口咽部器质性病变、食管疾病等均会引起吞咽障碍; 而第二类为与增龄相关的一系列退行性变化,如舌肌力量下降、食管括约肌功能下降等[1,6],欧洲肌少症工作组在2010 年将这种与增龄相关的骨骼肌容积和功能的下降称为肌少症[7]。 包括舌肌、食管括约肌在内, 直接参与吞咽过程的肌肉共有26块,这些肌肉的功能下降会直接影响吞咽功能,继而引起吞咽障碍[6]。本研究拟探究吞咽障碍现状并分析其影响因素, 为护理人员对老年人吞咽障碍的早期识别、预防及管理提供理论依据。
1 对象与方法
1.1 研究对象 采用便利抽样法选取2018 年12 月至2019 年4 月入住某三级甲等综合医院老年科的老年患者。纳入标准:年龄≥60 岁;生命体征平稳,能够经口进食;语言沟通能力正常,能配合完成评估及调查。 排除标准:重度认知功能障碍(简易操作智力状态问卷评定为重度认知功能障碍);置入人工关节或安装心脏起搏器等不能完成生物电阻抗检测者;由于器质性疾病导致吞咽障碍者,如脑卒中、头颈部肿瘤、阿尔兹海默病等。本研究所有研究对象均知情同意, 研究已通过四川大学华西医院生物医学伦理委员会审查(2018 年审390 号)。
1.2 研究方法
1.2.1 研究工具
1.2.1.1 一般资料调查表 包括性别、年龄、文化程度、是否使用安眠药、是否疼痛等。
1.2.1.2 吞咽障碍评估 采用中国吞咽障碍康复评估与治疗专家共识推荐的通用筛查量表—吞咽障碍筛查工具(Eating Assessment Tool-10, EAT-10)进行吞咽障碍的评估[8]。 EAT-10 是BELAFSKY 等[9]学者于2008 年研发的吞咽障碍筛查工具, 量表共10 个条目,各条目评分分为4 个等级,0 分为没有,4 分为严重,量表的总分为0~40 分,总分≥3 分判定为吞咽功能异常。 EAT-10 的中文版在中国老年人群中具有较好的重测信度、评定者间信度、内在一致性和分半信度[10]。
1.2.1.3 肌少症评估 采用欧洲老年人肌少症工作组于2018 年更新的肌少症诊断标准(European Working Group on Sarcopenia in Older People,EWGSOP2)及亚洲肌少症工作组推荐的适用于亚洲人群的诊断界值进行肌少症的评估[11]。 评估共涉及3 个指标:①肌容积下降。肌容积采用生物电阻抗法,人体成分分析仪(Inbody S10)进行检测,采用卧位测量,测量前嘱患者排空膀胱、不佩戴任何金属首饰、装饰。 四肢肌容积指数(ASMI)=四肢的肌肉量/身高2。 将男性四肢肌容积指数(ASMI)<7.0 kg/m2,女性<5.7 kg/m2定义为肌容量下降。②握力下降。 采用电子握力计(香山CAMRY EH101)进行测量,嘱患者取立位、坐位或卧位,测量优势手握力,共测量2 次,取较大值进行记录。握力男性<26 kg、女性<18 kg 定义为握力下降。③身体活动能力下降。嘱患者以日常步行速度行走6 m,记录时间,计算步速,步速≤0.8 m/s 或无法行走定义为日常活动能力下降。若仅存在“②握力下降”则判定为肌少症前期;存在“①肌容积下降”和“②握力下降”则判定为肌少症(非重度);若存在“①肌容积下降”、“②握力下降”和“③身体活动能力下降”则判定为重度肌少症。
1.2.1.4 日常生活活动能力评估 采用Barthel 指数(Barthel Index, BI)评定量表对老年人的日常生活活动能力(Activityof Daily Life, ADL)进行评估,总分0~100 分。评定结果分为4 个等级:100 分为生活完全自理,61~99 分为生活基本自理,41~60 分为生活部分自理,0~40 分为生活完全不能自理。 中文版Barthel 指数评定量表的Cronbach’s α 系数为0.916,且具有较好的结构效度和预测效度[12]。
1.2.1.5 认知功能评估 采用简易操作智力状态问卷(Short Portable Mental Status Questionnaire, SPMSQ)进行评估。 问卷共10 个条目,结果判断时应将评估对象的错误题数与其教育背景相结合。 本研究采用郭晋武[13]译制的中文版,其敏感度为75%~82%,特异度为90%。
1.2.1.6 营养状况评估 采用微型营养评定法(Mini Nutritional Assessment Short Form, MNA-SF) 进行营养状况评估。 量表总分为14 分,得分≥12 分为营养状况正常, 得分为8~11 分为存在营养不良风险,得分≤7 分为营养不良。MNA-SF 量表的准确性为87.5%,敏感性为85.7%,特异性为96.0%[14]。
1.2.1.7 抑郁评估 采用简版老年抑郁量表(Geriatric Depression Scale-15,GDS-15)进行评估。 量表总分为0~15 分,得分越高,表示抑郁症状越明显。其灵敏度为72%~97%,特异度为65%~95%。本研究采用的中文版量表在中国老年人群中的Cronbach’s α 系数为0.793,重测信度为0.728[15]。 本研究中判定分数≥5 分为抑郁。
1.2.1.8 合并症评估 采用Charlson 合并症指数(Charlson Comorbidity Index,CCI)进行评估,包括心血管系统、呼吸系统、肾脏系统、消化系统、神经系统、肿瘤、免疫系统的19 种基础疾病组成的19 个条目,适用于预测多病共存患者的预后和死亡风险。 评分时根据不同疾病赋予1 分、2 分、3 分、6 分等不同的分值,累加之和即为评估对象的基础疾病评分,评分越高提示患者的疾病负担越重。 研究表明内部一致性信度为0.808[16]。
1.2.1.9 小腿围 嘱被测量者取立位、坐位或卧位,使用软尺测量小腿最粗壮处横截面周长[17],单位为cm,精确到小数点后1 位。
1.2.2 调查方法 招募医学相关专业硕士研究生作为调查员,对调查员进行统一培训和考核,考核合格后参与调查。 由本人与调查员分别完成肌少症的测量及其他数据的收集。
1.2.3 统计学方法 分类变量采用频数、构成比进行描述;符合正态分布的连续变量采用均数±标准差进行描述,不符合正态分布的连续变量采用中位数、第25 百分位数和第75 百分位数进行描述。 连续变量的组间比较采用两独立样本t 检验或两独立样本秩和检验,分类变量的组间比较采用Pearson χ2检验,有序多分类资料的组间比较采用秩和检验。 吞咽障碍相关因素的多因素分析采用二元Logistic 回归。
2 结果
2.1 住院老年患者一般资料 研究显示,382 例住院老年患者中,男257 例(67.3%),女125 例(32.7%);年龄60~102 岁,居住状况为同配偶或子女同住者有353 例(92.4%),独居者23 例(6%),居住在养老机构或其他者6 例(1.6%)。 见表1、表2。
2.2 住院老年患者吞咽障碍的发生情况 研究结果显示382 例老年患者中, 存在吞咽障碍者96 例,占25.1%。 其中,96 例吞咽障碍患者中存在条目9“我吃东西时会咳嗽”(70.8%)、条目5“吞咽药片(药丸)费力”(54.2%) 和条目4 “吞咽固体食物费力”(47.9%)者最多,表明这三类症状可能为老年吞咽障碍患者最常出现的症状。
2.3 住院老年患者肌少症的发生情况 382 例老年患者中处于肌少症前期者119 例,占31.2%,存在肌少症者72 例,肌少症的患病率为18.8%,其中65 例为重度肌少症。
2.4 不同特征住院老年患者吞咽障碍发生差异比较 研究结果显示, 不同牙齿数、 进食是否需要帮助、认知状况、是否有肌少症、肌少症程度、年龄、Charlson 合并症指数得分、住院时间、日常生活活动能力、抑郁评分、营养状况、体质量指数、小腿围的住院老年患者吞咽障碍发生情况差异有统计学意义(P<0.05)。 见表1、表2。
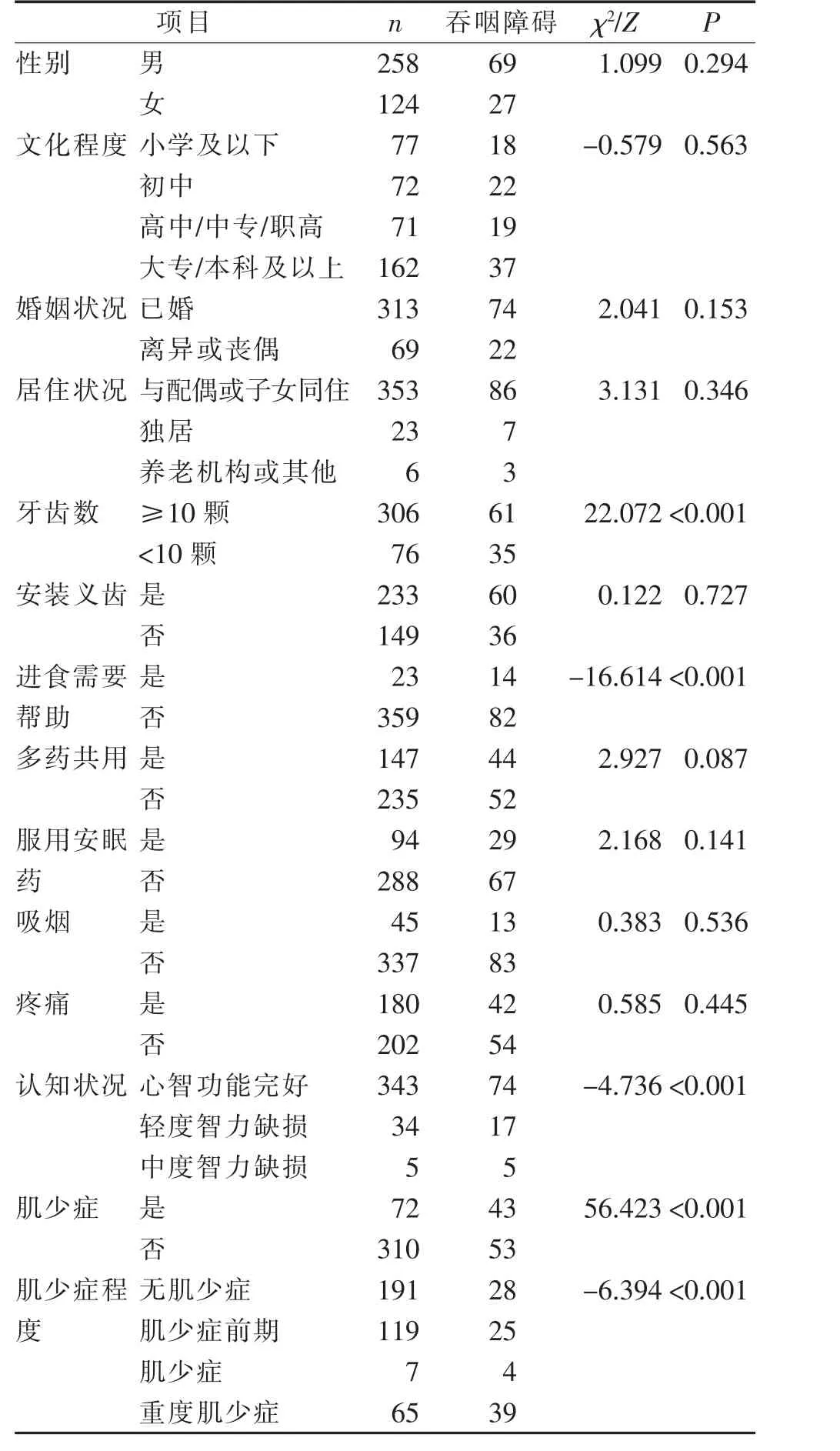
表1 不同特征住院老年患者吞咽障碍发生情况比较(n=382)

表2 不同特征住院老年患者吞咽障碍发生情况比较
2.5 住院老年患者吞咽障碍的相关因素分析 以患者是否存在吞咽障碍为因变量, 从专业角度选取住院老年患者吞咽障碍的潜在相关因素并结合单因素分析结果选取自变量进行Logistic 回归分析。 自变量中年龄、BI 评分等连续变量原值代入, 其他自变量赋值见表3。 分析前将选取的自变量进行共线性诊断,结果显示,方差扩大因子(VIF)均小于5,表明纳入的自变量之间不存在明显的共线性。Logistic 回归结果显示,进入回归方程的变量有年龄、肌少症程度、自理能力。 见表4。

表3 自变量赋值表
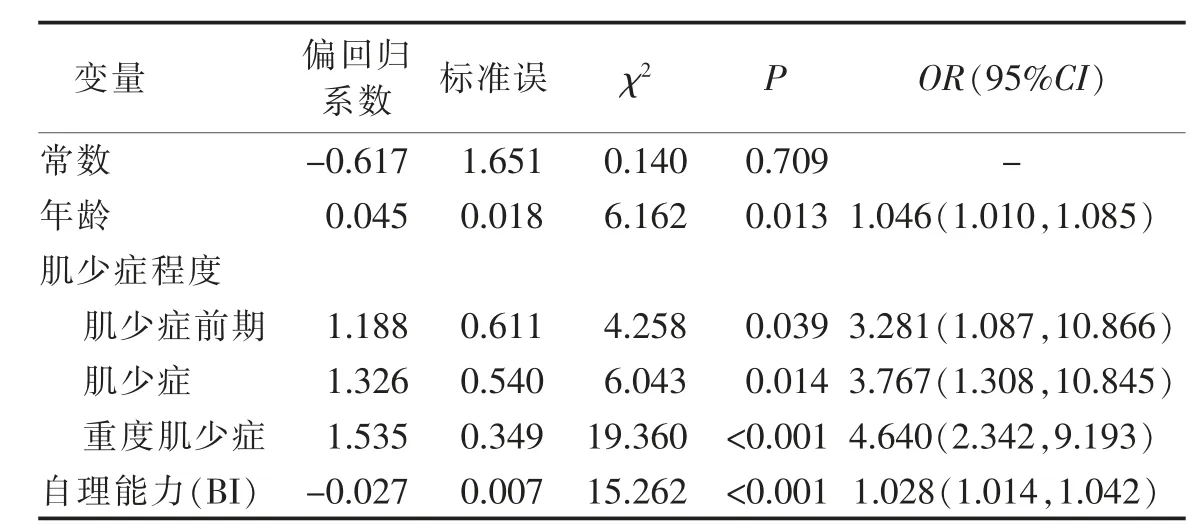
表4 住院老年患者吞咽障碍影响因素Logistic 回归分析
3 讨论
3.1 住院老年患者吞咽障碍的发生情况 本结果显示,96 例患者存在吞咽障碍,患病率为25.1%。 由于研究对象的选择及吞咽障碍评估工具的不同, 各研究中报道的吞咽障碍患病率也有所差异。 新加坡学者LEE 等[3]针对住院老年患者的研究结果显示吞咽障碍的患病率为29.4%;我国学者王田田等[18]采用洼田饮水试验进行评估, 结果显示住院老年患者吞咽障碍的患病率为27.8%; 本研究结果略低于上述研究, 分析原因可能由于使用的吞咽障碍评估工具有所不同,且本研究排除了患有脑卒中、痴呆、头颈部肿瘤等会直接导致吞咽障碍的疾病, 因此吞咽障碍的患病率略低。
进一步分析发现,“吃东西时咳嗽”“吞咽药片(药丸)费力”和“吞咽固体食物费力”为老年吞咽障碍患者最常出现的症状, 该结果与美国学者ROY等[19]的结果相似。 这也提示医护人员当患者出现上述症状时,应警惕其发生吞咽障碍。
3.2 吞咽障碍的相关因素
3.2.1 年龄 本研究结果显示, 年龄是住院老年患者发生吞咽障碍的相关因素。这一结果与我国学者阮顺莉等[20]、日本学者MAEDA 等[21]的研究结果相同。分析原因可能是随着年龄的增长,吞咽的功能和机制发生改变,如吞咽相关肌肉力量的减少、舌的压力减弱等均会导致吞咽障碍的发生。因此,国外学者提出“老年性吞咽障碍”的概念[22]。 这也提示,高龄住院老年患者可能为吞咽障碍的高危人群,医护工作者应关注该人群的吞咽功能,预防吞咽障碍的发生。
3.2.2 日常生活活动能力受损 本研究结果显示自理能力缺损是吞咽障碍发生的相关因素, 该结果与2016 年的一项系统评价结果相同[23]。 分析原因可能为日常生活活动能力受损者,其日常活动减少,而长期体力活动减少、 卧床可直接导致全身肌肉失用性萎缩,包括舌肌及颏舌骨肌的力量与功能,从而引起吞咽障碍。 也有研究证实[24],体力活动水平与经口进食功能直接相关,高体力活动水平者,其进食水、食物的能力优于低体力活动水平者。 该结果也提示护理工作者, 存在日常活动能力缺损的老年患者可能为吞咽障碍的高危人群, 医护工作者应关注该人群的吞咽功能, 指导其通过吞咽康复操等锻炼吞咽相关肌肉,预防吞咽障碍的发生。
3.2.3 肌少症 研究结果显示,肌少症是吞咽障碍发生的相关因素。本研究结果与WAKABAYASHI 等[25]学者的研究结果有所差异, 该研究分析了肿瘤患者肌少症与吞咽障碍的关系,结果显示,肌少症组发生吞咽障碍的风险与非肌少症组的差异无统计学意义。分析原因可能因为该研究的对象为肿瘤患者,且样本量较小,83 例患者中咽部肿瘤患者6 例, 食管肿瘤4 例, 而该类头颈部肿瘤会直接导致患者发生吞咽障碍,从而削弱吞咽障碍与肌少症的相关性。但本 研 究 结 果 与MAEDA 等[21]、MURAKAMI 等[26]的 研究结果一致。
肌少症在影响全身骨骼肌的质量与功能的同时,也可能累及了与吞咽功能相关的肌肉。吞咽过程由26 块肌肉共同参与完成,可以人为地将这一过程分为五期,第一期为认知期,是指将食物放入口中之前的阶段;第二期为准备期,又称咀嚼期,通过咀嚼运动将食物粉碎形成食团,为吞咽做准备,其中,咀嚼肌为该阶段的主体,咬肌、翼内肌、翼外肌、颞肌等不同程度地参与咀嚼运动;第三期为口腔期,是指将咀嚼后的食团运送至咽部的过程,这一过程与众多肌肉的运动和神经系统的调控密切相关,口轮匝肌、舌骨上肌群、舌肌、颊肌、上颚肌等均在该时期发挥作用; 第四期为咽期,是指食团经过口峡、咽部到达食管入口处的过程, 由20 余对肌肉相互协调共同完成;第五期为食管期,是食团由食管入口处移送至胃部入口的过程,环状咽肌、食管的运动参与该吞咽阶段的完成[27]。 肌少症不仅影响了全身骨骼肌的质量与功能,也可能累及了与吞咽功能相关肌肉的力量, 从而对吞咽准备期、口腔期及咽期的咀嚼及吞咽功能产生影响,引起吞咽障碍。
4 结论
本结果显示,96 例患者存在吞咽障碍, 患病率为25.1%。 年龄、肌少症程度、自理能力是吞咽障碍发生的相关因素。 该结果提示护理人员,高龄、自理能力缺损、存在肌少症前期、或发展为肌少症、重度肌少症的老年患者均可能为吞咽障碍的高危人群,应关注其吞咽功能,预防吞咽障碍的发生。

