中原地区儿童幽门螺杆菌感染与胃黏膜癌前病变发生的临床研究
于淼,宋晓霞,马菁,邵俏俏,余雪纯,祁亚宾,胡若冰,卫珮如,肖伟,贾百灵,程艳波,孔令非,陈传亮,丁松泽*
幽门螺杆菌(Helicobacter pylori,H. pylori)感染是引起胃恶性肿瘤的主要原因。研究表明全世界约有1/3的无症状或健康儿童血清学检查结果显示为H. pylori感染[1]。大多数H. pylori感染的儿童没有明显的临床症状,有胃肠道症状的儿童H. pylori感染率较高,且受社会经济地位、生活习惯、卫生条件、地区等因素的影响[2-4]。由于H. pylori感染通常在儿童中不引起或仅引起轻微的胃黏膜病变[5-7],因此关于H. pylori感染与儿童胃黏膜癌前病变关系的研究较少。但逐渐有研究显示,胃黏膜萎缩和肠上皮化生也存在于儿童中[8-10]。
国家消化系疾病临床医学研究中心和中华医学会消化病学分会H. pylori学组提出了“以家庭为单位防控幽门螺杆菌感染”的新理念[11-12],这包括对感染家庭中儿童的H. pylori感染状况进行调查和分析。基于此,本研究对中原地区儿童H. pylori感染情况进行了调查,分析其与胃黏膜炎症、癌前病变的关系,有助于了解H.pylori流行地区胃黏膜癌前病变的模式和流行情况,为今后儿童群体疾病预防和控制提供参考及建议。
1 资料与方法
1.1 一般资料 连续选取2018年8月至2021年7月因上消化道症状(如腹痛、腹胀、恶心、呕吐、打嗝、反酸等)于郑州大学人民医院就诊的18岁以下患儿1 015例,其中男604例,女411例。患儿均行上消化道内镜检查,并取胃黏膜活检组织行快速尿素酶试验和组织病理学检查。排除标准:(1)近1个月内服用过抗生素、铋剂、质子泵抑制剂、H2受体阻滞剂、非甾体类抗炎药、免疫抑制剂及类固醇类药物;(2)既往行胃部手术;(3)有活动性上消化道出血;(4)特发性炎症性肠病;(5)临床资料不完整。本研究已获郑州大学人民医院伦理委员会批准(2019-KY-No.10)。
1.2 方法 回顾性收集患者的临床资料及病理资料,仅用于疾病分析,并予以保密。
1.2.1 快速尿素酶试验和组织病理学检查 在内镜检查中,至少从胃窦或胃角部取两块活检标本。一块用于快速尿素酶试验,其他用福尔马林固定,石蜡包埋,标本固定并切片后,采用苏木素和伊红染色进行组织学分析,免疫组化染色检测H. pylori感染状态。如果快速尿素酶试验或免疫组化染色呈阳性,则认为患儿感染H.pylori。如果组织学染色和快速脲酶检测均为阴性,则认为患儿未感染H. pylori。
组织学结果(活动性炎症、中性粒细胞和淋巴细胞浸润、胃黏膜萎缩、肠上皮化生、不典型增生)根据更新的悉尼系统的视觉模拟量表[13]进行分析,本研究将胃黏膜萎缩、肠上皮化生、不典型增生记作胃黏膜癌前病变。根据各标本的组织学结果,将胃黏膜病变分为无、轻度、中度和重度。病变的严重程度由每例患儿活检样本中最严重的病变决定。胃黏膜萎缩指胃黏膜固有腺体的破坏和减少。肠上皮化生指胃黏膜上皮细胞被肠型上皮细胞所取代的情况。在许多情况下,胃黏膜萎缩和肠上皮化生共存时,根据该患儿的主要病理表现将其分为胃黏膜萎缩或肠上皮化生。不典型增生是指胃黏膜上皮和腺体的一类偏离正常分化,形态及功能上呈异型性表现的增生性病变。
1.2.2 判定标准 胃黏膜活动性炎症指胃黏膜慢性炎症背景中存在中性粒细胞浸润。
胃黏膜中性粒细胞浸润程度:(1)轻度:少量中性粒细胞浸润胃黏膜固有层;(2)中度:黏膜层较多中性粒细胞浸润,并在小凹上皮细胞间、腺管上皮细胞间及表面上皮细胞间可见中性粒细胞浸润;(3)重度:黏膜层中性粒细胞浸润密集,或除中度表现外还可见小凹脓肿。
胃黏膜淋巴细胞浸润程度:(1)轻度:胃黏膜淋巴细胞浸润少见,浸润深度不超过黏膜层1/3;(2)中度:淋巴细胞浸润较密集,深度为黏膜厚度1/3 ~2/3;(3)重度:淋巴细胞浸润密集,超过黏膜层2/3。
1.3 观察指标 依据H. pylori感染情况将患儿分为感染组与未感染组,比较感染组与未感染组患儿年龄、性别、内镜检查结果,不同年龄段患儿H. pylori感染率。比较感染组与未感染组患儿胃黏膜癌前病变发生率、胃黏膜活动性炎症发生率、胃黏膜中性粒细胞浸润程度、胃黏膜淋巴细胞浸润程度。比较感染组与未感染组不同年龄段患儿胃黏膜活动性炎症发生率、胃黏膜中性粒细胞浸润程度、胃黏膜淋巴细胞浸润程度。
1.4 统计学方法 采用SPSS 25.0软件进行统计学处理。符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验;不符合正态分布的计量资料以M(P25,P75)表示,两组间比较采用非参数检验;计数资料以相对数表示,组间比较采用χ2检验。等级资料比较采用Wilcoxon秩和检验。双侧检验水准α=0.05。
2 结果
2.1 患儿基本资料及内镜检查结果 1 015例患儿中,感染H. pylori 854例(84.14%,即感染组),未感染H. pylori 161例(15.86%,即未感染组);中位年龄11(9,13)岁;女411例(40.49%),男604例(59.51%);内镜检查结果:食管炎28例(2.76%)、浅表性胃炎331例(32.61%)、浅表性胃炎伴糜烂236例(23.25%)、浅表性胃炎伴胆汁反流295例(29.06%)、疣状胃炎135例(13.30%)、消化性溃疡90例(8.87%)、萎缩性胃炎18例(1.77%)。
感染组患儿年龄大于未感染组,浅表性胃炎发生率低于未感染组,疣状胃炎发生率高于未感染组,差异有统计学意义(P<0.05)。感染组与未感染组患儿性别、食管炎发生率、浅表性胃炎伴糜烂发生率、浅表性胃炎伴胆汁反流发生率、消化性溃疡发生率、萎缩性胃炎发生率比较,差异无统计学意义(P>0.05),见表1。
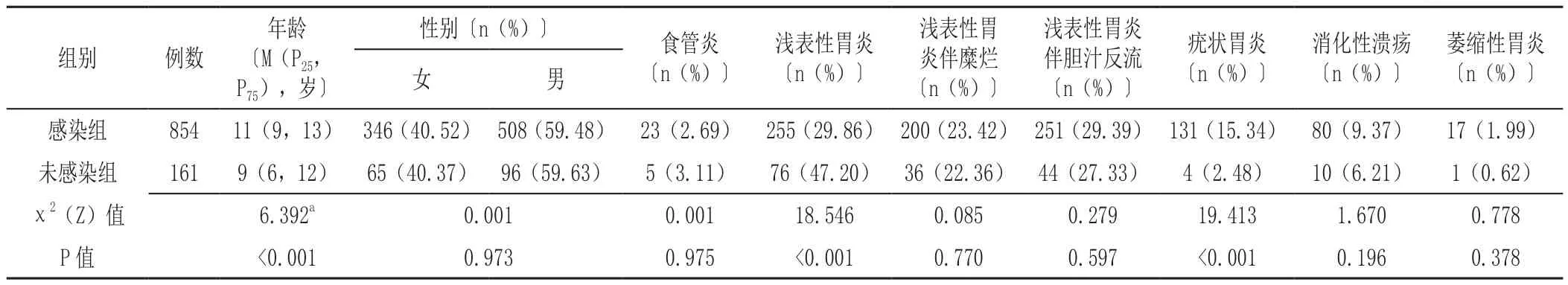
表1 感染组与未感染组患儿基本资料及内镜检查结果比较Table 1 Comparison of demographic and endoscopic data in H. pylori-infected and uninfected children
2.2 不同年龄段患儿H. pylori感染率比较 1 015例患儿中,1 ~4岁54例,5 ~8岁199例,9 ~12岁435例,13 ~18岁327例。不同年龄段患儿H. pylori感染率比较,差异有统计学意义(P<0.05);其中5 ~8、9 ~12、13 ~18岁患儿H. pylori感染率高于1 ~4岁患儿,差异有统计学意义(P<0.05);9 ~12、13 ~18岁患儿H. pylori感染率高于5 ~8岁患儿,差异有统计学意义(P<0.05),见表2。

表2 不同年龄段患儿H. pylori感染率比较〔n(%)〕Table 2 H. pylori infection status in different age groups
2.3 感染组与未感染组患儿胃黏膜癌前病变发生率比较 感染组患儿中,经胃黏膜病理结果证实的癌前病变发生率为4.33%(37/854),其中包括17例胃黏膜萎缩、11例肠上皮化生和9例不典型增生,详见表3。未感染组患儿中,仅有1例(0.62%)出现胃黏膜萎缩,未见肠上皮化生及不典型增生。正常胃黏膜与胃黏膜癌前病变病理表现详见图1。感染组患儿胃黏膜癌前病变发生率高于未感染组,差异有统计学意义(χ2=5.178,P<0.05)。
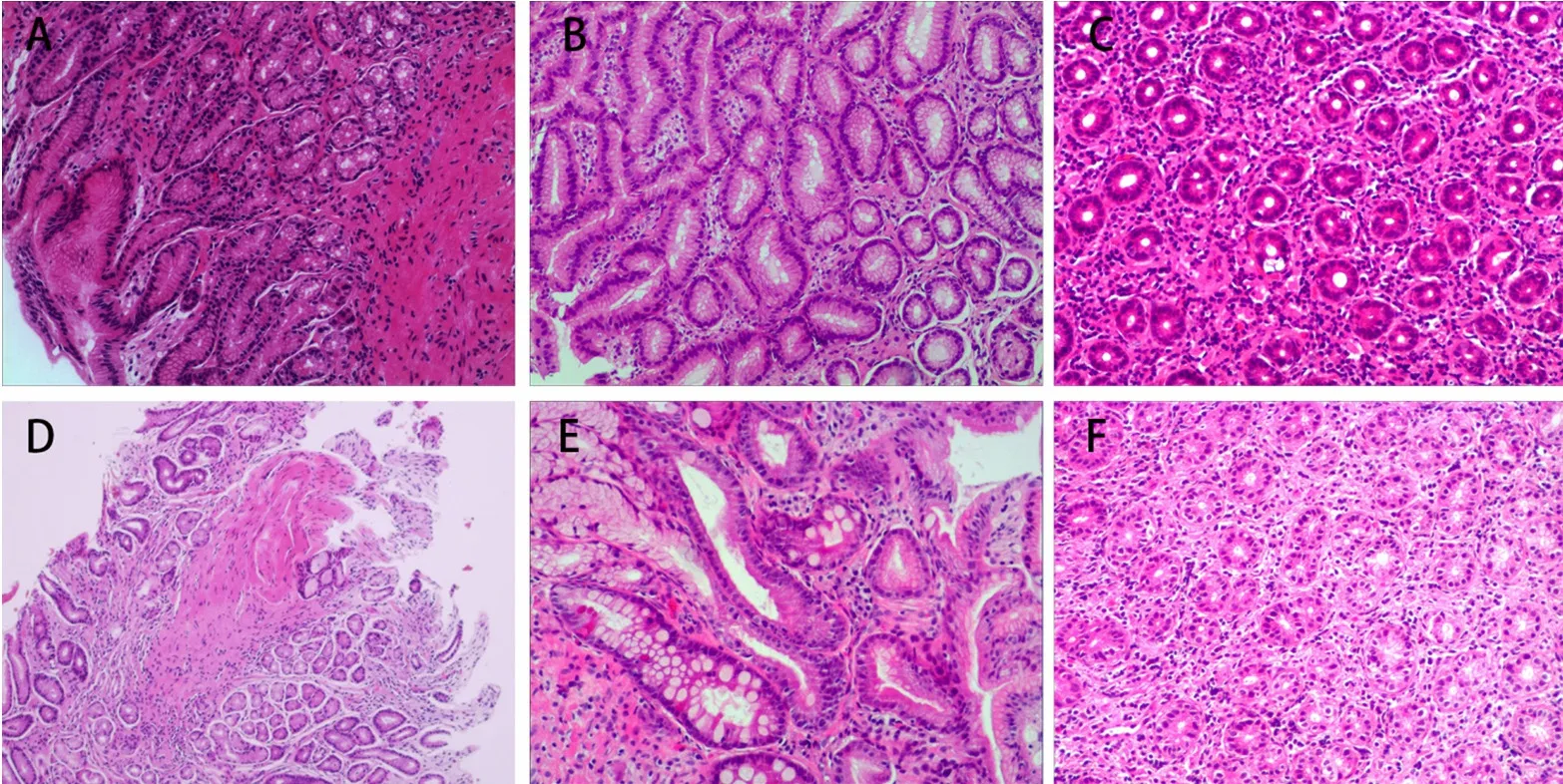
图1 儿童正常及病变胃黏膜病理表现(HE染色,×400)Figure 1 Representative pictures of normal and pathological gastric mucosa manifestations
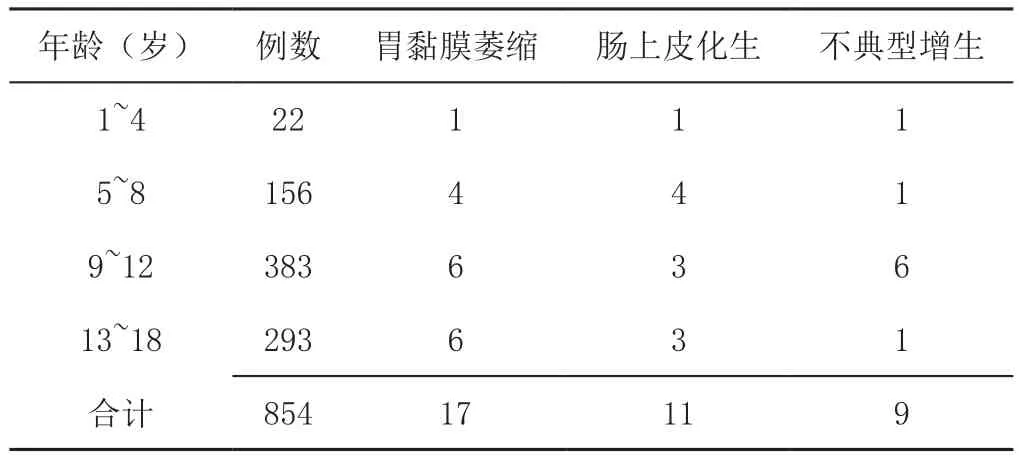
表3 感染组患儿胃黏膜癌前病变分布情况(例)Table 3 Precancerous lesions of gastric mucosa in H. pylori-infected children
2.4 感染组与未感染组不同年龄段患儿胃黏膜活动性炎症发生率比较 感染组患儿胃黏膜活动性炎症发生率〔16.04%(137/854)〕高于未感染组〔3.73%(6/161)〕,差异有统计学意义(χ2=16.975,P<0.001)。在1 ~4岁:感染组与未感染组患儿胃黏膜活动性炎症发生率比较,差异无统计学意义(P>0.05);在5 ~8、9 ~12、13 ~18岁:感染组患儿胃黏膜活动性炎症发生率高于未感染组,差异有统计学意义(P<0.05),见表4。

表4 感染组与未感染组不同年龄段患儿胃黏膜活动性炎症发生率比较〔n(%)〕Table 4 Comparison of active inflammation between H. pylori-infected and non-infected groups
2.5 感染组与未感染组不同年龄段患儿胃黏膜中性粒细胞浸润程度比较 所有患儿未发现重度胃黏膜中性粒细胞浸润。感染组患儿胃黏膜中性粒细胞浸润程度高于未感染组,差异有统计学意义(Z=4.319,P<0.001),见表5。在1 ~4岁:感染组与未感染组患儿胃黏膜中性粒细胞浸润程度比较,差异无统计学意义(P>0.05);在5 ~8、9 ~12、13 ~18岁:感染组患儿胃黏膜中性粒细胞浸润程度高于未感染组,差异有统计学意义(P<0.05),见表6。

表5 感染组与未感染组患儿胃黏膜中性粒细胞浸润程度比较〔n(%)〕Table 5 Degree of neutrophil granulocyte infiltration in H. pylori-infected and non-infected children
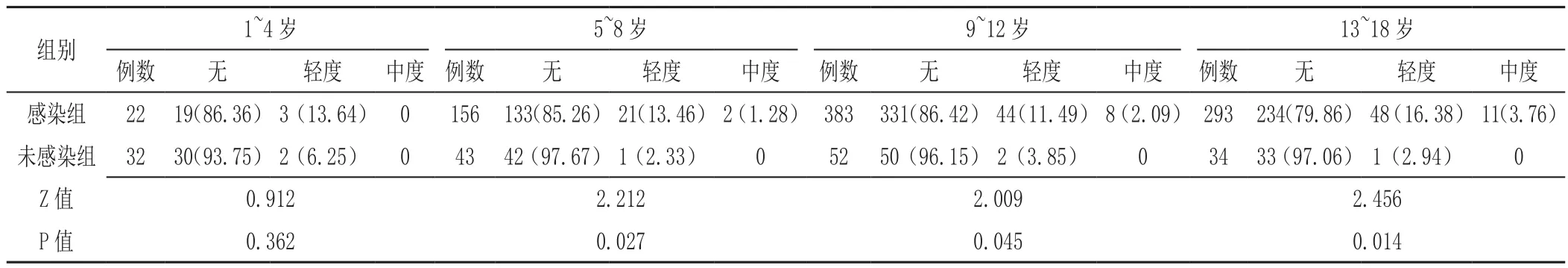
表6 感染组与未感染组不同年龄段患儿胃黏膜中性粒细胞浸润程度比较〔n(%)〕Table 6 Comparison of the degree of neutrophil granulocyte infiltration in the gastric mucosa of different age groups between H. pylori-infected and uninfected groups
2.6 感染组与未感染组不同年龄段患儿胃黏膜淋巴细胞浸润程度比较 感染组患儿胃黏膜淋巴细胞浸润程度高于未感染组,差异有统计学意义(Z=3.997,P<0.001),见表7。在1 ~4、5 ~8岁:感染组与未感染组患儿胃黏膜淋巴细胞浸润程度比较,差异无统计学意义(P>0.05);在9 ~12、13 ~18岁:感染组患儿胃黏膜淋巴细胞浸润程度高于未感染组,差异有统计学意义(P<0.05),见表 8。

表7 感染组与未感染组患儿胃黏膜淋巴细胞浸润程度比较〔n(%)〕Table 7 Degree of lymphocyte infiltration in H. pylori-infected and non-infected childern
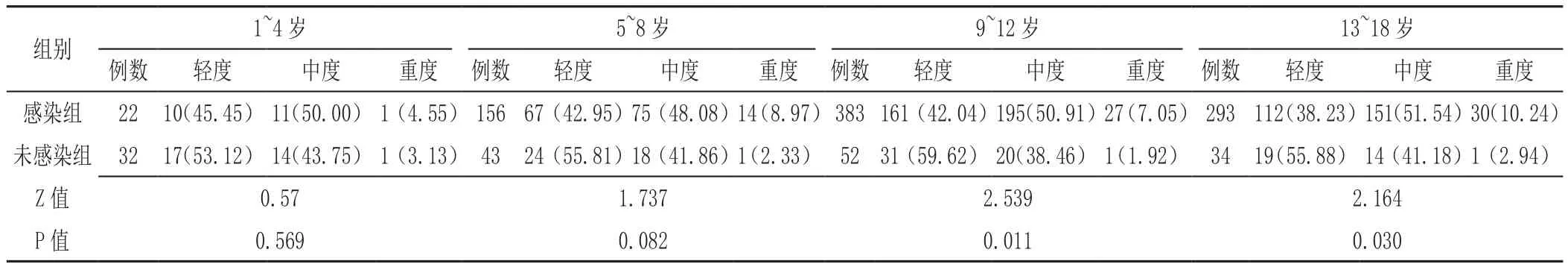
表8 感染组与未感染组不同年龄段患儿胃黏膜淋巴细胞浸润程度比较〔n(%)〕Table 8 Comparison of the degree of lymphocyte infiltration in the gastric mucosa of different age groups between H. pylori-infected and uninfected groups
3 讨论
本研究分析了中原地区因胃肠道症状住院儿童的H.pylori感染及胃黏膜癌前病变情况。越来越多的证据表明大多数H. pylori感染发生在儿童和青少年阶段,特别是在12岁之前[14-16]。家庭成员间的传播是H. pylori感染的主要途径之一[17-18]。本研究结果显示,1 015例因胃肠道症状住院的儿童中H. pylori感染率为84.14%,且在1 ~4、5 ~8、9 ~12、13 ~18岁患儿中,H. pylori感染率分别为40.74%、78.39%、88.05%和89.60%。感染组患儿中胃黏膜癌前病变的发生率为4.33%,其中胃黏膜萎缩、肠上皮化生和不典型增生所占比例分别为1.99%(17/854)、1.29%(11/854)、1.05%(9/854)。
不同地区关于儿童胃黏膜癌前病变的研究结论略有不同。例如,2006年来自日本的研究显示131例感染H. pylori患儿的胃窦萎缩发生率为10.7%[19]。2020年DOMSA等[20]在罗马尼亚进行的一项研究表明,H. pylori感染率为33.06%(82/248),在82例感染H.pylori患儿中,9例患儿(11%)有萎缩性胃炎,2例患儿(2.4%)存在肠上皮化生。2014年对中国1 634名儿童进行的调查发现,萎缩性胃炎占感染H. pylori患儿的4.4%(23/524)[21]。但奥地利2011年发表的一项研究显示感染H. pylori的患儿中萎缩性胃炎很少见(1/84)[22]。此外,2009年来自法国的研究显示,66例感染H. pylori患儿中未发现胃萎缩[23];2009年在巴西进行的一项研究显示,22例有症状的感染H. pylori患儿的132个胃活检样本中未发现癌前病变[24]。
由于H. pylori感染引起的疾病大多出现在成年期,儿童中会出现癌前病变揭示出一个以前在很大程度上被忽视的关键问题。关于H. pylori感染引起的儿童严重胃黏膜病变的意义和后果仍存在巨大争议[8]。目前来自亚太地区[25]、中国[12,14]和日本[16]的共识一致表明,当存在上述情况时,应根除H. pylori,其家属也应接受筛查,如果确诊为阳性,应进行治疗。据推测,儿童胃黏膜萎缩和肠上皮化生发展模式与成年人H. pylori感染致病过程相似,而且可能在H. pylori高感染率的地区更常见。
本研究结果显示,感染组患儿胃黏膜活动性炎症发生率明显较高,且中性粒细胞和淋巴细胞浸润的程度也远高于H. pylori非感染的儿童。2006年日本一项对196名儿童进行的回顾性研究也得出了类似的结论[19]。2017年以色列一项研究发现,慢性胃炎患儿中H. pylori感染组的单核细胞和中性粒细胞浸润更为严重[26]。以上结果表明H. pylori感染与胃黏膜炎症密切相关,这可能是癌前病变发展的基础。基础实验和临床研究已经证实,某些细菌成分如CagA和VacA对胃上皮细胞有损伤,CagA作为一种细菌癌蛋白,可引起体内上皮细胞致癌转化[27-28]。因此,今后的研究需要更详细地分析H.pylori对儿童胃黏膜癌前病变发病机制的影响,这不仅有助于了解癌变,而且会帮助提供更合理的干预和预防措施。
本研究仍存在一些缺陷和局限性:首先,仅讨论了H. pylori感染和胃黏膜癌前病变之间的关系,并没有分析不同基因型H. pylori感染的影响,因此没有H. pylori菌株更详细的信息,但本课题组之前的工作已经证明Ⅰ型H. pylori是本地区H. pylori感染的主要类型[29],预计儿童的感染模式与成年人相似。第二,由于条件限制,采用快速尿素酶试验及免疫组化检测H. pylori感染情况,而未进行13C-尿素呼气试验或H. pylori抗体检测,无法得到更准确的诊断,可能会造成假阴性结果的存在。因此,未来的研究需要进一步证实这些结果,但即使存在这些不足,也并不影响研究的总体结论。第三,为单中心的回顾性研究,所有儿童为因消化道症状住院的患儿,而并非普通人群,这可能是H. pylori感染率高于普通人群的原因。第四,本研究中H. pylori感染与非感染患儿人数相差较多,可能存在一定的选择偏倚及混杂变量的影响。未来需要大规模、多中心、前瞻性和随机对照研究,全面评估儿童H. pylori感染和癌前病变的风险,为未来的疾病预防和干预提供证据。
综上所述,本研究初步评估了儿童H. pylori感染和胃黏膜癌前病变的关系,H. pylori感染的患儿胃黏膜炎症更活跃,炎性细胞浸润更明显,且5 ~8、9 ~12、13 ~18岁患儿H. pylori感染率高于1 ~4岁患儿,9 ~12、13 ~18岁患儿H. pylori感染率高于5 ~8岁患儿。此外还发现感染H. pylori患儿的癌前病变发生率明显高于未感染患儿,尽管该比例仅为4.33%,但该结果揭示了一项尚未解决的重要问题,未来需要对这一人群进行进一步的调查和干预。
作者贡献:于淼、丁松泽提出研究思路、设计研究方案并撰写论文;于淼、马菁、邵俏俏和余雪纯负责数据收集、整理和统计学分析;宋晓霞负责样本的病理评估;祁亚宾、胡若冰、卫珮如、肖伟、贾百灵指导研究过程的实施;程艳波指导患儿的选取及内镜表现的评估;孔令非、陈传亮、丁松泽监督研究。
本文无利益冲突。

