不适当的心室起搏频率致儿童起搏器术后心功能受损二例∗
李璟昊 李小梅 江河 张仪 陈国良 戈海延 刘海菊
病例1 患儿男,3岁,体重12.2 kg,因“心外膜起搏器植入术后2.5年,运动耐力减低10天”来诊。患儿生后6个月因先天性心脏病(室间隔缺损)外院行室间隔缺损修补术,术后因高度房室传导阻滞经心外膜途径植入单腔永久起搏器(外院植入,起搏位点:右室心尖部,起搏器型号Medtronic SESR01)。起搏器植入术前心脏超声示心功能正常,一般状况良好,来诊10天前患儿运动耐力明显减低。辅助检查:氨基酸未端脑钠肽前体(NT-proBNP)519 pg/ml。心电图:心室起搏心律,心率113次/分,起搏QRS波时限142 ms。心脏超声:左室内径增大,左室室壁运动减低,左室舒张末期内径(LVEDd)36 mm(Z值+3.3),左室射血分数(LVEF)0.45~0.50。胸部X 线:双肺纹理增粗,心胸比0.59,起搏电极位置正常。程控起搏器参数(表1)。诊断:起搏器综合征,心力衰竭,心功能Ⅲ级(NYHA 分级)。
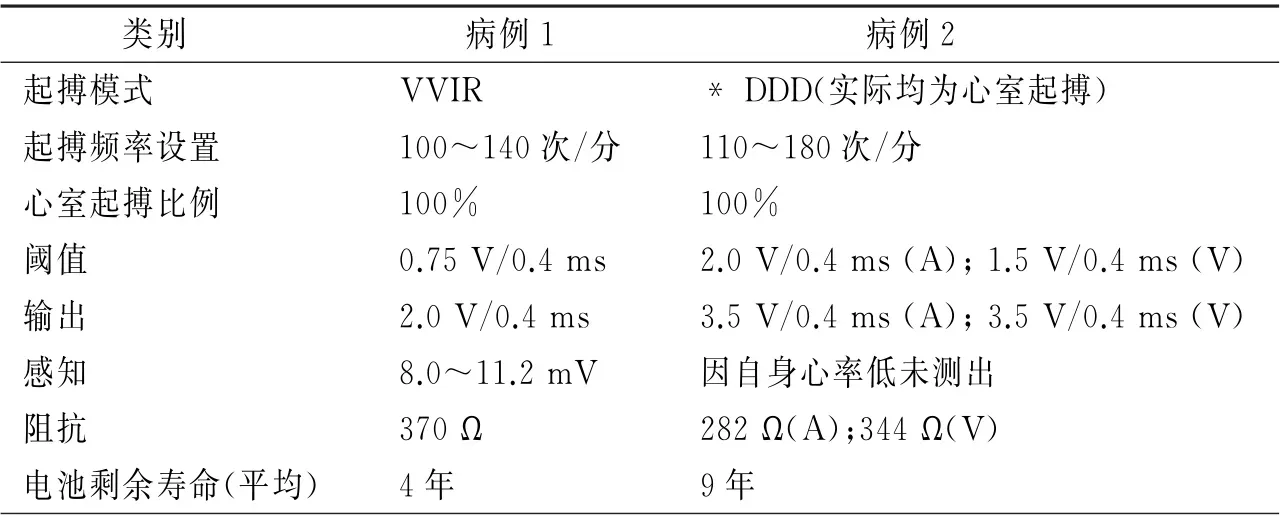
表1 两例患儿入院时起搏器程控参数
诊疗措施:降低起搏频率,由100~140次/分调整为70~140次/分。予其口服卡托普利改善心室重塑。调整起搏参数0.5个月后完善24 h动态心电图检查:总心搏120 824次,平均心率88次/分(心率范围70~135次/分)。心脏超声:心腔内径恢复正常,LVEDd 30 mm(Z 值+0.3),LVEF 0.50。调整起搏参数1个月后心脏超声:心腔内径及射血分数均恢复正常范围,LVEDd 33 mm(Z值+1.8),LVEF 0.60(见表2)。心脏同步性评估如图1所示。
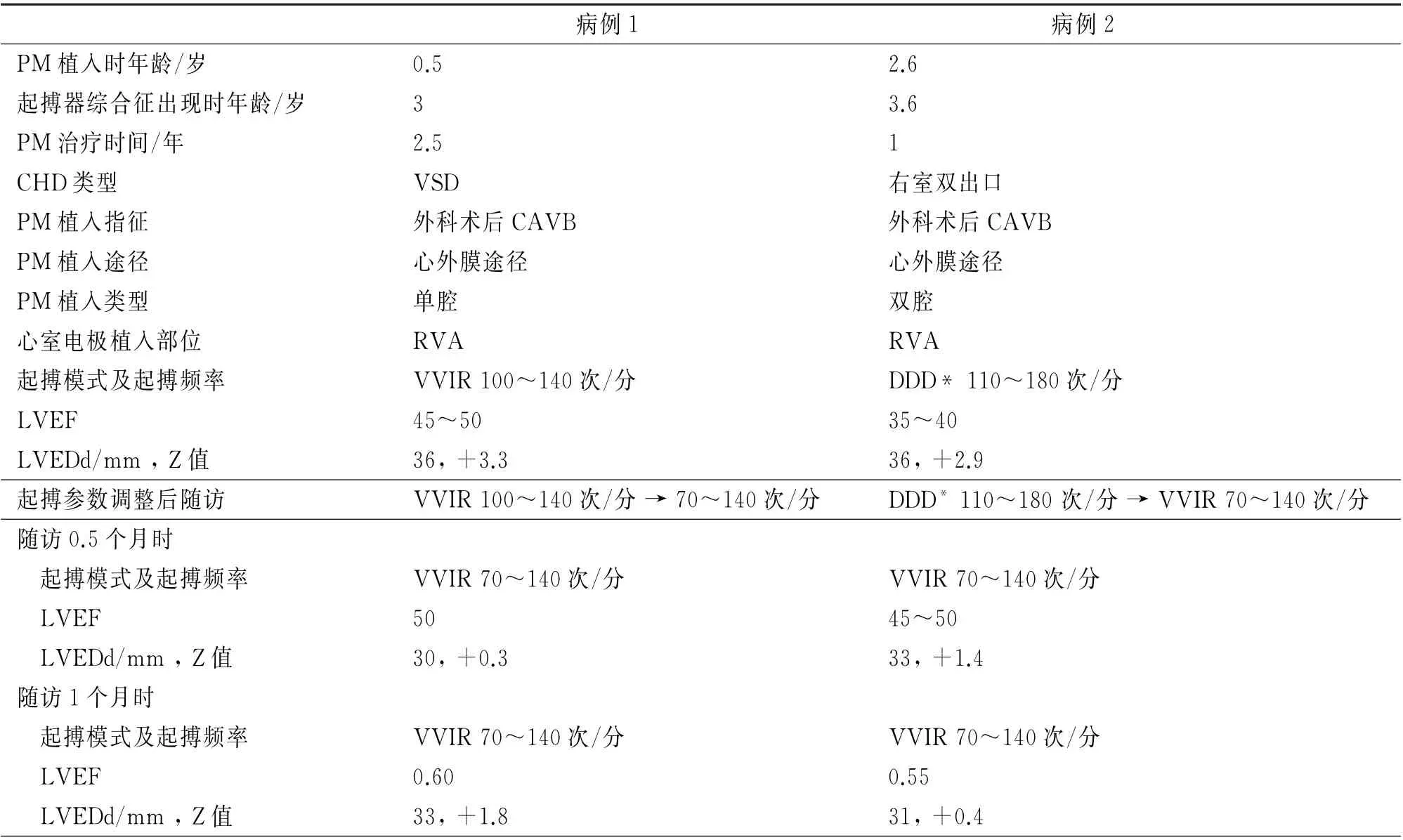
表2 两例患儿临床资料及随访数据
病例2 患儿男,3岁6 月,体重13.1 kg,因“心外膜起搏器植入术后1年,运动耐力减低14天”入院。1年前因先天性心脏病(右室双出口)外院行外科矫治术,术后因高度房室传导阻滞经心外膜途径植入双腔起搏器(外院植入,起搏位点:右房+右室心尖部,起搏器型号Medtronic SEDRL1)。术后1周出现感染性心内膜炎(肺动脉瓣赘生物)接受抗感染治疗,3 个月前感染性心内膜炎治愈,复查心脏超声显示肺动脉重度返流,赘生物消失,LVEDd及LVEF 正常。来诊前14 天患儿运动耐力明显减低伴嗜睡,无发热。查体:触诊肝肋下4 cm,质软,余查体无特殊。辅助检查:NT-proBNP 5 119 pg/ml。心电图:心室起搏心律,心率110 次/分,测量起搏QRS 波时限200 ms(图2 A)。心脏超声:左、右心室内径增大,左室收缩功能减低,肺动脉瓣大量返流,LVEDd36 mm(Z值+2.9),右室内径(RVd)42 mm(Z值+8.2),LVEF 0.35~0.40。程控起搏器参数(表1)。诊断:起搏器综合征,心力衰竭,心功能IV 级(NYHA 分级)。
诊疗措施:入院后心电图显示心房、心室电极均为起搏的心室(图2A),考虑既往外院所植入起搏器心房电极位置过于靠近心室所致。故调整起搏模式和参数由DDD 110~180次/分调整为VVIR 70~140次/分,关闭心房电极起搏功能,改为单纯心室起搏(图2B)。同时予其口服利尿剂、地高辛、卡托普利调整心功能。调整起搏参数0.5个月后,患儿临床症状明显好转。心电图示起搏QRS波时限160 ms。心脏超声显示左室内径恢复正常,右室内径较前缩小,肺动脉瓣中度返流,LVEF较前明显提升。调整起搏参数后1个月复查心脏超声,心功能已恢复正常:LVEDd 31 mm(Z 值+0.4),LVEF 0.55(表2)。
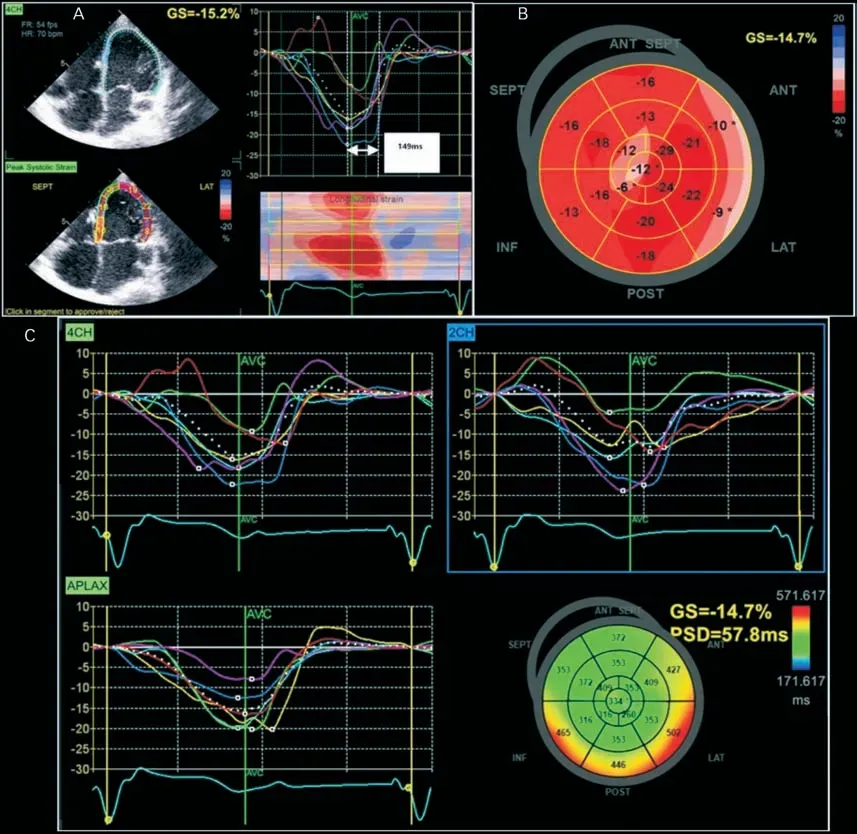
图1 病例1 应用二维超声斑点追踪技术进行左室同步性评估

图2 病例2 起搏参数调整前后心电图对比
讨论 本文两例患儿均为先天性心脏病外科术后房室传导阻滞,外院植入起搏器,心室电极植入部位均为心外膜右室心尖部,为传统的、但不适当的心室起搏位点,同时均设置了过快的起搏频率,在术后长期随访过程中,随访医师未及时根据患儿临床状态调整起搏频率。随访者忽视了儿童患者的特殊性,不适当的起搏频率导致心功能受损。因此在儿童起搏器治疗过程中,术中起搏位点的合理选择以及术后规范的随访管理同等重要。
与成人不同,不同年龄段儿童的心率范围存在明显差异。目前国内外关于儿童起搏频率设置的文献报道极少,尚无统一标准。长期过高的心室起搏频率,存在诱发心力衰竭的风险。有报道一例早产儿因先天性完全性房室阻滞于生后4天经心外膜途径植入右室单腔起搏器,起搏频率设置为VVI 110次/分,术后5个月出现明显心功能不全,随逐渐下调起搏频率至80次/分心功能恢复[1]。另报道一例新生儿因先天性心脏病术后完全性房室阻滞植入心外膜双腔起搏器,起搏频率设置为DDD 100~210次/分,术后2个月出现心功能不全,随逐渐下调起搏频率至70~160次/分心功能恢复正常[2]。本文报道的两例患儿术后起搏频率设置过高,未随其年龄增长做适当调整。长期以过高起搏频率起搏右室,导致心功能不全(来诊时LVEF分别为0.45和0.35),由此可见,持续过快的心室起搏频率易导致心功能受损,需根据患儿年龄及日常活动量等因素合理设定起搏频率范围。本中心依据经验对不同年龄VVIR 起搏频率的设置:<2岁80~140次/分,2~6岁70~140次/分,7~9岁70~130次/分,≥10岁60~130次/分[3],并开启低于白天的适当夜间睡眠起搏频率。
本文两例患儿均在外院植入起搏器,起搏位点为右室心尖部,针对病例1,采取二维超声斑点追踪技术评估其左室心肌呈现失同步表现(图1所示)。研究显示长期右室心尖部起搏导致起搏器综合征的发生率为6.0%~13.4%[4~5],造成的原因为该部位起搏导致心脏失同步化[6]。研究证实对于儿童,心外膜左室起搏较比右室起搏能够更好地保障心脏收缩运动的同步性[7]。刘海菊等[8]报道的3例完全性房室传导阻滞患儿既往因右室心尖部起搏出现起搏器综合征后更换为心外膜左室起搏,术后随访心功能均逆转至正常。对于因年龄等因素需选择心外膜途径植入电极者,左室为最佳起搏位点,可防止右室起搏导致的心功能损伤[8-9]。结合上述,笔者选择的措施是首先下调心室起搏频率,观察随起搏心率的调整,心功能是否能得到改善。如除外不适当的起搏频率这一致病因素,则考虑为不适当的起搏位点所致的起搏器综合征,进一步需开胸更换心室起搏电极位置至左室心外膜。两例患儿经过起搏心率的下调,心功能均在一个月内逆转为正常,避免了创伤较大的开胸手术。
本文报道的两例患儿资料提示,对于儿童植入起搏器,除需关注适当的起搏导线植入途径及起搏位置的选择,心室起搏频率也是影响心功能的重要因素。儿童起搏治疗应结合儿童的生理及临床特点,采取个体化参数设置及诊疗策略。

