脊柱术后急性肺栓塞溶栓治疗1例报道及文献复习
唐时林,丘述兴,黄海滨
静脉血栓栓塞症(venous thromboembolism,VTE)是骨科手术比较常见的并发症,包括深静脉血栓(deep venous thrombosis,DVT)与肺栓塞(pulmonary embolism,PE),其中急性肺动脉血栓栓塞症(acute pulmonary thromboembolism,APTE)预见性差、误诊率高,是患者围手术期死亡的主要原因之一,也是医院内非预期死亡的重要原因。目前,广大学者已经对骨科大手术应给予的规范化VTE预防措施达成了共识,并按照循证医学依据制定了相关指南,即中华医学会骨科分会于2009年制定的《中国骨科大手术静脉血栓栓塞症预防指南》,并在2016年对指南进行了再版,就骨科大手术术后VTE给出规范化的预防措施。
尿激酶是目前临床常用的溶栓药物,可有效治疗PE,但因会导致出血性并发症而不能用于近期有严重外伤及手术史的患者。本文回顾1例兴安界首骨伤医院钉棒内固定术后APTE患者应用尿激酶抢救成功的诊治经验并对有关术后溶栓的文献进行学习,现总结如下。
1 病历资料
患者,女,59 岁,以“反复腰痛4 年余,加重伴右下肢胀痛10 天”入院,查体:腰椎生理曲度变直,腰部肌肉紧张,触及脊柱棘突无明显压痛,无叩击痛,右侧臀部放射痛,右臀部、右大腿外侧、小腿外侧及右足跟部皮肤感觉稍迟钝,腰部自主活动明显受限;双下肢肌力正常,肌张力正常,右下肢直腿抬高50°阳性,加强试验阳性。术前辅助检查:MRI 示L4/L5 椎间盘膨出并突出,L4/L5 椎小关节肥大内聚及两侧黄韧带肥厚伴相应椎管中度狭窄;数字X线摄影术(digital radiography,DR)示腰椎退变伴L4 椎体轻度失稳(图1);电解质、血糖、血脂、肝肾功能、血常规、D-二聚体、凝血功能均未见异常;心电图示窦性心律,T 波改变;心脏超声检查示三尖瓣轻度反流;腹部、泌尿系超声检查均未见异常;骨密度检查显示骨量正常;妇科超声检查示子宫萎缩;未进行下肢血管超声检查。

图1 术前腰椎MRI、DR
2016 年3 月21 日在气管插管全身麻醉下行经通道L4/L5椎间盘突出症后路切开钉棒内固定术。手术过程顺利,无心悸气促、呼吸困难等不适。手术时间155 min,出血量约100 ml。术后予绝对卧床、预防感染、抗炎、脱水等对症治疗。考虑常规手术,术后并未使用止血与抗凝药物。术后5 d,3 月26 日复查腰椎DR、CT(图2)并开始下地活动,每次活动约10 min。
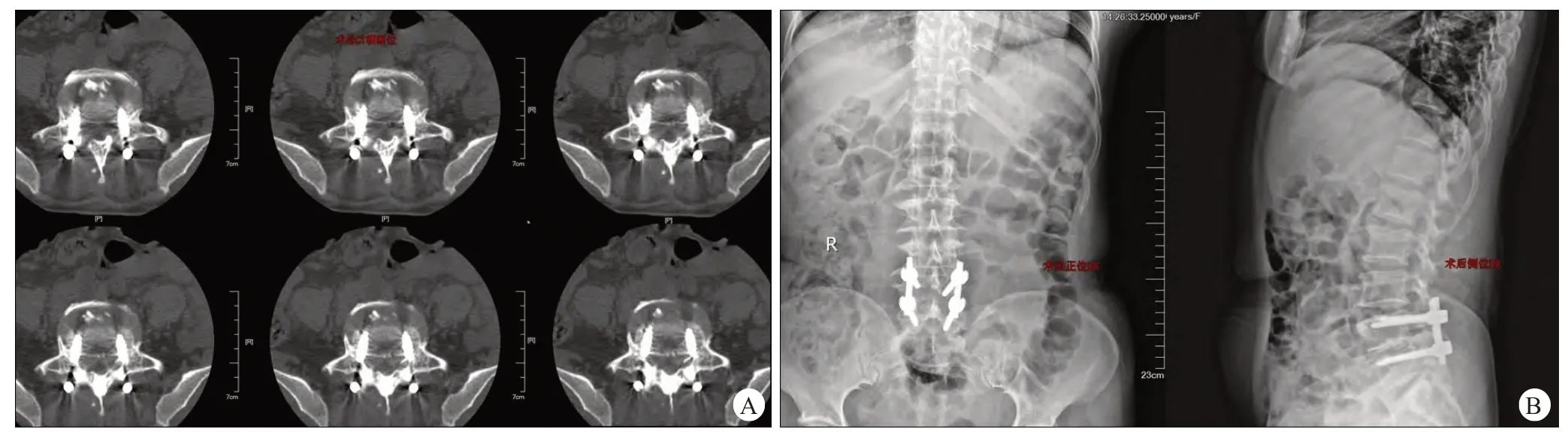
图2 术后5 d复查CT、DR
3月28日02:45,患者上完厕所后出现晕厥、烦躁、抽搐、冒冷汗等症状;03:05患者烦躁,诉腹胀,欲排大便,准备给予灌肠处理时患者出现神志模糊,不能配合灌肠;03:25,患者神志模糊,双侧瞳孔扩大,双眼向后仰视,对光反应迟钝,肢冷、汗多、血氧下降至30%,血压不能测出,呼之不应,脉搏微弱。查体:血压为90/66 mmHg;呼吸为30次/分;体温不升;实验室检查提示凝血未见异常,胸部增强CT 提示左肺动脉及右下肺动脉干栓塞,多系血栓。诊断为APTE。初始予心电监护、吸氧、测随机血糖、建立静脉通道、静泵多巴胺160 mg+间羟胺80 mg 等处理。患者病情加重,转入重症监护病房,持续予以低分子肝素钠抗凝治疗。胸部增强CT提示:①左肺动脉及右下肺动脉干栓塞,多系血栓;②左肺上叶、下叶少许膨胀不全,双侧胸腔微量积液(图3)。凝血四项未见异常。患者肺动脉栓塞明确。考虑到患者腰椎手术后1 周内,且手术切口尚未完全愈合,为防止溶栓后术口出血暂未进行溶栓治疗。继续予低分子肝素钠抗凝治疗。
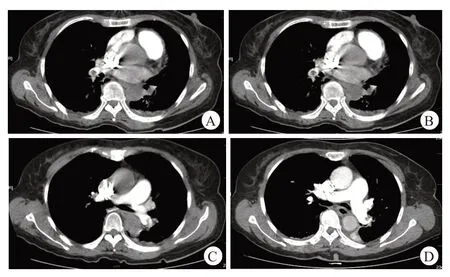
图3 3月28日肺部增强CT
3 月29 日全院会诊后,考虑患者目前无血流动力学改变,且患者溶栓有相对禁忌证:心肺复苏后及14 d内大手术治疗后。目前暂不进行溶栓治疗,时间予以延迟,继续抗凝治疗。复查双下肢动静脉血管彩色超声检查,未见异常。继续注意观察呼吸、血氧情况,监测呼吸、血气分析、D-二聚体、凝血四项。3月30日查头部CT未见异常。肺部CT扫描+增强检查提示肺部动脉栓塞的面积无明显增大(图4)。凝血四项未见异常。

图4 3月31日肺部增强CT
3月31日患者仍有咳嗽,无明显气促,咳甚时感胸痛,胸前区有压榨感,无心悸、畏寒、发热。血压需小剂量升压药物维持,心率波动在45~50次/分。经讨论决定溶栓。3月31日决定予尿激酶溶栓,3月31日13:00予0.9%氯化钠10 ml+尿激酶24万U,10 min泵入。继续以0.9%氯化钠60 ml+尿激酶145 万U,5 ml/h,12 h内泵入。并持续予以抗凝治疗。3 月31 日13:00 至4月2日09:00患者有咳嗽,无明显气促,咳嗽时感胸痛,无心悸、畏寒、发热。血压需小剂量升压药物维持,心率波动在50次/分左右,指脉氧98%~100%。无牙龈出血、皮下出血等其他出血倾向。无过敏反应、胃肠道反应、头痛、肌痛、发热等。双下肢活动可,皮肤感觉良好,肢端温暖,末梢血运可。4月2日16:00,患者偶有咳嗽,无心悸、气促、恶心呕吐、畏寒、发热等不适。血压仍需小剂量升压药物维持,心率波动在55~63次/分,指脉氧98%~100%。血糖水平波动正常。右腰背部、臀部分别可见4 cm×3 cm、4 cm×2 cm 的皮肤青紫。4月3 日16:00 患者诉咳嗽、胸痛症状较前明显好转,无心悸、气促、恶心呕吐、畏寒、发热等不适。血压仍需小剂量升压药物维持,心率波动在58~67 次/分,指脉氧99%。右腰背部、臀部分别可见4 cm×3 cm、4 cm×2 cm的皮肤青紫。无皮肤新出血点。双下肢活动可,皮肤感觉良好,肢端温暖,末梢血运可。4 月3 日肺部增强CT 示左右肺动脉血栓基本溶解(图5)。头颅及腰椎术区部CT未见异常。4月7日查房,患者偶有咳嗽,无咳血、心悸、气促、胸闷、胸痛等不适。停升压药物后,血压波动在80~95/50~65 mmHg,血压偶有偏低,血压偏低时无不适反应。心率50~60 次/分,血糖波动正常。查体:体温36.6℃,脉搏60次/分,呼吸18次/分,血压87/52 mmHg,指脉氧97%;神清,精神可;双肺呼吸音清,未闻及干湿性啰音;胸骨处稍压痛,心音有力,律齐,未闻及明显杂音;腹部(-);双下肢无胀痛,活动可,皮肤感觉良好,肢端温暖,末梢血运可。后腰背部术口愈合好,右腰背部、臀部分别可见4 cm×3 cm,4 cm×2 cm的皮肤青紫。无皮肤新出血点。

图5 4月3日肺部增强CT
经综合治疗后患者病情逐渐稳定,症状及体征消失,痊愈出院。后续随访未见遗留胸闷咳嗽,腰腿痛明显好转。
凝血功能监测数据详见表1。
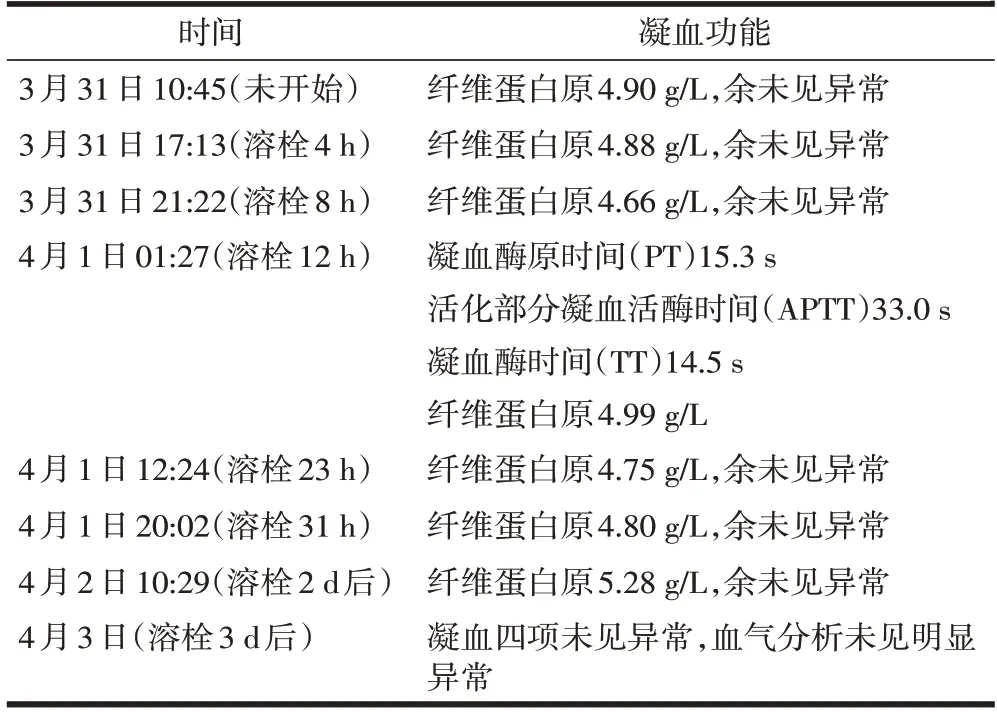
表1 凝血功能监测数值变化
2 讨论
目前国际上对术后VTE 并发症的发生率尚未达成共识,为1.0%~2.2%[1]。脊柱外科手术后DVT 发生率为0.3%~31.0%,经过数据汇总后DVT 发生率达2.1%[2]。接受脊柱外科手术在使用了物理预防或药物预防的前提下,术后APTE 的发生率仍可达2.2%[3]。因此,对术后APTE 患者的治疗仍然是骨科医师必须面对的问题。
本病例血栓来源明确为下肢血栓脱落,但术前凝血未见异常、未进行下肢静脉超声检查,术后卧床期间仍然可以活动下肢。故下肢血栓何时、因何形成无法确定。只能考虑患者自身血管质量较差及长期卧床有关。因此,最值得记住的教训仍然是预防检查的不到位,术前没有完善双下肢静脉超声检查等相关检查。本病例患者术前常规检查未发现有血栓高危因素,相关指标均在正常范围,根据医保相关要求,为避免过度检查,未达到相关检查标准而未进一步检查,导致此事件发生,值得广大术者警惕。此事件后,我院对高危脊柱手术患者术前均进行双下肢静脉血栓筛查,以防再次发生类似情况。
APTE的抗栓治疗在目前共识中主要包括抗凝治疗、溶栓治疗、经皮导管介入治疗及外科血栓清除术。2019 年中国急性血栓性疾病抗栓治疗共识[4]指出:对于临床确诊PE 的患者中,高危患者评估若无禁忌证可行溶栓治疗,有溶栓禁忌证可选用经皮导管介入治疗及外科血栓清除术,中高危患者必要时予补救性溶栓治疗。2019 版急性肺栓塞诊治指南[5]中建议APTE 高危患者首选溶栓治疗;对于存在溶栓禁忌或溶栓失败者,可以行外科肺动脉血栓清除术,也可以行经导管近端肺动脉血栓清除术或碎栓术。此外,对于不能手术者,也可行肺动脉球囊扩张术等[6]。
本例患者PE 严重指数(pulmonary embolism severity index,PESI)评分169 分,Ⅴ级高危组;预估的大出血风险为中危,含1 个高危因素(近期手术史),3月28日02:45上完厕所后出现循环系统、呼吸系统、神志改变,有明显血流动力学改变,溶栓指征明确。但考虑术后仅7 d,存在相对禁忌证,抢救时未进行溶栓治疗,经抢救后患者神志清楚、呼吸、生命征尚平稳,心肺脑复苏成功。我院全院会诊讨论后认为患者虽存在溶栓指征,但目前血压、呼吸尚控制稳定,且近期曾进行心肺复苏,2周有大手术等两点相对禁忌证,并非溶栓最佳时机,因此暂不予溶栓治疗。
依照最新版共识中的要求,该患者当时最合适的办法是采取外科肺动脉血栓清除术或经导管近端肺动脉血栓清除术或碎栓术,但当时我院相关技术并不成熟,且患者拒绝转上级医院行外科手术治疗,只能考虑溶栓治疗。3 月31 日,在外院专家会诊意见指导下,考虑患者术后10 d,虽术口未愈合,但术口小,约为5 cm 切口,手术操作均在硬膜外完成,若溶栓出现出血,可二期手术处理,溶栓引起术口出血引起的并发症不致命,溶栓时可不考虑手术影响,需警惕的主要是颅内出血,若脑出血需紧急停止溶栓,并予脱水、止血处理。其次,若不予溶栓治疗,极有可能影响患者日后生活质量,遗留劳力性气促、呼吸困难等症状[7],且有再次栓塞加重可能,危及生命。有研究表明,溶栓治疗可能改善患者由于长期持续性呼吸困难或运动不耐受而恶化的生活质量[8]。综合考虑后认为溶栓获益高于出血风险,经家属同意后最终决定予尿激酶溶栓治疗。
术后并发PE是否应该溶栓,有学者认为对临床诊断明确的高危PE 患者,即便存在溶栓禁忌证,也应强调以降低肺动脉压和改善右心室功能为急诊治疗的核心,结合临床情况对患者进行综合评价,选择以溶栓为首要治疗措施的积极治疗方案[9]。术后溶栓的临床案例报道中,有学者通过查阅相关文献,结合阿替普酶的药代动力学特点,提出了小剂量的阿替普酶(20 mg)延时5 h 静脉滴注的溶栓治疗的新方法,在1例支气管囊肿切除术后伴高危PE 患者的溶栓治疗取得了良好疗效[10]。亦有临床报道指出,溶栓治疗APTE效果优于抗凝治疗,且保持较高生活质量[11]。肺动脉置管溶栓可有效缓解中危APTE 患者临床症状,临床疗效确切[12]。上述临床证据均表明,溶栓治疗的获益高于风险,其中剂量的把控是关键。结合本例患者,24万U尿激酶10 min泵入并继续145万U尿激酶持续12 h 内泵入的小剂量使用同样取得了满意的疗效,同样支持术后患者并发PE 时小剂量使用尿激酶并不明显增加出血风险。此外,新的溶栓药物如重组型纤溶酶原激活剂(recombinant tissue-type plasminogen activator,rt-PA)包括阿替普酶(二代)、瑞替普酶(三代)和替奈普酶等。相较尿激酶及链激酶无选择特异性,用于溶栓治疗存在出血较高的风险,rt-PA 对纤维蛋白有选择性,因此出血风险更低。最新的第三代溶栓药物如瑞替普酶、替奈普酶,特异性、半衰期、溶栓效果等较第二代溶栓药物又有明显改进和提高,不需要因体重而调整剂量,此外通过优化溶栓方案和剂量,有可能实现溶栓与出血的平衡[13,14]。如导管引导下肺栓塞与急性肺栓塞的溶栓治疗全因死亡率似乎低于抗凝治疗,且风险较低[15]。2011 年美国心脏协会发表关于大面积PE和次大面积PE、髂股DVT、慢性血栓栓塞性肺动脉高压的处理方法的科学声明[16],必要时可行手术取出血栓。但手术风险大,因此,若能保守溶栓治疗,可避免较多风险。
此外,术后VTE的发生受到年龄、手术方法、手术时间、术后D-二聚体水平、术后卧床时间、应用预防性抗凝药物等多因素影响,有学者认为术前应用预防性抗凝药物也应引起重视[17]。理论上抗凝启动时间越早,患者发生DVT 形成的风险越低,但发生出血并发症的风险也会越高。术后预防上,有研究认为,机械性锻炼在锥孔镜术后的深静脉血栓形成预防治疗中已足够,不需要药物预防[18]。但是,也有研究者认为对脊柱术后VTE进行危险分层,根据分层进行个体化预防或许更为安全[19]。
3 总结
综上所述,笔者认为术后2 周内并发APTE 并非溶栓治疗的绝对禁忌证。回顾本例及结合现有报道,小剂量尿激酶溶栓的收益大于风险。另外,随着溶栓药物的更新换代,特异性、安全性也不断提高,在基层医院不能开展外科取栓的情况下,溶栓亦可作为治疗选择之一。由于APTE 病例较少,溶栓的具体获益率仍缺乏大数据支撑,有待学者进一步探讨。此外,外科手术取栓同样存在一定风险,且经济压力亦较溶栓治疗大,若能进一步通过增加溶栓药物特异性等方法降低出血风险,无疑更为安全有效,且值得基层医院进一步推广,挽救患者生命。
【利益冲突】所有作者均声明不存在利益冲突

