DIC诊治的临床策略
王乾 施琳琳 胡新华
摘要:弥散性血管内凝血(disseminated intravascular coagulation,DIC)是临床常见的危重症综合征之一,具有病情进展快、病死率极高的特点。本文就DIC的诊治策略进行综述。
关键词:DIC;诊治
【中图分类号】 R4 【文献标识码】 A 【文章编号】2107-2306(2022)12--02
DIC 是严重威胁生命的综合征,以弥散性和不易控制的凝血系统激活为特征。许多病理状态均可诱发DIC,以脓毒症、肿瘤、创伤及病理产科最为常见【1】。脓毒症患者继发DIC的风险明显升高,有高达30%-50%的脓毒症患者会继发DIC;而继发了DIC的危重症患者28天死亡率高达20%-50%,显著高于那些尚未满足DIC诊断标准的危重症患者【2】。早期诊断和恰当治疗是改善患者预后的关键因素。
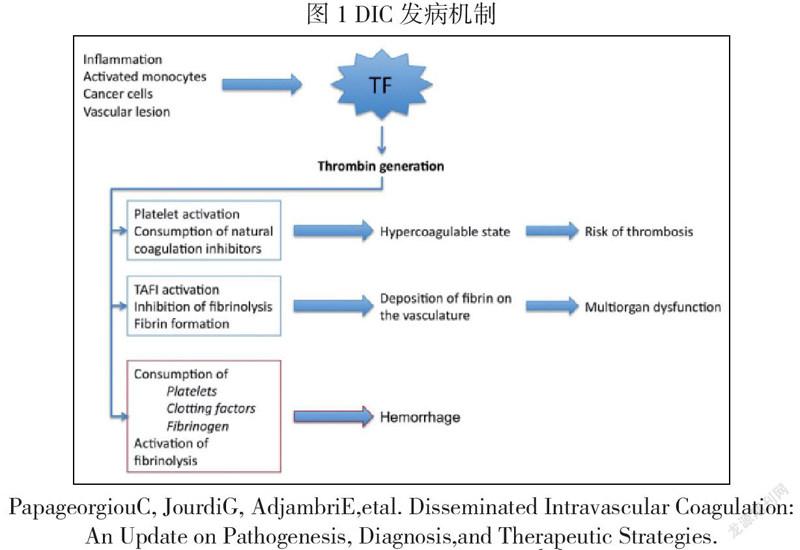
1 DIC的发病机制(图1):
i疾病进程中组织因子(Tissue factor,TF)的过度表达,触发了凝血酶的大量激活;
ii血小板活化;
iii天然抗凝途径的缺陷:如组织因子途径抑制剂(Tissue factor pathway inhibitor,TFPI)、抗凝血酶、蛋白质C(Protin C,PC)等;
iv纤溶系统受损导致纤维蛋白降解不充分;
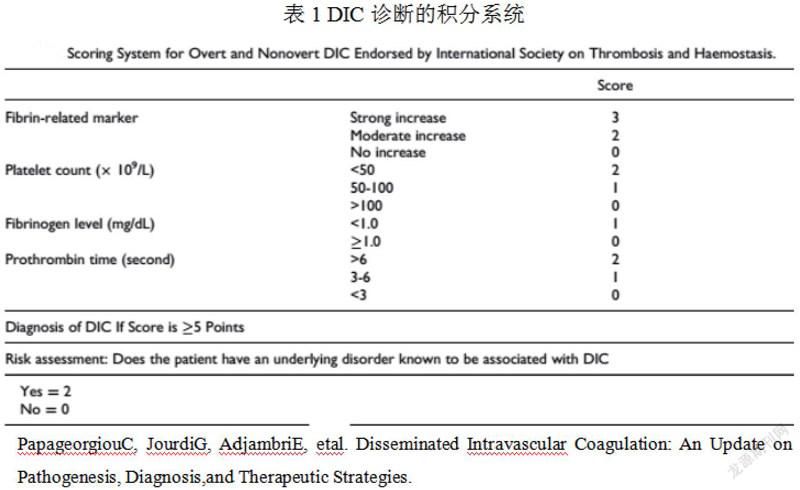
2 DIC的诊断积分:
DIC的诊断是基于潜在疾病所致的可疑临床表现,及异常的凝血相关实验室指标,如PT、APTT、PLT、FIB水平。目前尚无DIC诊断的金标准,对该病的诊断基于临床表现及实验室参数的积分系统。目前为止,世界范围内共由5个不同的诊断积分系统【3】。目前应用较为广泛为是由国际血栓和止血学会(International Society on Thrombosis and Haemostasis,ISTH)所制定的积分系统(表1);一旦患者具有与典型DIC相关的潜在疾病,该积分系统积分≥5分便可诊断为DIC。
3治疗策略
DIC治疗的基础是消除潜在的致病因素。然而通常情况下,即使在给予恰当的针对致病因素的治疗后DIC仍会进展,比如脓毒症诱发的DIC。
1)修复自然抗凝途径的缺陷
①抗凝血酶(Antithrombin,AT)浓缩物。作为最重要的生理性凝血抑制物之一,AT在DIC治疗中的角色被诸多临床试验证实【4】。近期一项关于AT在重症患者中应用的系统综述和Mate分析并不支持其应用于重症患者,包括脓毒症及DIC,是因为上述所纳入的临床试验并没有观察到死亡率的改善、反而增加了出血风险【5】。目前尚无数据支持在DIC患者中应用AT浓缩物以维持AT正常水平和活性,AT浓缩物仅被推荐用于先天性AT缺乏。
②蛋白C和活化蛋白C(Activated protein C,APC)浓缩物
脓毒症诱发的DIC血浆PC水平减低。因此,补充APC是一种合理的治疗方法。意大利指南建议非产科、非儿科的脓毒症诱发的DIC使用rhAPC(D级证据)【3】,BCSH指南推荐对于血栓形成且出血风险高的患者使用APC。
③组织因子途径抑制物
在脓毒症诱发的DIC中,凝血的激活是由TF/FVIIa所调节的;同时与TFPI相比,TF表达是增加的,因此补充rTFPI是可行的。一项纳入210例严重脓毒症患者的随机、安慰剂对照II期临床试验来评估rTFPI的安全性和有效性【6】;患者随机接受连续注射rTFPI(0.025或0.05mg/kg,4天)或安慰剂,结果显示rTFPI不仅抑制了凝血活性,还抑制了炎症反应,并降低了28天病死率,此外两种给药剂量均安全。
2)重组人可溶性血栓调节蛋白(Recombinant human soluble thrombomodulin,rTM)
它对凝血酶有很高亲和力,凝血酶-rTM复合体可激活PC,激活的PC可以经PS灭活FVa、FVIIIa而阻断凝血酶生成。早期的研究证实TM在抑制凝血活性及炎症反应中扮演着中心作用【7】。近期的一项研究证实连续以0.06mg/kg/d的剂量使用6天TM,与凝血酶产生的减少存在相关性;同时表明,在脓毒症诱发DIC的重症患者中rTM是安全的【8】。
3)抗栓药物
在DIC给予快速起效的抗凝治疗以制衡上调的凝血酶可能是一项可行的治疗措施,目前普通肝素(unfractionated heparin, UFH)及低分子肝素(low molecular weight heparin, LMWH)是应用最为广泛的快速起效抗凝药物。一项小样本的随机对照试验表明LMWH的疗效优于UFH,主要是体现在低风险的肝素诱导的血小板减少症、稳定的抗凝效果、低风险的出血风险。除了肝素,有限的实验证据建议直接的凝血酶抑制剂来匹卢定可能会下调凝血活性。抗凝血酶依赖的X因子抑制剂磺达肝葵钠及直接的X因子抑制剂如利伐沙班、阿哌沙板的效果如何尚未在DIC高凝阶段被研究证实。
4)血浆及血小板的补充治疗
对于表现出消耗性凝血功能障碍的DIC患者,凝血因子及血小板的補充治疗可能是有必要的,尤其是有活动性出血及需要侵入性操作的患者。对于活动性出血或高危出血患者,推荐给予血小板及新鲜冰冻血浆(Fresh-frozen plasma,FFP)输注,但该推荐缺少高质量的证据。血小板输注的门槛取决于患者的临床状况,通常要符合有活动性出血且血小板计数<50×109/L;接受化疗的患者进展为DIC时,在未出血但PLT<20×109/L时也可考虑血小板输注。当FIB<1.5g/L时,补充FIB浓缩物可逆转出血因素。补充维生素K依赖的凝血因子及凝血酶原复合物可能有益。
嚴重的DIC经常表现出FVII水平的降低,因此对输注FFP、凝血酶原复合物及PLT后的难治性出血,给予rFVIIa可能是有帮助的。然而,该种策略应谨慎使用,是由于rFVIIa可增加血栓栓塞风险。FVIII及vWF很少应用于脓毒症相关的DIC,是由于两者在急性时相反应中通常是升高的。
目前为止,对于DIC的治疗并未达成普遍性共识。尽管所有DIC病例中,脓毒症所致者占比不足一半,但大多数综述(包括欧洲及北美国家制定的DIC治疗指南)都仅涉及脓毒症相关的DIC。对于肿瘤相关的DIC,ISTH推荐给予UFH、LMWH、PLT及FFP治疗【9】。对于持续性产后出血导致的DIC,ISTH推荐输注FFP,尤其当PT或APTT延长至正常值的1.5倍时;当持续性产后出血对其他治疗措施无效时,可考虑使用氨甲环酸或活化的FVII。
参考文献:
[1].Okabayashi K, Wada H, Ohta S, et al. Hemostatic markers and the sepsis-related organ failure assessment score in patients with disseminated intravascular coagulation in an intensive care unit.Am J Hematol.2004;76(3):225-229.
[2].Gando S, Saitoh D, Ogura H, et al;Japanese Association for Acute Medicine Disseminated Intravascular Coagulation (JAAM DIC) Study Group.Natural history of disseminated intravascular coagulation diagnosed based on the newly established diagnostic criteria for critically ill patients: results of a multicenter, prospective survey.Crit Care Med.2008;36(1):145-150.
[3].Di Nisio M, Baudo F, Cosmi B, et al; on behalf of the Italian Society for Thrombosis and Haemostasis. Diagnosis and treatment of disseminated intravascular coagulation: guidelines of the Italian Society for Haemostasis and Thrombosis (SISET). Thromb Res. 2012;129(5):177-184.
[4].Baudo F, Caimi TM, de Cataldo F, et al. Antithrombin III replacement therapy in patients with sepsis and/or postsurgical complications: a controlled double-blind, randomized multicenter study.Intensive Care Med. 1998;24(4):336-342.
[5].Allingstrup M, Wetterslev J, Ravn FB, et al..Antithrombin III for critically ill patients: a systematic review with meta-analysis and trial sequential analysis. Intensive Care Med. 2016;42(4):505-520.
[6].Abraham E, Reinhart K, Svoboda P, et al. Assessment of the safety of recombinant tissue factor pathway inhibitor in patients with severe sepsis: a multicenter, randomized, placebocontrolled,single-blind, dose escalation study. Crit Care Med.2001;29(11):2081-2089.
[7].Ikeguchi H, Maruyama S, Morita Y, et al. Effects of human soluble thrombomodulin on experimental glomerulonephritis. Kidney Int. 2002;61(12):490-501.
[8].Vincent JL, Ramesh MK, Ernest D, et al. A randomized, doubleblind,placebo-controlled, phase 2B study to evaluate the safety and efficacy of recombinant human soluble thrombomodulin, ART-123, in patients with sepsis and suspected disseminated intravascular coagulation. Crit Care Med. 2013;41(9):2069-2079.
[9].Wada H, Matsumoto T, Aota T, et al. Management of cancer-associated disseminated intravascular coagulation: guidance from the SSC of the ISTH.comment. J Thromb Haemost. 2016;14(6):1314-1315.

