大动脉粥样硬化与心源性栓塞所致急性前循环颅内大血管闭塞患者侧支循环的差异及其影响因素
何亚玲,沈雪阳,胡志林,姚敏,葛朝明
兰州大学第二医院神经内科/甘肃省神经内科临床医学研究中心/甘肃省神经病学重点实验室,兰州 730030
急性大血管闭塞所致的脑卒中是缺血性脑卒中的重要类型,此类患者闭塞的血管部位往往血栓负荷量大,因此具有病情重、进展快、病死率高、残疾率高、预后差等特点[1-2]。脑侧支循环与急性大血管闭塞患者的预后密切相关,是此类患者预后的有效预测因子,因此,了解与脑侧支循环代偿能力有关的因素极其重要[3]。大动脉粥样硬化(large artery atherosclerosis,LAA)和心源性栓塞(cardioembolism,CE)是急性大血管闭塞最主要的两种病因[4]。既往研究发现,慢性颅内低灌注可促进新的颅内侧支血管的形成和补充[5],而动脉粥样硬化常伴有动脉狭窄,由于其进展缓慢及慢性低灌注的特点,可能会促进脑侧支循环的形成[6]。本研究比较LAA与CE所致急性前循环大血管闭塞患者的脑侧支循环情况,并探讨脑侧支循环的影响因素,旨在为临床进行有针对性的干预提供依据。
1 资料与方法
1.1 研究对象 回顾性分析2020年1月-2021年8月就诊于兰州大学第二医院并确诊的70例急性前循环颅内大血管闭塞患者的临床资料。其中LAA所致急性前循环颅内大血管闭塞患者50例,CE所致急性前循环颅内大血管闭塞患者20例。纳入标准:(1)确诊为急性缺血性卒中,发病24 h内入院;(2)经CT血管造影(CT angiography,CTA)或磁共振血管造影(magnetic resonance angiography,MRA)证实为急性前循环颅内大血管闭塞;(3)Org 10172治疗急性卒中试验(Trial of Org 10172 in Acute Stroke Treatment,TOAST)[7]分型为LAA型或CE型;(4)发病72 h内接受CTA检查。排除标准:(1)出血性卒中;(2)前循环颅内大动脉闭塞非责任病灶;(3)先天性颈部及颅内血管畸形、动脉夹层患者;(4)临床资料不完整。本研究获兰州大学第二医院医学伦理委员会审核批准。
1.2 资料收集 收集两组患者的年龄、性别、发病到入院时间、既往史、实验室检查和影像学检查、住院期间治疗、不良事件发生、入院时及发病14 d时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)评分等临床资料。
1.3 颅内侧支循环评分 由两位神经科医师分别依据CTA资料对颅内侧支循环进行评分,若意见不一致,由第三位高年资医师再次评估。具体评分采用CTA侧支循环评分法:0分为病变侧无侧支循环,1分为闭塞血管供血区域的侧支血流充盈范围≤50%,2分为闭塞血管供血区域的侧支血流充盈范围为50%~100%,3分为闭塞血管供血区域的侧支血流充盈达到100%;0或1分为侧支循环不良,2或3分为侧支循环良好[8]。依据该标准再将所有患者分为侧支循环良好组(n=39)及侧支循环不良组(n=31)。
1.4 血栓负荷评分(clot burden score,CBS) 根据患者CTA的不同血管不显影位置赋予不同分值,具体如下:颈内动脉前床突上段为2分,大脑中动脉近端M1段、远端M1段各为2分,颈内动脉前床突下段、大脑前动脉、大脑中动脉M2段近端及远端各为1分,共计10分,各相应部位出现血栓即扣除对应分值。分数越低代表血栓范围越广。进一步将CBS评分分为CBS<6分和CBS≥6分两个等级。
1.5 短期神经功能改善及不良事件定义 短期神经功能改善定义为入院基线NIHSS评分与发病第14天NIHSS评分的差值,用ΔNIHSS表示。不良事件定义为发病14 d内神经系统评分显著恶化,NIHSS评分较基线增加≥2分或死亡。NIHSS包括意识水平、凝视、视野、面瘫、上肢运动、下肢运动、肢体共济运动、感觉、语言、构音障碍及忽视等11项内容。NIHSS评分范围0~42分,得分越高表明患者神经缺损越严重。
1.6 指标分析 比较LAA组与CE组患者的临床资料,再进一步分析侧支循环良好组与侧支循环不良组患者临床资料的差异,将单因素分析中有统计学意义的变量纳入多因素分析,以确定侧支循环的独立影响因素。
1.7 统计学处理 采用SPSS 23.0软件进行统计分析。连续性变量符合正态分布时以±s表示,不符合正态分布时以M(Q1,Q3)表示,组间比较采用t检验或Mann-WhitneyU检验;分类变量以频数(%)表示,组间比较采用χ2检验或Fisher确切概率法;将单因素分析中P<0.2的变量纳入多因素logistic二元逐步向后回归分析脑侧支循环的独立影响因素。P<0.05为差异有统计学意义。
2 结 果
2.1 LAA组与CE组临床资料比较 CE组患者既往房颤史占比高于LAA组(45.0%vs. 2.0%,P<0.001);LAA组患者侧支循环良好占比高于CE组(64.0%vs.35.0%,P=0.027),CBS≥6分占比高于CE组(92.0%vs. 60.0%,P=0.004)。与LAA组比较,CE组的梗死部位多见于大脑中动脉M1段,其次为累计多个部位的串联病变,差异有统计学意义(P=0.035)。LAA组的入院收缩压、肌酐水平高于CE组(P=0.005,P=0.031),而入院NIHSS评分低于CE组(P=0.003)。两组在其他方面差异均无统计学意义(P>0.05)(表1)。
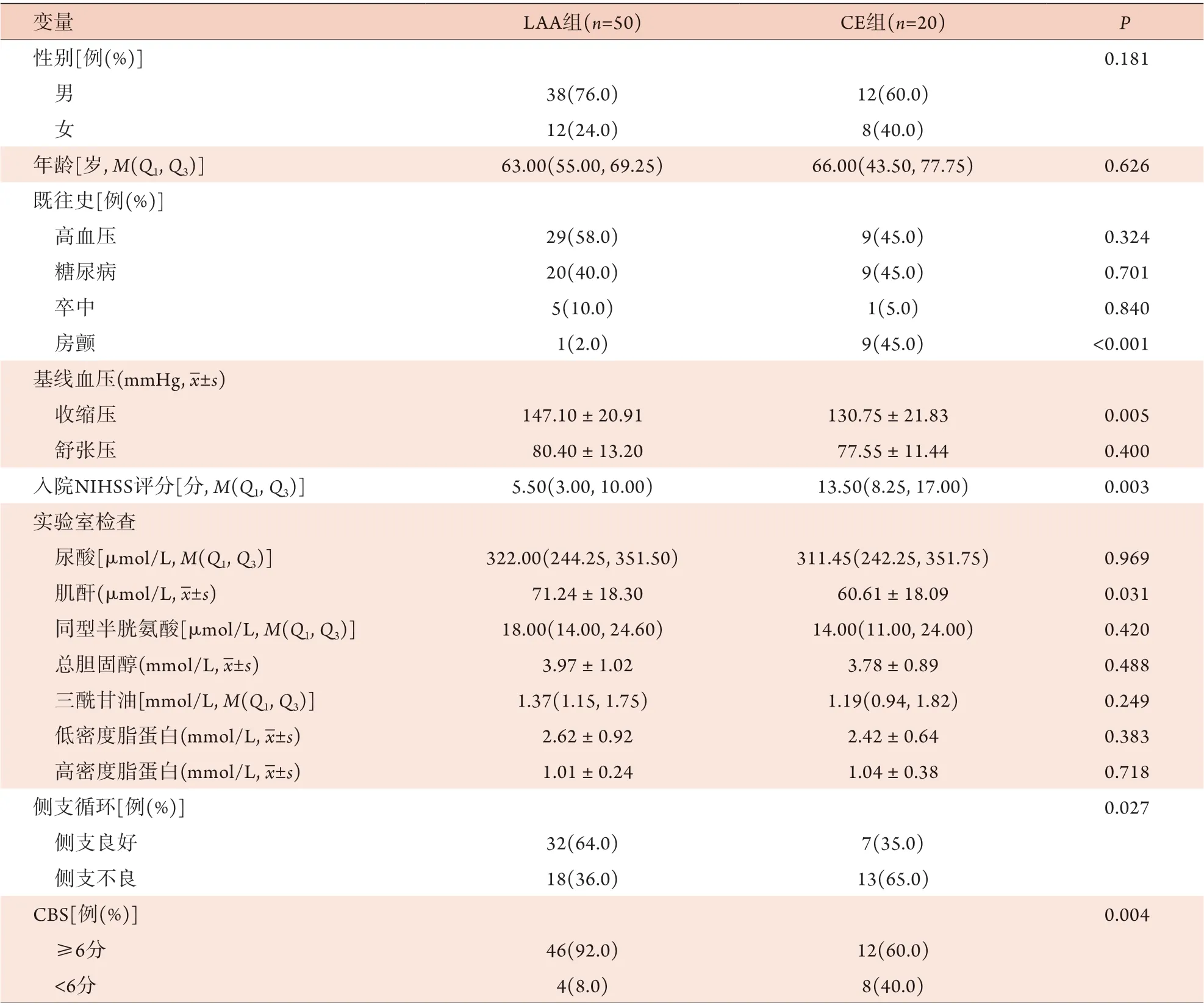
表1 LAA与CE所致急性前循环颅内大血管闭塞患者临床资料比较Tab.1 Comparison of the clinical data of patients with acute anterior circulation intracranial large vessel occlusion induced by LAA or CE
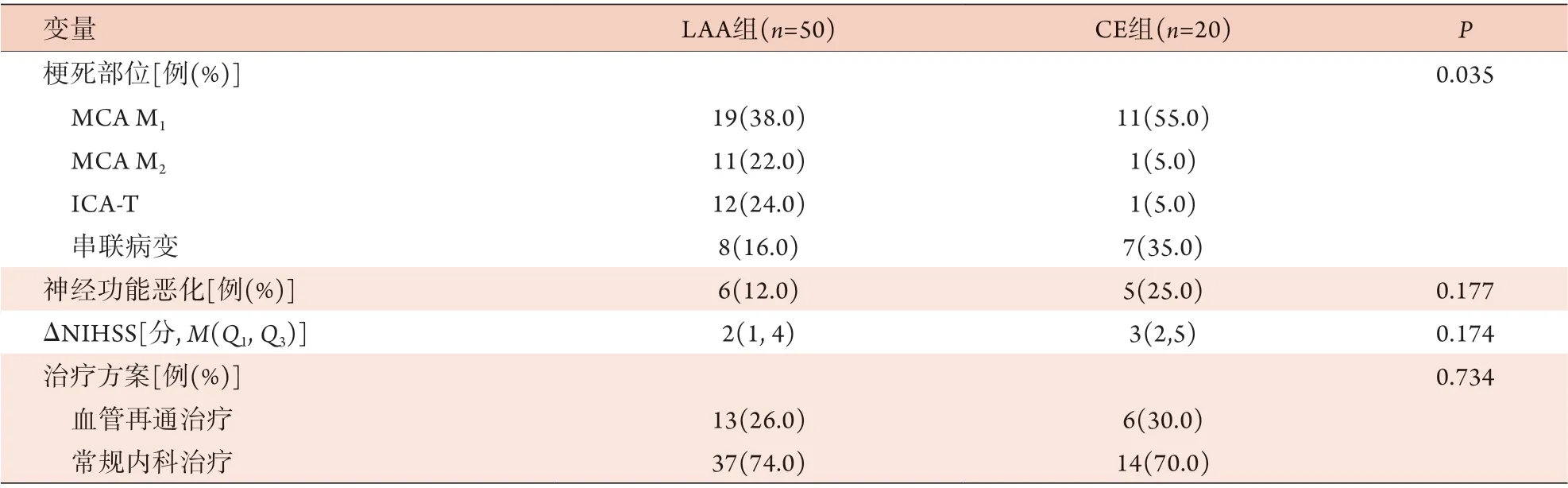
(续 表)
2.2 侧支循环良好组与侧支循环不良组临床资料比较 侧支循环良好组与侧支循环不良组存在性别差异,其中侧支循环不良组男性多于女性,差异有统计学意义(P=0.027);侧支循环良好组既往高血压病史及糖尿病史占比及入院NIHSS评分均低于侧支循环不良组(P=0.044、P=0.003、P=0.017),而病因分型为LAA的占比高于侧支循环不良组(P=0.027)。两组在其他方面差异均无统计学意义(P>0.05)(表2)。
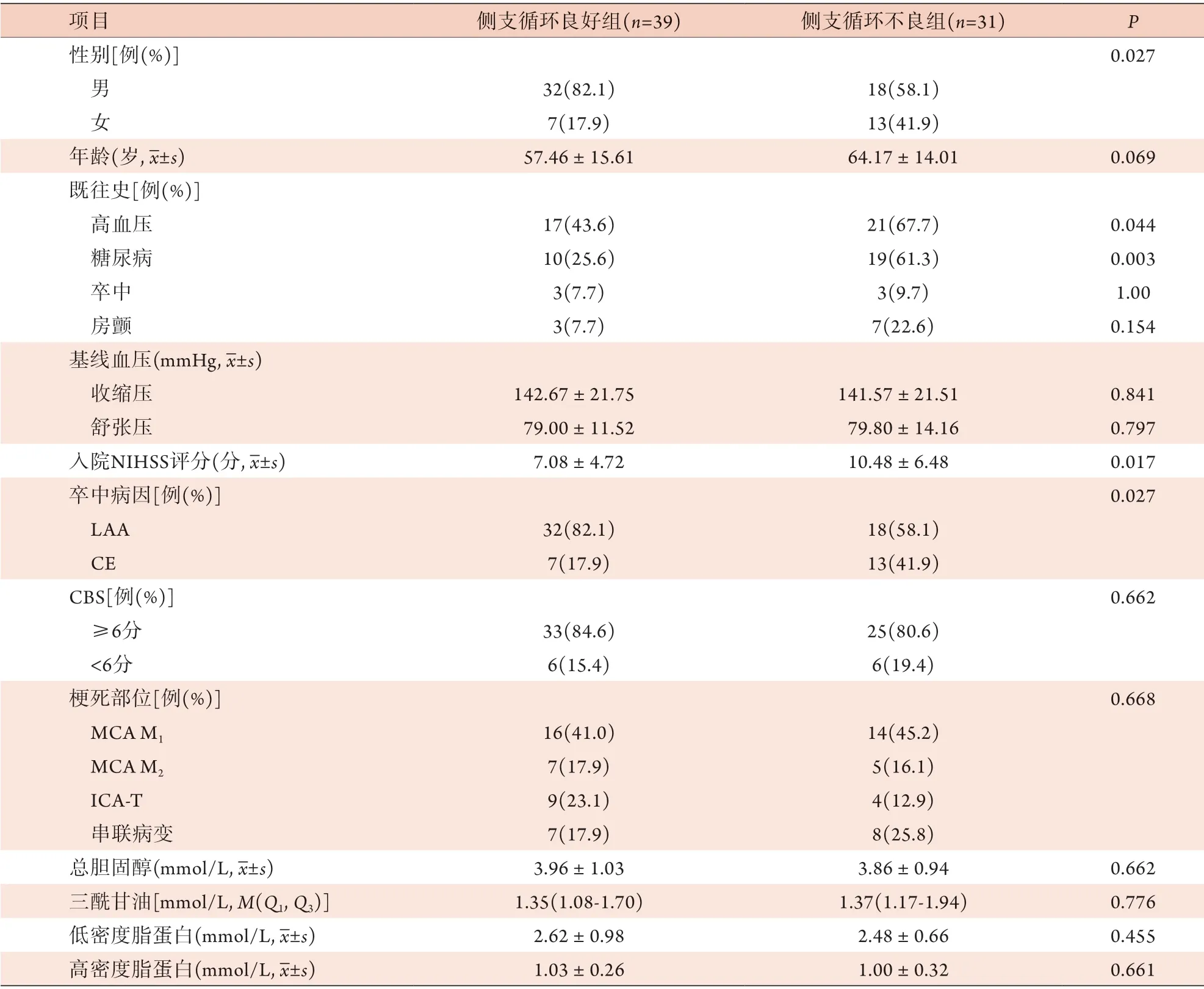
表2 侧支循环良好组与侧支循环不良组患者临床资料比较Tab.2 Comparison of the baseline characteristics of patients in good or poor collateral circulation groups
2.3 脑侧支循环的多因素logistic二元逐步回归分析 多因素logistic二元逐步向后回归分析结果显示,卒中病因分型为CE(OR=4.607,95%CI 1.337~15.877,P=0.016)、高血压病史(OR=3.357,9 5%CI 1.0 5 9~1 0.6 4 2,P=0.0 4 0)、糖尿病史(OR=4.589,95%CI 1.530~13.766,P=0.007)是侧支循环不良的独立危险因素。
3 讨 论
脑侧支循环与急性前循环颅内大血管闭塞患者的梗死面积、预后及治疗方案的选择密切相关[9-10]。了解脑侧支循环的危险因素并进行干预有助于改善卒中患者的预后。大多数研究在探究脑侧支循环对卒中预后的影响时,并未针对不同病因分型的患者分别进行分析。不同病因分型的脑侧支血管募集情况可能不尽相同,目前仅有少数研究探讨了其差异,且研究结果存在争议[11-14],病因分型与脑侧支循环的关系仍不清楚。为此,本研究探讨了不同病因所致急性前循环颅内大血管闭塞患者脑侧支循环的差异,并分析了脑侧支循环的影响因素,结果发现,与CE所致急性前循环颅内大血管闭塞患者相比,LAA所致急性前循环颅内大血管闭塞患者有更好的脑侧支循环;病因分型为CE、高血压病史、糖尿病史是侧支循环不良的独立危险因素。
有两项样本量较小的队列研究分别探讨了脑侧支循环对急性缺血性卒中患者预后的影响,虽然发现良好的脑侧支循环与预后良好相关,但均未能证实卒中病因是脑侧支循环状态的预测因素[13-14]。而最近Rebello等[14]和Guglielmi等[15]的研究则表明,在TOAST分型中,与CE卒中相比,LAA卒中有更好的侧支循环,与本研究结果一致。本研究发现,LAA所致急性前循环颅内大血管闭塞患者的基线侧支循环较CE所致患者要好,而CE患者具有较差侧支循环的风险是LAA患者的4倍(OR=4.607,95%CI 1.337~15.877,P=0.016)。但与本研究不同的是,Rebello等[14]和Guglielmi等[15]均只选取了接受血管内机械取栓治疗的患者,而这些人群的脑侧支循环可能普遍较好;Rebello等[14]选择的侧支评分方法与本研究不同,从而限制了研究结果的可比性,且该研究只选择了房颤患者,并未纳入其他CE患者;此外,这两项研究纳入的患者主要是欧美人群,CE占比高于LAA,而国内急性前循环大血管闭塞患者以LAA多见。LAA所致急性前循环颅内大血管闭塞患者较CE所致患者有好的脑侧支循环,可能原因为LAA患者多在血管狭窄的基础上发生闭塞,疾病进展有一定过程,颅内缺血组织有较为充足的时间进行侧支循环的代偿[16-17],且长期慢性缺血缺氧有利于侧支血管生成相关生长因子表达的上调,从而诱导新的侧支循环血管生成[18-19]。相反,CE患者栓子急性脱落导致大血管分支短时间内闭塞,侧支循环代偿不能迅速建立,可能导致大面积脑梗死及神经功能迅速恶化[16-17],有报道称CE卒中通常比其他病因导致的卒中表现出更严重的神经功能缺陷[20]也从侧面证明了这一点。本研究也发现,CE组的基线NIHSS评分高于LAA组,提示CE组神经功能损伤更严重,与文献报道一致。此外,CE组的血栓负荷大、栓塞部位多见于大脑中动脉等近端较大的血管可能也是造成本研究中LAA组与CE组基线NIHSS评分差异的原因。然而值得注意的是,尽管LAA组有较好的侧支循环、较低的NIHSS评分,但本研究并未发现两组患者在短期神经功能改善及住院期间不良事件方面的差异,这可能是因为短期神经功能改善及住院期间不良事件受多种因素的影响,脑侧支循环的作用相对较弱所致。
在探讨脑侧支循环的影响因素时,本研究发现,侧支循环良好组与侧支循环不良组存在性别差异,侧支循环不良组的女性占比明显高于男性,但多因素logistic二元逐步回归分析并未发现性别是侧支循环的独立影响因素。与本研究不同,有一项研究发现男性的侧支状态较女性更差,并认为性激素可能是导致这一差异的主要原因[21]。此外,也有研究认为性别与侧支循环的差异无关[22]。因此,目前性别与脑侧支循环的关系尚不明确,且多为小样本研究结果,未来有必要采用多中心、大样本研究来进一步探究性别与大脑侧支循环的相关性。
有研究发现,高血压、糖尿病可能是脑侧支循环不良的影响因素[23-28],本研究也证实,既往高血压、糖尿病史是侧支循环不良的独立危险因素。高血压、糖尿病、代谢综合征等可能通过减少内皮型一氧化氮合酶(eNOS)及损伤内皮功能造成脑侧支循环募集受损[29-31],而日常的血压控制可能对脑侧支循环产生积极影响。此外,本研究发现,侧支循环不良组的年龄平均值大于侧支循环良好组,虽无统计学差异,但提示年龄越大,侧支循环可能越差。多项临床研究表明,年龄是基线时软脑膜侧支循环较差的独立危险因素[32-33]。
综上所述,本研究结果表明,卒中病因分型与急性前循环颅内大血管闭塞患者的脑侧支循环有关,与CE卒中相比,LAA卒中具有好的侧支循环;卒中病因分型为CE、高血压病史、糖尿病史为侧支循环不良的独立危险因素,为急性脑卒中不同病因分型可能影响脑侧支循环提供了证据。但本研究也存在一些局限性:(1)为回顾性、单中心研究,可能存在地域偏差、病例选择偏倚及系统误差;(2)样本量相对较小;(3)采用单期CTA而不是多期CTA来评估患者的脑侧支循环可能低估脑侧支循环状态[34]。未来有必要进行更大样本的多中心、前瞻性队列研究来评估此种相关性。

