右美托咪定对胸外科患者围手术期焦虑的影响
陈小红,李萌萌,黄璜,郝薏晴,丘一诺,冉明梓
1锦州医科大学解放军总医院第四医学中心研究生培养基地,北京 100048;2解放军总医院第四医学中心麻醉科,北京 100048;3解放军总医院第六医学中心妇产科,北京 100142
统计数据显示,全球每年手术量为2.66亿~3.60亿次[1],而围手术期焦虑的发生率高达75%[2],是围手术期麻醉管理、手术效果以及患者不良体验的重要影响因素,且与术后并发症如高血压、心律失常等相关[3],甚至可能是术后死亡的独立危险因素[4-5]。研究发现,女性、高侵入性手术(开胸、开腹、开颅等)和失眠是术前焦虑的危险因素[6],如何缓解围手术期患者焦虑状况是临床亟待解决的问题。右美托咪定是临床广泛应用的一种高选择性α2肾上腺素受体激动剂,具有镇静、镇痛、抗焦虑、神经保护等作用[7-8],且无明显呼吸抑制,其镇静机制类似于生理性睡眠。目前有关右美托咪定作为围手术期抗焦虑药物的研究较少。与各类外科手术相比,胸外科手术术后疼痛程度较重[9],患者术前焦虑状况明显[10],因此,本研究旨在探讨胸外科全身麻醉患者围手术期应用右美托咪定对其焦虑状况的影响。
1 资料与方法
1.1 研究对象 本研究为随机对照临床研究。选择2021年6-9月解放军总医院第四医学中心胸外科收治的拟在全身麻醉下行择期手术的患者120例。纳入标准:(1)年龄18~80岁;(2)美国麻醉医师协会(ASA)分级Ⅰ-Ⅲ级;(3)无严重系统性疾病;(4)意识清楚;(5)依从性良好;(6)未使用术前药物。排除标准:(1)合并严重心血管疾病;(2)病态窦房结综合征及窦性心动过缓者;(3)肝肾功能严重障碍;(4)精神功能障碍、不能配合本研究。剔除标准:(1)术中泵注右美托咪定时出现严重的心动过缓(心率<45次/min);(2)术中发生过敏、出血性休克等需要抢救的患者;(3)术后拒绝进行焦虑评估。本研究经解放军总医院第四医学中心伦理委员会批准(批准文号:2021KY031-KS001),患者均自愿参与并签署知情同意书。
1.2 麻醉方法 患者入室后建立静脉通路,常规监测血压(blood pressure,BP)、心率(heart rate,HR)、脉搏血氧饱和度(pulse oxygen saturation,SpO2)、脑氧饱和度(cerebral oxygen saturation,ScrO2)、脑电双频谱指数(bispectral index,BIS)等。随机抽样分为对照组(n=40)、术中应用右美托咪定组(D1组,n=40)与术中术后均应用右美托咪定组(D2组,n=40),麻醉医师分别给予相应麻醉管理及术后镇痛方案。麻醉诱导依次给予咪达唑仑0.02 mg/kg、舒芬太尼0.2 μg/kg、依托咪酯0.1 mg/kg、丙泊酚1~2 mg/kg、罗库溴铵0.6 mg/kg。给氧去氮后,可视喉镜下行双腔支气管插管,纤维支气管镜检查定位后行机械通气:潮气量6~8 ml/kg,呼吸频率10~15次/min,维持呼气末二氧化碳分压在35~45 mmHg。术中维持采用静吸复合麻醉,持续泵注瑞芬太尼和丙泊酚,吸入七氟烷,并间断给予舒芬太尼、罗库溴铵,维持平均动脉压(mean artery pressure,MAP)波动在基础值的20%以内。手术开始后,D1组、D2组给予右美托咪定0.6 μg/kg,若患者心率<45次/min,则停止给药;对照组、D1组、D2组术后镇痛泵(机械泵,SCW-100-Ⅱ)用药均为盐酸羟考酮0.6 mg/kg,D2组泵中加入右美托咪定2.4 μg/kg,术后镇痛泵100 ml,2 ml/h,Bolus:0.5 ml/次,泵注2 d。
1.3 观察指标 (1)比较三组围手术期麻醉药物用量、麻醉时间、手术时间、术毕至拔管时间、拔管至出室时间及术后至出院时间。(2)比较三组围手术期MAP、HR及镇静(Ramsay)评分。记录三组患者入室时(T0)、插管后(T1)、右美托咪定泵注完即刻(T2)、术毕拔管前(T3)、出室时(T4)及术后24、48、72 h的MAP、HR。术后24、48、72 h,采用Ramsay评分表评估患者的镇静状态。1分:烦躁不安;2分:清醒,安静合作;3分:嗜睡,对指令反应敏捷;4分:浅睡眠状态,可迅速唤醒;5分:入睡,对呼叫反应迟钝;6分:深睡,对呼叫无反应。(3)比较三组围手术期焦虑状况。术前1 d及术后24、48、72 h访视患者,采用焦虑自评量表(self-rating anxiety scale,SAS)、焦虑视觉模拟量表(visual analogue score for anxiety,VAS-a)评估患者的焦虑状况,其中SAS量表包括20个项目,主要评价焦虑相关症状出现频率,得分越高表明焦虑状况越严重。SAS评分<50分为无焦虑状况,50~59分为轻度焦虑,60~69分为中度焦虑,≥70分为重度焦虑。VAS-a为一条0~100的直线,最左边为0,代表无焦虑情绪,最右边为100,代表严重焦虑,由患者根据自我感觉的焦虑程度在直线上做标记。术后24、48、72 h,采用疼痛视觉模拟法(visual analogue score,VAS)评估患者的疼痛程度。0分:无痛;1~3分:轻度疼痛;4~6分:中度疼痛;7~10分:重度疼痛。
1.4 胸外科患者术前焦虑的影响因素分析 采用单因素和多因素线性回归分析胸外科患者术前焦虑的影响因素。
1.5 统计学处理 采用SPSS 24.0软件进行统计分析。计数资料以率(%)表示;符合正态分布的计量资料以±s表示,组间比较采用单因素方差分析,进一步两两比较采用LSD-t或SNK-q检验,不满足正态分布的数据以M(Q1,Q3)表示,组间比较采用Games-Howell检验,组内比较采用重复测量的方差分析。P<0.05为差异有统计学意义。
2 结 果
2.1 三组患者术前基线资料比较 三组年龄、性别、手术类别、体重指数(BMI)、ASA分级、术前住院时间、SAS评分、VAS-a评分比较差异均无统计学意义(P>0.05,表1)。
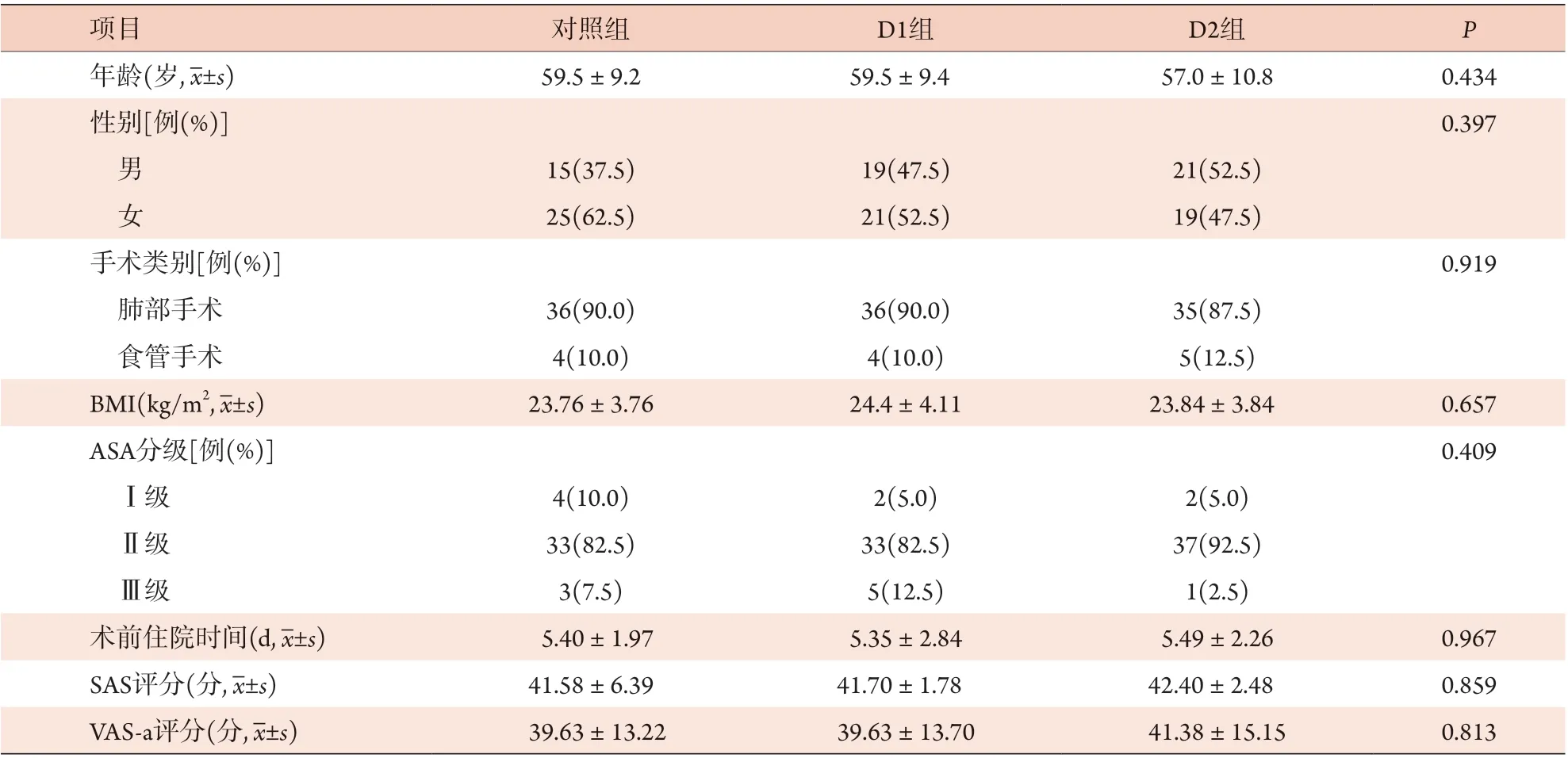
表1 三组胸外科手术患者术前基线资料比较(n=40)Tab.1 Comparison of the pre-operative basic data among the three groups of thoracic surgery patients (n=40)
2.2 三组患者术中麻醉管理及转归情况 三组手术时间、麻醉时间、术毕至拔管时间、拔管至出室时间及术中麻醉药物用量(丙泊酚、瑞芬太尼、舒芬太尼、罗库溴铵、七氟烷、羟考酮)比较差异均无统计学意义(P>0.05);但D2组术后至出院时间明显短于对照组[(7.13±3.83) dvs. (8.93±3.67) d],差异有统计学意义(P=0.027,表2)。
表2 三组胸外科手术患者围手术期麻醉药物用量及转归情况比较(±s, n=40)Tab.2 Comparison of the peri-operative anesthetic dosage and outcome among the three groups of thoracic surgery patients (±s,n=40)
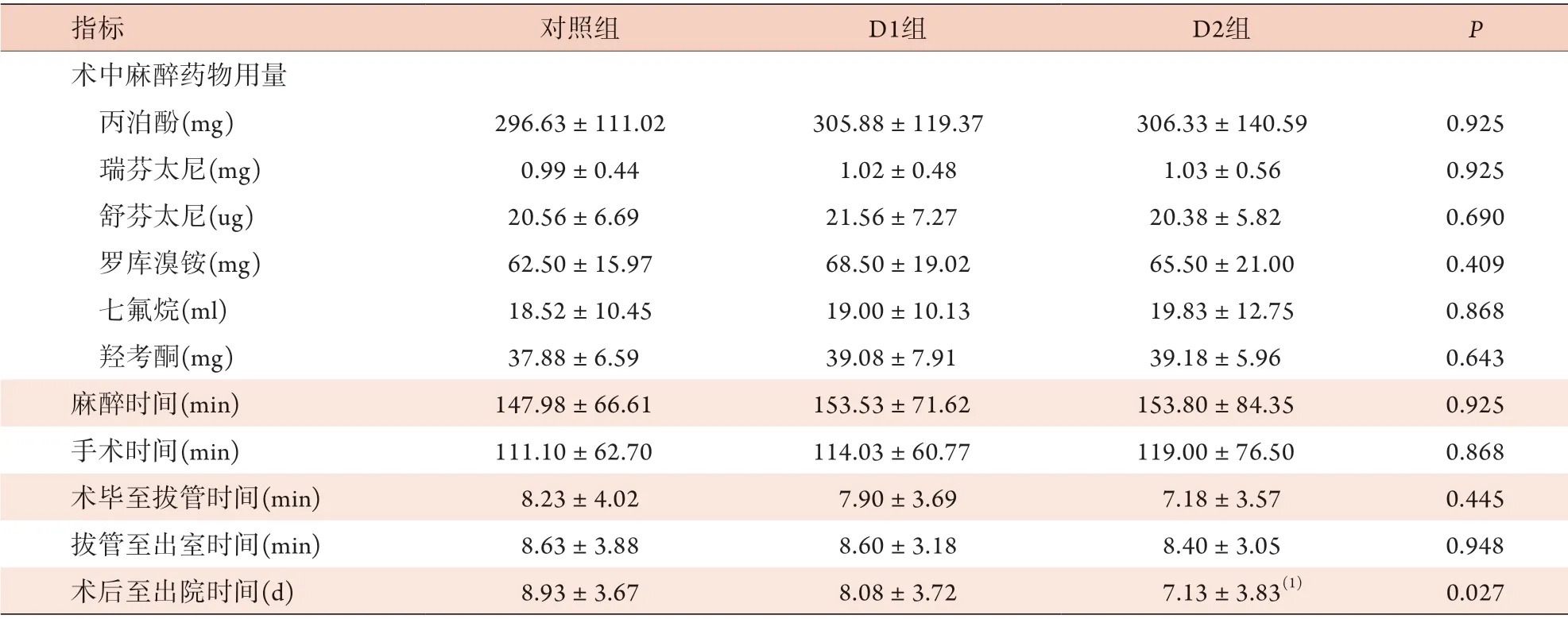
表2 三组胸外科手术患者围手术期麻醉药物用量及转归情况比较(±s, n=40)Tab.2 Comparison of the peri-operative anesthetic dosage and outcome among the three groups of thoracic surgery patients (±s,n=40)
D1组仅术中应用右美托咪定;D2组术中、术后均应用右美托咪定;与对照组比较,(1)P<0.05
指标 对照组 D1组 D2组 P术中麻醉药物用量丙泊酚(mg) 296.63±111.02 305.88±119.37 306.33±140.59 0.925瑞芬太尼(mg) 0.99±0.44 1.02±0.48 1.03±0.56 0.925舒芬太尼(ug) 20.56±6.69 21.56±7.27 20.38±5.82 0.690罗库溴铵(mg) 62.50±15.97 68.50±19.02 65.50±21.00 0.409七氟烷(ml) 18.52±10.45 19.00±10.13 19.83±12.75 0.868羟考酮(mg) 37.88±6.59 39.08±7.91 39.18±5.96 0.643麻醉时间(min) 147.98±66.61 153.53±71.62 153.80±84.35 0.925手术时间(min) 111.10±62.70 114.03±60.77 119.00±76.50 0.868术毕至拔管时间(min) 8.23±4.02 7.90±3.69 7.18±3.57 0.445拔管至出室时间(min) 8.63±3.88 8.60±3.18 8.40±3.05 0.948术后至出院时间(d) 8.93±3.67 8.08±3.72 7.13±3.83(1) 0.027
2.3 三组患者围手术期MAP、HR、Ramsay评分比较 三组患者T0、T1、T2、T4时MAP、HR比较差异无统计学意义(P>0.05);与对照组比较,D1组、D2组患者T3时MAP降低,差异有统计学意义(P<0.05),但HR差异无统计学意义(P>0.05,表3)。术后24、48、72 h,三组患者MAP、HR、Ramsay评分比较差异均无统计学意义(P>0.05,表4)。
表3 三组胸外科手术患者围手术期MAP、HR比较(±s,n=40)Tab.3 Comparison of the peri-operative MAP and HR among the there groups of thoracic surgery patients (±s, n=40)
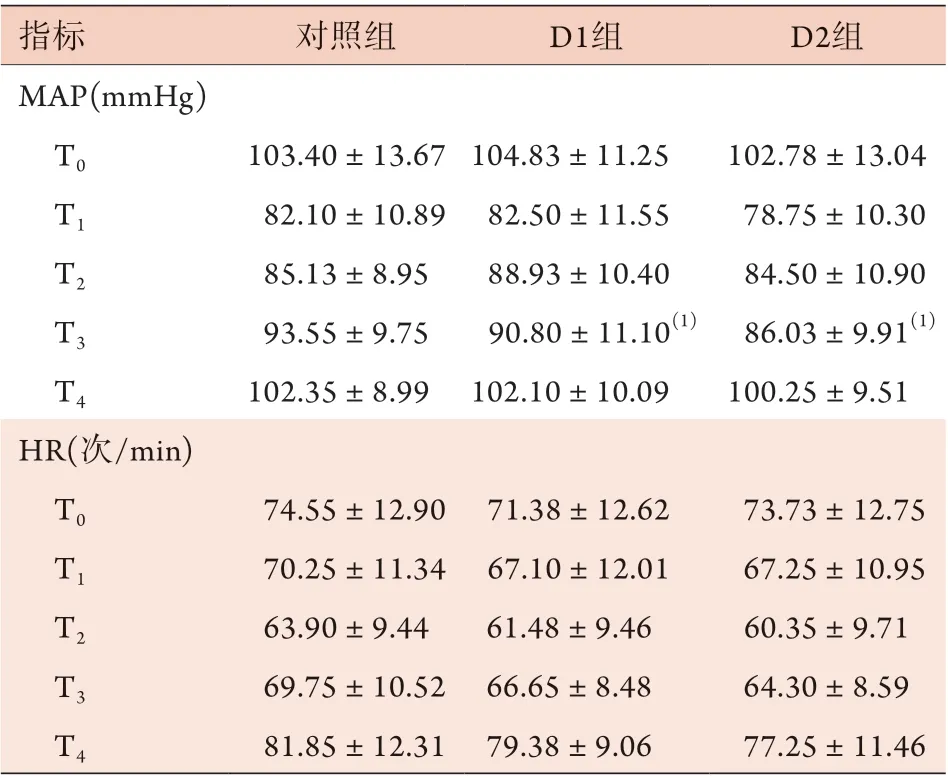
表3 三组胸外科手术患者围手术期MAP、HR比较(±s,n=40)Tab.3 Comparison of the peri-operative MAP and HR among the there groups of thoracic surgery patients (±s, n=40)
MAP. 平均动脉压;HR. 心率;D1组仅术中应用右美托咪定;D2组术中、术后均应用右美托咪定;与对照组比较,(1)P<0.05
指标 对照组 D1组 D2组MAP(mmHg)T0 103.40±13.67 104.83±11.25 102.78±13.04 T1 82.10±10.89 82.50±11.55 78.75±10.30 T2 85.13±8.95 88.93±10.40 84.50±10.90 T3 93.55±9.75 90.80±11.10(1) 86.03±9.91(1)T4 102.35±8.99 102.10±10.09 100.25±9.51 HR(次/min)T0 74.55±12.90 71.38±12.62 73.73±12.75 T1 70.25±11.34 67.10±12.01 67.25±10.95 T2 63.90±9.44 61.48±9.46 60.35±9.71 T3 69.75±10.52 66.65±8.48 64.30±8.59 T4 81.85±12.31 79.38±9.06 77.25±11.46
表4 三组胸外科手术患者术后24、48、72 h MAP、HR、Ramsay评分比较(±s, n=40)Tab.4 Comparison of MAP, HR and Ramsay scores at 24,48 and 72 h after surgery among the there groups of thoracic surgery patients (±s, n=40)
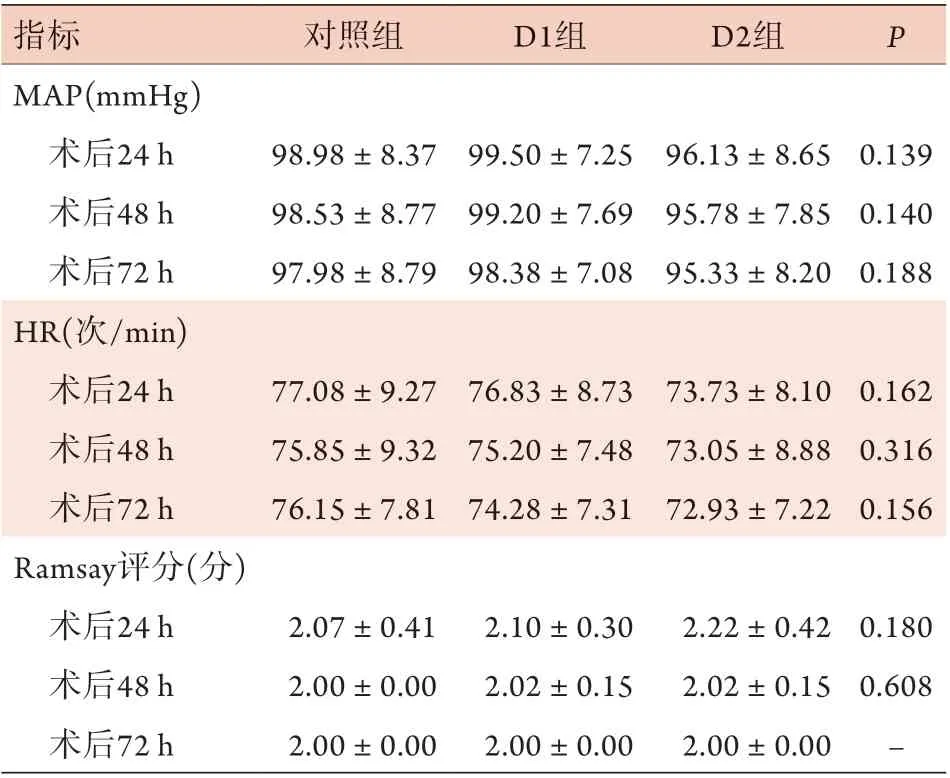
表4 三组胸外科手术患者术后24、48、72 h MAP、HR、Ramsay评分比较(±s, n=40)Tab.4 Comparison of MAP, HR and Ramsay scores at 24,48 and 72 h after surgery among the there groups of thoracic surgery patients (±s, n=40)
MAP. 平均动脉压;HR. 心率;D1组仅术中应用右美托咪定;D2组术中、术后均应用右美托咪定
指标 对照组 D1组 D2组 P MAP(mmHg)术后24 h 98.98±8.37 99.50±7.25 96.13±8.65 0.139术后48 h 98.53±8.77 99.20±7.69 95.78±7.85 0.140术后72 h 97.98±8.79 98.38±7.08 95.33±8.20 0.188 HR(次/min)术后24 h 77.08±9.27 76.83±8.73 73.73±8.10 0.162术后48 h 75.85±9.32 75.20±7.48 73.05±8.88 0.316术后72 h 76.15±7.81 74.28±7.31 72.93±7.22 0.156 Ramsay评分(分)术后24 h 2.07±0.41 2.10±0.30 2.22±0.42 0.180术后48 h 2.00±0.00 2.02±0.15 2.02±0.15 0.608术后72 h 2.00±0.00 2.00±0.00 2.00±0.00 –
2.4 三组患者围手术期焦虑状况比较 三组术前SAS评分比较差异无统计学意义(P>0.05);与术前比较,D2组术后24、48、72 h的SAS评分明显降低,差异有统计学意义(P<0.05)。与术前比较,术后48、72 h三组患者SAS评分均明显降低,其中以D2组下降最为明显(P<0.05,表5)。
术后24、48、72 h,D2组患者VAS-a评分明显低于对照组和D1组(P<0.05),而D1组与对照组比较差异无统计学意义(P>0.05)。与术后24 h比较,三组术后48、72 h时的VAS评分均明显降低(P<0.05,表5)。
表5 三组胸外科手术患者围手术期SAS、VAS、VAS-A评分比较(分, ±s, n=40)Tab.5 Comparison of the peri-operative SAS, VAS and VAS-A scores among the there groups of thoracic surgery patients(point, ±s, n=40)
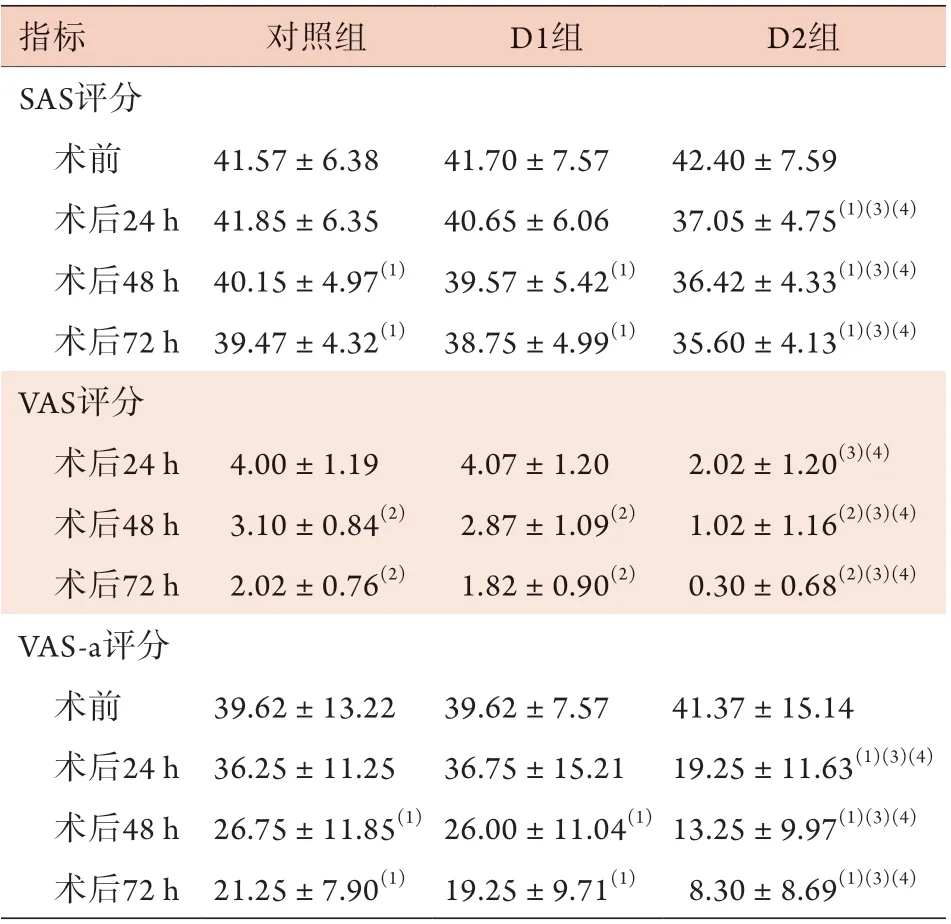
表5 三组胸外科手术患者围手术期SAS、VAS、VAS-A评分比较(分, ±s, n=40)Tab.5 Comparison of the peri-operative SAS, VAS and VAS-A scores among the there groups of thoracic surgery patients(point, ±s, n=40)
指标 对照组 D1组 D2组SAS评分术前 41.57±6.38 41.70±7.57 42.40±7.59术后24 h 41.85±6.35 40.65±6.06 37.05±4.75(1)(3)(4)术后48 h 40.15±4.97(1) 39.57±5.42(1) 36.42±4.33(1)(3)(4)术后72 h 39.47±4.32(1) 38.75±4.99(1) 35.60±4.13(1)(3)(4)VAS评分术后24 h 4.00±1.19 4.07±1.20 2.02±1.20(3)(4)术后48 h 3.10±0.84(2) 2.87±1.09(2) 1.02±1.16(2)(3)(4)术后72 h 2.02±0.76(2) 1.82±0.90(2) 0.30±0.68(2)(3)(4)VAS-a评分术前 39.62±13.22 39.62±7.57 41.37±15.14术后24 h 36.25±11.25 36.75±15.21 19.25±11.63(1)(3)(4)术后48 h 26.75±11.85(1) 26.00±11.04(1) 13.25±9.97(1)(3)(4)术后72 h 21.25±7.90(1) 19.25±9.71(1) 8.30±8.69(1)(3)(4)
2.5 胸外科患者术前焦虑影响因素分析 单因素线性回归分析结果显示,胸外科患者术前焦虑与年龄、性别、BMI、术前住院时间相关(P<0.05)。
D1组仅术中应用右美托咪定;D2组术中、术后均应用右美托咪定;与术前比较,(1)P<0.05;与术后24 h比较,(2)P<0.05;与对照组比较,(3)P<0.05;与D1组比较,(4)P<0.05去除混杂因素的多因素线性回归分析结果显示,年龄、性别和术前住院时间与术前焦虑明显相关(P<0.05),年龄小、女性及术前住院时间长的患者更易出现术前焦虑情绪,其中以性别对术前焦虑的影响最为明显,其次是术前住院时间(表6)。

表6 胸外科患者术前焦虑影响因素分析Tab.6 Analysis of the influencing factors of pre-operative anxiety in thoracic surgery patients
3 讨 论
围手术期焦虑是由交感神经、副交感神经及内分泌系统共同参与的非特异性情绪表现[11-12]。临床研究发现,患者术前焦虑可明显增加术后疼痛及镇痛需求,增加术后并发症和死亡风险[13-16]。有研究发现,当患者围手术期处于焦虑状态时,交感神经兴奋,儿茶酚胺分泌增多,使冠状动脉痉挛,加重心肌缺血而造成不良后果[17]。因此,改善围手术期患者焦虑状态具有重要的临床意义,对于优化围手术期管理更是不可或缺。
目前临床上缓解术前焦虑多使用咪达唑仑等苯二氮 类药物,其具有抗焦虑的作用[18],但围手术期应用可导致术后认知功能障碍、健忘症、长期行为障碍和呼吸抑制等[19-21]。右美托咪定是一种高度特异性的α2肾上腺素受体激动剂,具有镇静、镇痛、抗焦虑的作用,可通过去甲肾上腺素能蓝斑神经元的超极化促进睡眠,且无呼吸抑制作用。本研究结果显示,胸外科患者围手术期应用右美托咪定可有效减轻术后焦虑情绪,尤其在术后24 h内,D2组患者焦虑评分明显降低,而对照组、D1组患者焦虑评分与术前无明显差异;术后48、72 h三组患者焦虑评分均逐渐降低,其中D2组患者下降最为明显,提示术中及术后联合应用右美托咪定可缓解患者围手术期焦虑情绪。Lim等[22]发现,右美托咪定应用于区域麻醉术中,可改善患者手术结束时的焦虑状况,且低剂量应用不会引起血流动力学变化。另有研究发现,右美托咪定可增加神经细胞数量,减轻脑损伤,对短暂的局部脑缺血损伤具有保护作用,同时可激活α2肾上腺素受体而作用于蓝斑核,减轻恐惧和焦虑情绪[23-25]。本研究还发现,与对照组比较,D1组、D2组患者手术结束后气管插管拔管时MAP较低,提示术中应用右美托咪定在术毕拔管时血流动力学更加平稳,患者对气管插管及疼痛刺激的耐受更好。术后72 h患者循环指标无明显差异,由此可见,术后持续泵注小剂量右美托咪定血流动力学更稳定,且安全可靠。有研究发现,颈椎手术患者术中给予右美托咪定0.5 μg/(kg.h)持续输注,术中丙泊酚和罗库溴铵用量明显减少[26];Peden等[27]发现,术中应用右美托咪定可减少丙泊酚用量。本研究中三组患者围手术期麻醉药物用量无明显差异,可能与术中给药剂量较小相关。
术后疼痛是引起患者术后焦虑的重要因素,疼痛可导致免疫抑制、心动过速,增加氧耗及儿茶酚胺的产生[28]。胸外科术后疼痛使患者不能正常呼吸、排痰,从而导致肺部并发症增多。本研究结果显示,D2组患者术后72 h时的VAS评分明显低于对照组和D1组,而镇静评分无明显差异,提示右美托咪定具有明显的协同镇痛作用。小剂量应用右美托咪定对患者镇静状态无明显影响,但提供了更满意的镇痛效果,且可缩短术后住院时间,与既往研究结果一致[29-90]。本研究预试验发现,患者围手术期焦虑与睡眠质量相关,但因未找到合适的睡眠监测设备,故未对睡眠质量与围手术期焦虑的关系进行探究,未来需进一步深入研究。另外,对患者术前SAS评分进行线性回归分析发现,年龄、性别、术前住院时间是胸外科患者术前焦虑的影响因素,女性患者较男性患者更容易产生焦虑情绪,与既往研究雌激素和孕激素水平与焦虑情绪相关的结果一致[31-32]。此外,本研究发现,患者住院等候手术的时间越长,越容易出现焦虑情绪。年龄与焦虑情绪的相关性在各研究中结果不一[33],有待进一步探讨。
综上所述,本研究结果显示,术中、术后应用右美托咪定可明显缓解胸外科患者围手术期焦虑情绪,且协同镇痛效果明显,并可明显缩短术后住院时间,是临床管理围手术期患者焦虑的有效方法。

