重型颅脑创伤患者开颅术后远隔部位二次手术的危险因素分析
杜海平,高 峰
重型颅脑创伤患者开颅术后远隔部位二次手术的危险因素分析
杜海平,高 峰
山东省单县海吉亚医院神经外科,山东 菏泽 274300
分析重型颅脑创伤患者开颅术后远隔部位二次手术的危险因素,为围手术期监测及治疗提供参考。采用回顾性分析,收集2016年1月—2019年3月163例重型颅脑创伤(TBI)患者资料,根据远隔部位是否二次手术分为二次手术组(=37)和对照组(=126),比较两组创伤着力部位、血肿位置、术前格拉斯哥昏迷评分(GCS)等可能导致远隔部位二次手术的相关因素,对有统计学意义的因素根据权重赋值,采用多因素logistic回归分析。二次手术组良好、中残率为45.94%,低于对照组的65.87%,差异有统计学意义(0.05)。二次手术组受伤时枕部着力、血肿位置在对侧或双侧、有合并伤、去骨瓣减压、术前PLT<80×109/L、中线移位、远隔部位骨折患者的构成比例高于对照组,差异有统计学意义(0.05)。Logistic回归分析显示,枕部着力+对侧血肿(OR=0.704,95%CI:0.517~1.296)、术前PLT水平<80×109/L(OR=1.573,95%CI:1.106~4.821)、去骨瓣减压(OR=4.251,95%CI:2.592~6.281)及远隔部位骨折(OR=5.092,95%CI:3.702~13.173)是重型TBI患者远隔部位二次手术的危险因素。枕部着力+对侧血肿、术前PLT水平<80×109/L、去骨瓣减压及远隔部位骨折是重型TBI患者远隔部位二次手术的危险因素,对于合并上述危险因素的患者在开颅术后应密切观察病情变化,一旦出现颅内压升高或意识状态变化,及时行头颅CT检查,符合远隔部位二次手术指征及时手术治疗。
重型颅脑创伤;开颅术后;远隔部位;二次手术;危险因素
重型颅脑创伤(traumatic brain injury, TBI)是神经外科常见的严重创伤之一[1],救治困难,若患者颅内有明显的出血占位效应,需行开颅手术,大部分患者还需去骨瓣减压[2]。但术后约有20%~41%的患者发生颅内迟发性出血、脑肿胀等[3-5],远隔部位二次手术是指部分患者首次手术后经药物治疗症状、体征无明显改善,符合远隔部位二次手术指征治。本研究对重型TBI开颅术后远隔部位二次手术的危险因素进行分析,可重点监测高危患者,早期发现二次手术指征并及时手术,现报告如下。
1 资料与方法
1.1 一般资料
选取山东省单县海吉亚医院神经外科2016年1月—2019年3月163例重型TBI患者,致伤原因构成分别为车祸66.87%(109/163),重物砸伤12.88%(21/163),坠落伤9.82%(16/163),跌倒斗殴伤10.43%(17/163);根据远隔部位是否二次手术分为两组,二次手术组37例;对照组126例。
1.2 纳入及排除标准
纳入标准:(1)年龄≥18周岁;(2)因颅脑创伤入院,受伤至入院时间≤24 h,符合重型颅脑创伤诊断标准,有开颅手术指征并行开颅手术者;(3)入院时格拉斯哥昏迷评分(GCS)大于5分且小于等于8分;排除标准:(1)开放性颅脑损伤患者;(2)颅内首次手术部位水肿或迟发出血需行二次手术者。
1.3 远隔部位二次手术标准
根据颅脑创作救治指南结合临床经验,对于首次开颅术患者经药物治疗后症状、体征无明显改善,符合以下各项中的一项即可行二次手术:(1)远隔部位出现脑实质损伤,药物治疗过程中患者出现意识、瞳孔改变,CT扫描影像改变;(2)非原手术部位脑挫裂伤、迟发脑内血肿,颅内压>25 mmHg;(3)迟发远隔部位脑内出血,或挫伤灶占位>30 mL。
1.4 研究方法
采用自行设计的重型TBI患者情况Excel表,收集可能导致远隔部位二次手术的资料,包括性别、年龄、创伤着力部位、血肿位置、术前格拉斯哥昏迷评分(GCS)、中线移位、血小板计数(PLT)、症状体征、合并伤及去骨瓣减压等因素,进行分组比较。以是否行远隔部位二次手术为自变量,有统计学意义的因素作为因变量,根据权重赋值,采用logistic二分类回归分析重型TBI患者开颅术后远隔部位二次手术的危险因素。随访3个月,用格拉斯预后评分(GOS)评价患者预后,包括良好、中残、重残、植物生存和死亡。
1.5 统计学分析
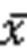
2 结果
2.1 单因素分析
二次手术组受伤时枕部着力、血肿位置在对侧或双侧、有合并伤、术前PLT<80×109/L、去骨瓣减压、中线移位、远隔部位骨折患者的构成比例高于对照组,差异有统计学意义(0.05)。见表1
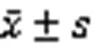
表1 重型TBI患者远隔部位二次手术的危险因素(%,)
2.2 多因素分析
Logistic分析显示,中线移位、合并伤不是重型TBI患者远隔部位二次手术的危险因素;枕部着力+对侧血肿、术前PLT水平<80×109/L、远隔部位骨折及去骨瓣减压是重型TBI患者远隔部位二次手术的危险因素(OR:0.704,1.573,4.251,5.092;95%CI:0.517~1.296,1.106~4.821,2.592~6.281,3.702~13.173)。变量赋值表见表2,多因素分析见表3。

表2 重型TBI患者远隔部位二次手术危险因素变量赋值表
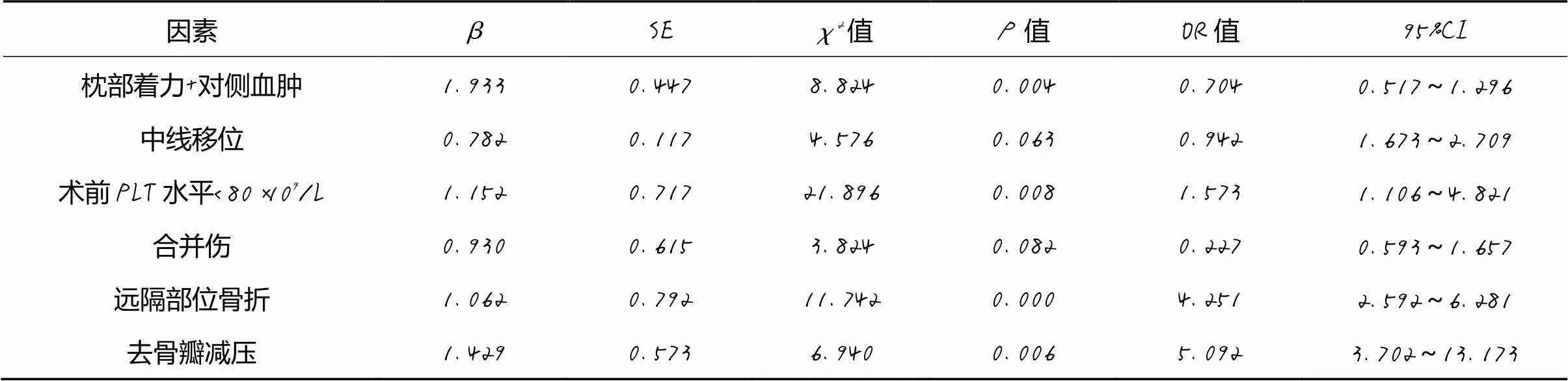
表3 重型TBI患者远隔部位二次手术危险因素logistic分析
2.3 预后比较
患者均随访3个月,二次手术组良好、中残率明显低于对照组,差异有统计学意义(2=10.794,0.05)。见表4。

表4 两组患者预后比较(%)
3 讨论
迄今为止,重型TBI的救治仍是全球医疗界的难点和热点,病死率较高,存活患者预后差的问题一直未得到解决[6]。虽然近年来我国医疗技术水平发展较快,但与国际先进水平相比,救治水平仍存在差距。目前少数患者急性颅内血肿清除后发生迟发性血肿,远隔部位需二次手术,且本研究结果显示,二次手术组良好、中残率明显低于对照组,差异有统计学意义。因此,探讨远隔部位二次手术的危险因素,利于采取相应的预防措施,提高患者预后。
3.1 着力部位与血肿位置
董蕻等[8]对颅脑创伤的有限元模型分析显示,着力部位在枕部时在拉伸力的作用下,力量在对侧额叶达到最大峰值,因此部分挫伤表现在对侧额叶,而着力侧的枕叶挫伤小。本研究单因素比较显示,二次手术组受伤时枕部着力、血肿位置在对侧或双侧患者的构成比例高于对照组,差异有统计学意义。将不同着力部位与血肿位置交互logistic分析显示,枕部着力+对侧血肿是远隔部位二次手术的危险因素(OR=0.704; 95%CI: 0.517~1.296)。这与董蕻等对颅脑创伤的有限元模型分析结果基本相符。由于枕部肌肉薄弱,枕叶脑组织表面平整,无缓冲作用,当枕部受力时,在拉伸力的作用下,力量传导至对侧并达最大峰值[9],造成对侧额颞叶挫伤,而着力侧枕叶挫伤较小,因此在入院行头颅CT检查时有部分患者表现为双侧血肿,另有部分患者仅表现为对侧血肿。而枕部着力+对侧血肿患者首次开颅术时多先清除对侧血肿和额叶挫伤,充分减压后,枕部脑组织闭塞的小血管重新开放发生迟发出血,严重者往往需二次手术。
3.2 首次开颅核术前PLT水平低
有研究显示,TBI患者开颅术前PLT水平低于正常值会增加颅内再出血的风险[10]。本研究单因素分析显示,二次手术组术前PLT<80×109/L患者的构成比例高于对照组,差异有统计学意义。Logistic分析显示,术前PLT水平<80×109/L是重型TBI患者远隔部位二次手术的危险因素(OR=1.573, 95%CI:1.106~4.821)。血小板是血液中最小的细胞,当机体或组织受损后可保护毛细血管的完整性,并对止血、凝血有重要作用。重型TBI患者首次开颅术前PLT水平低无疑会增加再出血的风险,是远隔部位二次手术的危险因素之一。
3.3 去骨瓣减压
Talbott等[11]研究认为,去骨瓣减压是导致远隔部位出血的重要因素。本研究单因素和多因素logistic分析均显示去骨瓣减压是远隔部位二次手术的危险因素,与Talbott等研究结果相符。分析原因可能有以下几方面:首先去骨瓣减压快速释放颅内压力,使脑组织由缺血迅速变为再灌注而加重脑组织膨出[12]。其次,患者远隔部位存在挫伤坏死脑组织,开颅术去骨瓣减压后脑组织血流重新恢复引起缺血后再灌注,加速了脑组织水肿[13]。第三,开颅去骨瓣减压术打破了重型TBI患者颅内的压力平衡,使远离手术部位的压力填塞效应减弱或丧失,致出血部位或临近挫伤的脑组织再出血,因此去骨瓣减压是远隔部位二次手术的危险因素之一(OR=5.092, 95%CI: 3.702~13.173)。
3.4 远隔部位骨折
研究显示,远隔部位骨折是术中脑组织膨出的独立危险因素[14]。本研究结果显示,二次手术组远隔部位骨折患者的构成比例高于对照组,差异有统计学意义。进一步logistic回归分析显示,远隔部位骨折是重型TBI患者远隔部位二次手术的危险因素(OR=4.251; 95%CI: 2.592~6.281)。重型TBI伴远隔部位骨折若临近重要血管,开颅术或去骨瓣减压后压力释放,骨折周围易发生再出血。
综上所述,本研究结果显示,枕部着力+对侧血肿、术前PLT水平<80×109/L、去骨瓣减压及远隔部位骨折是重型TBI患者远隔部位二次手术的危险因素,因此对于重型TBI患者要注意以下几点:首先详细询问病史,特别是作力部位与血肿位置、受伤力度,仔细阅读CT片掌握受伤机制,对远隔部位二次手术的可能性进行预测;其次,开颅术后根据术中血肿清除情况评估患者意识状态,并密切观察患者神经系统体征和瞳孔意识,如果患者术后意识状态未达到预期,则应警惕;第三,首次开颅术为去骨瓣减压患者术后密切监测骨窗压力,如骨窗压力升高,则及时行头颅CT复查。总之,一旦出现二次手术指征应果断手术,以免延误手术时机。
[1] 汪彤彤,钱金明,郑德群.脑室型颅内压监测对重型颅脑损伤患者脱水剂应用及预后的影响[J].医学临床研究,2017,34(11):2252-2254.
[2] 周立田,杨平来,丁俊宏,等.早期应用重组活化凝血因子Ⅶ对重型颅脑外伤的临床疗效[J].临床神经外科杂志,2017,14(5):374-377.
[3] 罗杰,陈谦学.乌司他丁辅助低温控制性减压对重型颅脑损伤手术患者预后的影响[J].中国医药,2018,13(9):1328-1332.
[4] 刘裕浩,李华晓,黄汉文,等.不同方法治疗重型颅脑损伤去骨瓣术后皮瓣下积液临床疗效[J].浙江临床医学,2016,18(5):882-883.
[5] 潘晶晶,邵雪非,徐光斌,等.标准外伤大骨瓣减压配合显微手术治疗重型颅脑损伤分析[J].皖南医学院学报,2019,38(1):57-59.
[6] 姜晓辉,陈东.标准大骨瓣开颅减压手术对重型颅脑损伤患者血流动力学及血清炎性因子的影响[J].解放军预防医学杂志,2019,37(3):25-27.
[7] 疏龙飞,蔡桑,赵伟,等.重型颅脑创伤患者开颅术后远隔部位再次手术的相关因素分析[J].中华神经外科杂志,2017,33(7):682-686.
[8] 董蕻,刘先觉,蒋建新,等.道路交通事故致行人中、重度颅脑损伤的有限元分析[J].中华创伤杂志,2008,24(10):775-778.
[9] 刘海兵,王守森,洪景芳,等.重型颅脑损伤术中急性脑膨出与损伤部位的相关性分析[J].中国微侵袭神经外科杂志,2018,23(12):532-535.
[10]贾琴.重型颅脑损伤去骨瓣减压术后医院感染的影响因素研究[J].中国微侵袭神经外科杂志,2018,23(12):539-542.
[11] Talbott JF, Gean A, Yuh EL, et a1. Calvarial fracture pattems on CT imaging predict risk of a delayed epidural hematoma following decompressive craniectomy for traumatic brain iniury[J]. AJNR Am J Neuroradiol, 2014,35(10):1930-1935.
[12]赵有发,邢鸣,张远明.重型颅脑损伤术中急性脑膨出64例原因分析[J].苏州大学学报(医学版),2010,30(6):1312-1313.
[13]赵鹤翔,徐丁,杨朝华.有占位效应的重型颅脑损伤术后再次手术去骨瓣减压41例分析[J].创伤外科杂志,2017,19(5):379-381.
[14]孟利江,熊福丽,张山,等.每搏输出量变异度指导重型颅脑损伤手术患者容量治疗的效果[J].中华麻醉学杂志,2018,38(9):1119-1123.
Risk factors for secondary surgery at distant sites after craniotomy in patients with severe traumatic brain injury
,
,,,274300,,
To analyze the risk factors for secondary surgery at distant sites after craniotomy in patients with severe craniocerebral trauma, so as to provide reference for perioperative monitoring and treatment.A retrospective analysis was conducted. A total of 163 cases of severe traumatic brain injury (TBI) were selected from from January 2016 to March 2019, and according to whether secondary surgery was performed at distant sites, they were divided into a secondary surgery group (=37) and a control group (=126). Comparisons were made in trauma site, hematoma site, preoperative Glasgow Coma Scale (GCS) score, and other factors may cause secondary surgery at distant sites, and significant factors were assigned a value based on weight. A multiple logistic regression analysis was also conducted.In the secondary surgery group, the good and moderate disability rate was 45.94%, lower than 65.87% in the control group, and the difference was statistically significant (<0.05). In the secondary surgery group, the proportions of patients with occipital impact, hematoma on the contralateral or bilateral position, associated injury, decompression by bone flap removal, preoperative PLT < 80×109/L, midline displacement, and distal fracture were higher than those in the control group, and the differences were statistically significant (<0.05). Logistic regression analysis results showed that occipital impact + contralateral hematoma, preoperative PLT < 80×109/L, decompression by bone flap removal, and distal fracture were risk factors for secondary surgery of distal part in patients with severe TBI (OR=0.704,1.573,4.251,5.092;95%CI:0.517-1.296,1.106-4.821,2.592-6.281,3.702-13.173).Occipital impact + contralateral hematoma, preoperative PLT < 80×109/L, decompression by bone flap removal, and distal fracture are risk factors for secondary surgery at distant sites in patients with severe TBI. Patients with a combinition of these factors should be closely monitored after craniotomy. Once there is an increase in intracranial pressure or change in consciousness, a cranial CT examination should be performed promptly, and an operation should be performed promptly if the indication for secondary surgery in the distal compartment is met.
Severe traumatic brain injury; After craniotomy; Distant part; Secondary surgery; Risk factor
R651
A
2095-378X(2022)01-0014-05
10.3969/j.issn.2095-378X.2022.01.003
杜海平(1977—),男,硕士,副主任医师,从事临床神经外科工作;电子信箱:1072295304@qq.com
(2021-04-13)

