预见性护理对胸腔镜肺叶切除患者全麻苏醒期疼痛及躁动的影响*
魏时靖,王 强,王佳兴,柴佳星,白 萍
(国家癌症中心/国家肿瘤临床医学研究中心/中国医学科学院/北京协和医学院肿瘤医院:1.麻醉科;2.手术室,北京 100021)
我国肺癌的发病率和病死率逐年增高,已成为危及国民健康的第一癌种[1]。目前,胸腔镜手术已成为中早期肺癌主流的治疗方式[2]。然而,由于胸腔镜肺叶切除术全身麻醉(简称全麻)苏醒后患者常常感觉气短憋闷,加之患者对身患肿瘤心存畏惧,使得患者心理应激引起的焦虑问题更加突出,甚至出现躁动、挣扎坠床等风险,明显影响临床护理的质量与安全。而且,由于胸腔引流管对胸膜持续刺激造成的“呼吸痛”,使患者常常陷入“焦虑-疼痛-焦虑”的恶性循环。预见性护理能够使护理工作者运用预见性思维,根据不同手术与麻醉的特点,在患者产生相关护理需求之前,预见性的采取有针对性的护理措施,从而改善疾病的预后[3]。本研究拟针对胸腔镜肺叶切除术患者全麻苏醒期特有的风险实施预见性护理,从而探讨预见性护理对胸腔镜肺叶切除术患者全麻苏醒期疼痛与躁动发生情况的影响。
1 资料与方法
1.1 一般资料
选择本院2020年9月至2021年3月行胸腔镜肺叶切除术的患者90例,采用区组随机化方法产生随机编码,将其分为对照组和观察组,每组45例。本研究已获得中国医学科学院肿瘤医院伦理委员会批准(审批号:20/162-2358),并已进行临床试验注册(注册号:ChiCTR2000036138),参与研究的患者均签署知情同意书。纳入标准:(1)第一诊断为肺癌,符合胸腔镜手术指征;(2)年龄18~65岁;(3)术前未接受放化疗;(4)肺癌肿瘤淋巴结转移(tumor node metastasis,TNM)分期为Ⅰ~Ⅲ 期,肿瘤无明显外侵;(5)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅱ级;(6)不伴有其他疾病或住院时期无需特殊处理;排除标准:(1)既往胸部手术史者;(2)对麻醉药物过敏者。
1.2 方法
1.2.1麻醉方法
两组患者均采用全麻,全麻诱导方法为咪达唑仑0.05 mg/kg,丙泊酚1.50~2.50 mg/kg,舒芬太尼0.20~0.40 μg/kg,罗库溴铵0.60 mg/kg,全麻维持采用持续吸入七氟烷,间断按需给予舒芬太尼,罗库溴铵。手术过程中,当患者收缩压超过基础值20%以上时或心率超过100 次/分钟,给予舒芬太尼0.20 μg/kg。术毕两组患者均采用患者自控静脉镇痛(patient-controlled intravenous analgesia,PCIA),PCIA参数设置为舒芬太尼2.00 μg/kg稀释至100 mL(单次输注1.50 mL,锁定10 min)。
1.2.2对照组患者采用常规护理
患者由病房责任护士进行术前护理,包括测量生命体征、健康教育、做好术前准备、肺功能锻炼等。手术室护士配合外科医生完成手术,术中采用常规保温措施,例如常规棉被覆盖、室温液体。
1.2.3观察组患者采用预见性护理
患者以循证医学为指导原则,介绍全麻实施的过程,制订预防性护理策略。(1)预见性护理措施:麻醉护士共同参与患者术前访视,介绍麻醉及麻醉后复苏的相关知识,包括麻醉原理、过程及全麻后可能出现的常见问题。(2)通过文字、图片进行宣教。讲解成功手术的案例,通过与同病房手术成功的患者交流以增加治疗信心,缓解心理负担。(3)讲解如何采用视觉模拟评分(visual analogue scale,VAS)法评估术后疼痛程度[4]。(4)深呼吸训练:麻醉进入苏醒期,术中隔离的患侧肺叶需要复张,患者取半坐位,用鼻深吸气,使最大限度充盈肺泡,肺扩张后用口呼气。(5)重点讲解在全麻恢复期不适感,包括气管插管不适感、疼痛、吸痰刺激憋气及保护性约束不适等,告知患者在麻醉恢复期需配合睁眼、握手、抬头、吸痰、张口、深呼吸等。(6)术中加强保温护理措施:①降低“冷稀释”作用,术前4 h将术中所需要的冲洗液、液体放入设定温度为38 ℃的电子恒温柜中预热,使液体温度维持在37~39 ℃。②术中及全麻苏醒期采用充气保温毯覆盖于患者非手术部位,采用加温输液仪对所有输入患者体内的液体加温,将患者鼻咽温度控制在不低于36 ℃。(7)全麻苏醒期采用预见性安全护理:检查确认双腔支气管导管深度未发生改变,密切观察生命体征,预判分析是否存在人机对抗,预判进而合理约束患者,并及时协助麻醉医师进行处理。(8)患者麻醉苏醒后告知手术成功,态度要亲切和蔼并给予适当鼓励,患者受引流管和切口刺激,疼痛感剧烈,不敢深呼吸。采用镇痛泵连续镇痛,当VAS>4分,及时通知麻醉医生给予有效镇痛。(9)全麻苏醒期体位处理:麻醉清醒程度达到Steward评分6分后方可把头抬高30°,有利于患者呼吸,减轻疼痛。(10)全麻苏醒期预防并发症:护士通过观察胸腔引流管与引流瓶可预见性了解术后肺复张情况。若出现异常应及时告知医师,防止并发症发生。(11)全麻苏醒期管路的预见性护理:讲解并告知术后放置胸腔引流管的必要性,告知患者麻醉苏醒期由于放置气管导管、导尿管、胸腔引流管等管路可能出现的各种不适,缓解患者对手术麻醉的紧张、恐惧与焦虑感。
1.2.4观察指标
胸腔镜肺叶切除手术的麻醉由高年资麻醉医师完成,术中观察指标的记录、苏醒期躁动(emergence agitation,EA)评分[5]及术后随访由另一位不清楚分组情况的麻醉护士完成。(1)VAS法:分别于全麻苏醒拔除气管导管后的5、15、30 min时,观察并记录患者的疼痛评分。采用VAS法评估患者的疼痛程度,将疼痛的程度用0~10数字表示,0表示无痛,10代表最痛。如患者疼痛评分VAS≥4分时,则静脉给予羟考酮2.00 mg。(2)全麻EA:EA为麻醉苏醒期的一种不恰当的行为,出现精神障碍症状,如兴奋、躁动和定向障碍等,并伴随一系列不恰当的身体活动,如肢体扭动,翻身乱动,胡言乱语,哭喊或呻吟,妄想思维等。EA的评估方法[6],①无躁动为清醒安静;②轻度EA为仅在强刺激如吸痰时出现,且很快消失;③中度EA为反抗行为出现在没有刺激的情况下,但是不需要医护人员用药物和限制体动来控制,通过停止刺激和心理安慰就可缓解;④重度EA为挣扎行为出现在没有刺激的情况下,必须通过药物或限制体动的干预才能控制。(3)体温:分别于麻醉前、入麻醉恢复室(post-anesthesia care unit,PACU)即刻、入PACU 15 min记录患者的耳温度。(4)不良反应及患者满意度评分:不良反应为血压升高(收缩压大于或等于160 mm Hg或平均动脉压大于或等于基础值的30%),心动过速(心率大于100 次/分钟)。非计划性拔管(unplanned extubation,UEX)是未经医务人员评估,患者自行将气管插管拔除或气管插管脱落,也包括医务人员操作不当所致拔管[7]。本研究采用的全麻患者满意度问卷,是由美国HAWKINS等[8]研发,总体满意度问题12个维度,23个条目构成,满分为90分,分值越高满意度越高。
1.3 统计学处理
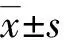
2 结 果
2.1 两组患者疼痛评分及羟考酮使用情况比较
观察组麻醉苏醒拔管后5、15、30 min的疼痛评分及羟考酮使用剂量低于对照组,差异均有统计学意义(P<0.05),见表1。
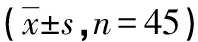
表1 两组患者的疼痛评分及羟考酮使用剂量比较
2.2 两组患者EA情况比较
观察组EA的发生率低于对照组,且严重程度低于对照组,差异均有统计学意义(P<0.05),见表2。
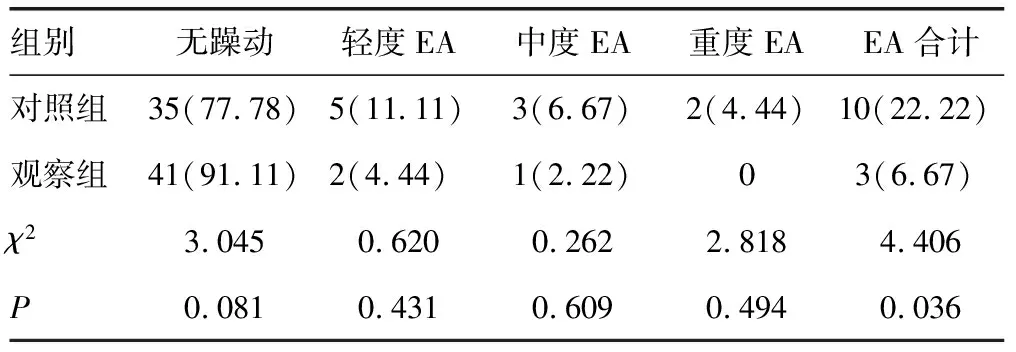
表2 两组患者苏醒期躁动情况的比较[n(%),n=45]
2.3 两组患者体温情况比较
观察组入PACU即刻、入PACU 15 min的体温高于对照组,差异均有统计学意义(P<0.05)。两组患者麻醉前的体温比较无统计学差异(P>0.05),见表3。

表3 两组患者的体温情况比较
2.4 两组患者躁动相关不良事件及满意度比较
观察组的躁动相关不良事件的发生率低于对照组,满意度明显高于对照组,差异均有统计学意义(P<0.05),见表4。

表4 两组患者躁动相关不良事件及满意度比较[n(%),n=45]
3 讨 论
患者术后恢复质量对于临床护理工作具有实际的指导意义。本研究的主要观察指标为全麻苏醒期患者的疼痛与躁动发生情况。本研究显示,预见性护理能够较传统护理明显减轻胸腔镜肺叶切除术患者全麻苏醒期的疼痛程度,减少全麻苏醒期镇痛药物的使用剂量。而且,预见性护理还能够改善全麻EA的发生,减少躁动相关不良并发症的发生率。
经研究发现,临床实施预见性护理可提前对患者可能出现的并发症和风险进行评估,通过评估结果采取及时的护理干预,从而能够有效预防相关并发症的发生,并减轻并发症的严重程度。因此,预见性护理能够用于消除临床实践中一些可能预估的危险因素,或不良情况的发生[9]。既往研究发现,预见性护理能够缓解肛肠手术患者术后的疼痛与焦虑情绪[3]。循证医学证实,预见性护理不仅可以为患者提供最全面的服务,同时很大程度上推动麻醉后护理从安全护理模式向更高级的舒适护理模式转变,对于苏醒期不适感强烈的患者应用预见性护理的效果尤其明显[10]。
3.1 疼痛护理
造成胸腔镜肺叶切除术后患者全麻EA的主要原因之一为术后疼痛。本研究显示,预见性护理能够较传统护理明显降低胸腔镜手术患者全麻苏醒期的疼痛评分与镇痛药物使用剂量。对于胸腔镜肺叶切除术的患者来说,手术后疼痛能够影响患者的正常呼吸及有效咳嗽,术后疼痛引起的应激反应也增加全麻EA的发生概率[11]。在推行无痛化、舒适医疗模式的今天,本研究通过在病房进行人文理论的健康教育,提高患者对麻醉方式与手术过程的认知程度,让患者提前知晓术后可能存在不适感的感觉和部位,教会患者运用VAS评估自身疼痛情况并合理使用PCIA进行镇痛,在PACU播放轻音乐、一对一的护理对策等措施,帮助患者做好心理建设,发挥了有益的缓解术后疼痛的作用。
3.2 EA护理
EA是发生于全麻后的一种不良反应,是麻醉苏醒期出现的意识和行为分离的精神状态,表现为兴奋、躁动和定向障碍,并出现不适当行为。躁动的发生大大增加了患者坠床、创面出血等风险,同时也加重了医护人员的工作负担[12]。因此应加强安全管理,使患者安全舒适地度过麻醉恢复期。研究证实,在胸腹腔镜联合食管癌切除患者的麻醉苏醒期,采用预见性护理能够明显降低躁动的发生率[13]。本研究结果也证实,预见性护理能够降低胸腔镜肺叶切除术全麻EA的发生率及严重程度,提高苏醒质量,保证患者的安全。可能原因:(1)患者的情绪状态是术后躁动主要的危险因素之一,而躁动的发生直接影响患者的苏醒质量[14]。(2)术前患者焦虑对手术和麻醉的全过程了解不充分,致使苏醒期因手术创伤引起不适而致心理准备不足导致躁动。针对EA的特点,本研究术前由麻醉护士对患者进行麻醉知识的健康宣教,增加患者安全感,使患者减少了对手术麻醉所产生的盲目感,缓解患者的紧张焦虑的不良情绪。
3.3 围术期低体温护理
现已明确,围手术期低体温容易导致麻醉苏醒期寒战、躁动[15]。此外,患者因术中创口暴露,容易导致术中长时间的低体温,并持续至患者被运送至PACU内。观察组通过采取术前主动加温,术中预热主动输液加温、温毯保温,头部包裹减少热量丢失,术毕棉被包裹覆盖等综合护理保温措施,可在患者体内预先储备较多的热能,从而有效降低了围术期低体温的发生。
3.4 满意度及心理护理
研究表明,患者对手术和麻醉的相关信息了解越多,对医疗服务的满意度越高[16]。在本研究中,观察组在常规护理的基础上增加术前访视,介绍术后镇痛相关知识,讲解疼痛的危害及应对方法。麻醉护士根据患者的个体情况和心理状态,及时给予专业化、个性化指导,患者自我约束力和依从性提高,对护士的信任感增强,在提高麻醉止痛效果的同时也显著提升了术后满意度。
本研究观察了预见性护理措施对麻醉苏醒期疼痛、躁动及躁动相关不良反应的影响,如果将预见性护理与其他的全麻苏醒期镇痛措施相联合使用,很可能更加明显的改善全麻苏醒期的质量,在未来的研究中将进一步探索。
综上所述,在胸腔镜肺叶切除术患者全麻苏醒期采用预见性护理措施能够改善疼痛、躁动及躁动相关不良反应的发生,提高临床护理质量。

