中国卒中报告2020(中文版)(1)
王拥军,李子孝,谷鸿秋,翟屹,姜勇,周齐,赵性泉,王伊龙,杨昕,2,王春娟,2,孟霞,李昊,刘丽萍,荆京,吴静,徐安定,董强,David Wang,王文志,马旭东,赵继宗,《中国卒中报告》编写委员会(*第一作者)
卒中是我国第三位死亡原因[1],也是2019年我国伤残调整生命年(disability-adjusted life years,DALYs)的首要原因[2],给我国医疗卫生系统带来了巨大负担。过去几十年里,我国启动了包括中国国家卒中登记在内的多项登记研究,持续为临床实践和科学研究提供及时的科学证据[3-5]。本次报告对《中国卒中报告2019(中文版)》(http://www.chinastroke.org.cn/CN/article/openArticlePDF.jsp?id=3145)的部分数据进行了更新[6]。
1 方法
本报告是对《中国卒中报告2019(中文版)》的更新,包含与卒中及其归因危险因素相关的最新统计数据,归因危险因素包括核心健康行为(吸烟、饮食和体重)和既往疾病(高血压、糖尿病、脂代谢紊乱和心房颤动)。
1.1 数据来源
本报告的第一部分主要描述了卒中的流行病学和相关危险因素的数据。数据主要来源于已发表的文献和已出版的监测报告。本报告利用全球疾病负担(global burden of disease,GBD)2019的研究结果更新了我国卒中的发病率、患病率、死亡率和疾病负担数据[2]。我国成人超重[7]、肥胖[7]、高血压前期[8]和高血压[8]的相关数据来源于中国慢性病及危险因素监测(2018)。成人糖尿病患病率数据来源于甲状腺疾病、碘水平和糖尿病流行病学调查(2017年)[9]。心房颤动患病率数据来源于中国心房颤动流行病学研究(2014-2016)[10]。卒中患者的危险因素,一般人群的部分危险因素数据(包括烟草使用、食物和营养、胆固醇和其他血脂等)与《中国卒中报告2019(中文版)》保持一致。有关数据来源和卒中相关指标定义的详细描述请见本报告的补充材料(https://svn.bmj.com/content/early/2022/04/20/svn-2021-001374#DC1)。
患者的人口学特征、并发症、程序/操作和院内死亡数据均源自医院质量监测系统(hospital quality monitoring system,HQMS)2019[11];院内关键绩效指标数据源自中国卒中中心联盟(Chinese Stroke Center Alliance,CSCA)2019年的数据[12-13],具体细节见《中国卒中报告2019》[6]。此外,标准化二级公立医院或民营医院的住院、出院记录也可在质量管理体系中查到。我们提取、分析和总结了这些数据。本报告已经通过内部和外部审查,并且通过了国家神经系统疾病医疗质量控制中心的批准。
1.2 卒中的诊断、并发症和手术的定义
HQMS中的卒中及并发症的诊断是根据“主要诊断”来确定,使用的诊断标准为国家临床V.2.0的《国际疾病分类》第10版。CSCA对卒中及并发症的诊断采用的是“出院诊断”。手术或干预措施由《国际疾病分类》第9版临床修订版第3卷确定(附表1,https://svn.bmj.com/content/early/2022/04/20/svn-2021-001374#DC1)。
1.3 关键绩效指标
根据国家指南和美国跟着指南走-卒中(get with the guidelines-stroke)项目标准,本研究预先制定了11项指南推荐的住院管理绩效指标,详细定义见附表2(https://svn.bmj.com/content/early/2022/04/20/svn-2021-001374#DC1)。
1.4 院内结局指标
住院结局根据HQMS中的数据进行分析。住院结局分为按计划出院、转院、死亡或非医嘱离院。我们使用死亡或非医嘱离院复合指标来反映特殊的出院模式,即患者希望在不利或终末状态时放弃治疗回家[12,14]。此外,我们还在本报告中评估了住院时长、总费用以及患者自己支付的费用等指标。
1.5 跨省就诊定义
由于存在诸多患者跨省就医的现象,因此我们根据HQMS的数据分析了跨省就医情况。跨省入院被定义为在其居住省份以外的医院入院的患者。跨省入院到外省和从外省入院本省的情况通过桑基图进行评估和可视化处理。基于此,我们列出了缺血性卒中、脑出血和蛛网膜下腔出血跨省入院比例最高的5个省份。
1.6 统计学方法
2 结果
2.1 卒中负担
2.1.1 发病率
根据GBD 2019的研究结果,2019年我国新发卒中394万例,其中缺血性卒中287万例,脑出血85万例,蛛网膜下腔出血22万例;2019年我国人群的卒中发病率为276.7/10万,男性为269.2/10万,女性为284.5/10万[2]。
1990-2019年,卒中的年龄标化发病率下降了9.3%。在不同的卒中亚型中,脑出血和蛛网膜下腔出血的年龄标化发病率分别下降了53.1%和39.3%,但缺血性卒中的年龄标化发病率则增加了34.7%(表1)。
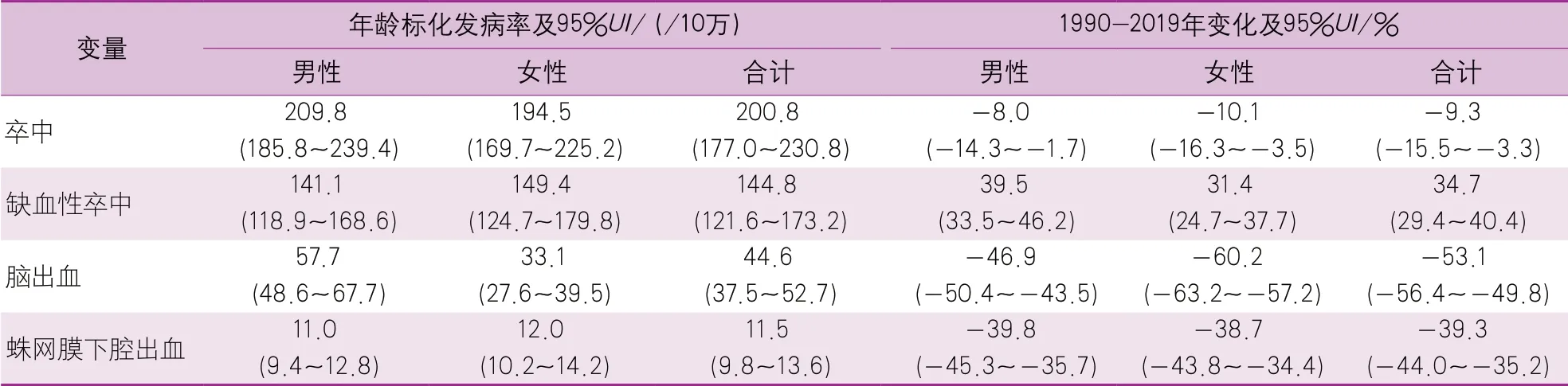
表1 2019年中国不同性别和不同亚型卒中人群的年龄标化发病率及其1990-2019年间变化情况
2.1.2 患病率
根据GBD 2019的研究结果,2019年我国有卒中患者2876万例,其中缺血性卒中患者2418万例,脑出血患者436万例,蛛网膜下腔出血患者158万例;2019年我国人群的卒中患病率为2022.0/10万,男性为1770.7/10万,女性为2283.2/10万[2]。
1990-2019年,我国人群的卒中年龄标化患病率增加了13.2%,其中缺血性卒中的年龄标化患病率增加了33.5%,但脑出血的年龄标化患病率下降了31.9%,蛛网膜下腔出血的年龄标化患病率下降了21.9%(表2)。
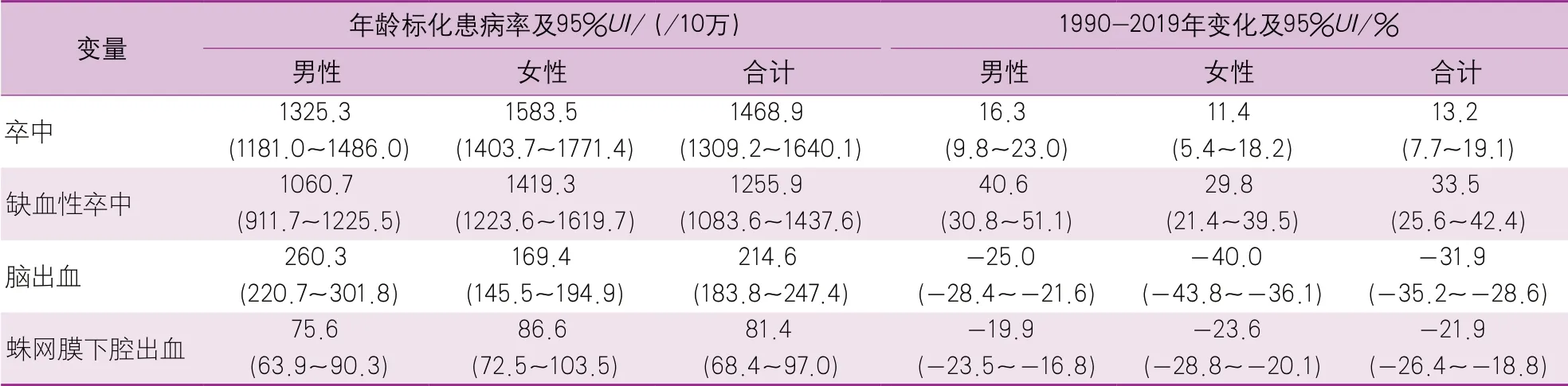
表2 2019年中国不同性别和不同亚型卒中人群的年龄标化患病率及其1990-2019年间变化情况
2.1.3 死亡率
根据GBD 2019的研究结果,2019年我国有219万人死于卒中,其中缺血性卒中103万人,脑出血107万人,蛛网膜下腔出血9万人;2019年我国人群的卒中粗死亡率为153.9/10万,男性为174.0/10万,女性为133.1/10万;2019年男性的卒中死亡人数和死亡率显著高于女性[2]。
1990-2019年,我国人群的卒中年龄标化死亡率下降39.8%,2019年为127.2/10万。其中,年龄标化死亡率下降幅度最大的是蛛网膜下腔出血(-84.1%),其次是脑出血(-48.1%)(表3)。
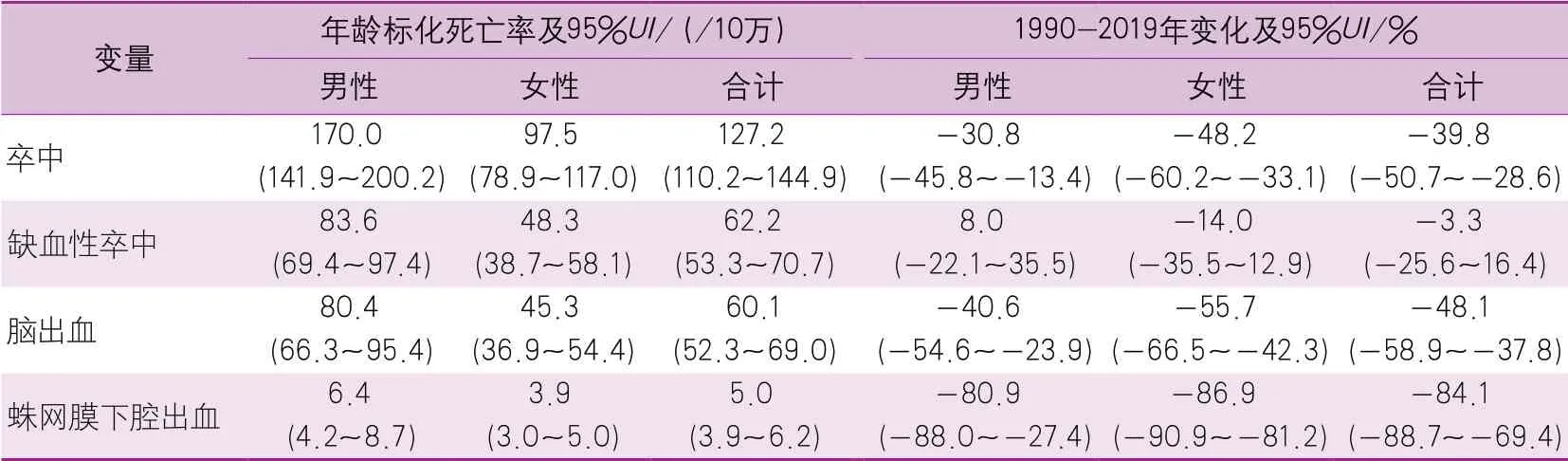
表3 2019年中国不同性别和不同亚型卒中人群的年龄标化死亡率及其1990-2019年间变化情况
2.1.4 疾病负担
根据GBD 2019的研究结果,卒中是我国DALYs的首位原因,2019年DALYs达到4590万。卒中的DALYs从1990年到2019年上升了36.7%。DALYs的变化在不同亚型卒中间的表现不一致。缺血性卒中的DALYs上升了138.6%,而蛛网膜下腔出血的DALYs则下降了59.0%。1990-2019年,过早死亡损失寿命年(years of life lost,YLLs)也呈现类似趋势。缺血性卒中的YLLs上升了124.4%,而蛛网膜下腔出血的YLLs下降了63.2%。同一时期,卒中及其各亚型的残疾导致的健康生命损失年(years lived with disability,YLDs)均呈上升趋势,其中缺血性卒中上升最多,为202.7%[2]。
2019年我国卒中的年龄标化DALYs率为2412.5/10万。1990-2019年,年龄标化的DALYs率大幅下降(-41.6%),女性(-49.4%)的下降幅度大于男性(-34.5%)。此外,1990-2019年,年龄标化的YLDs率上升了15.9%,但年龄标化的YLLs率下降了45.7%(表4)。
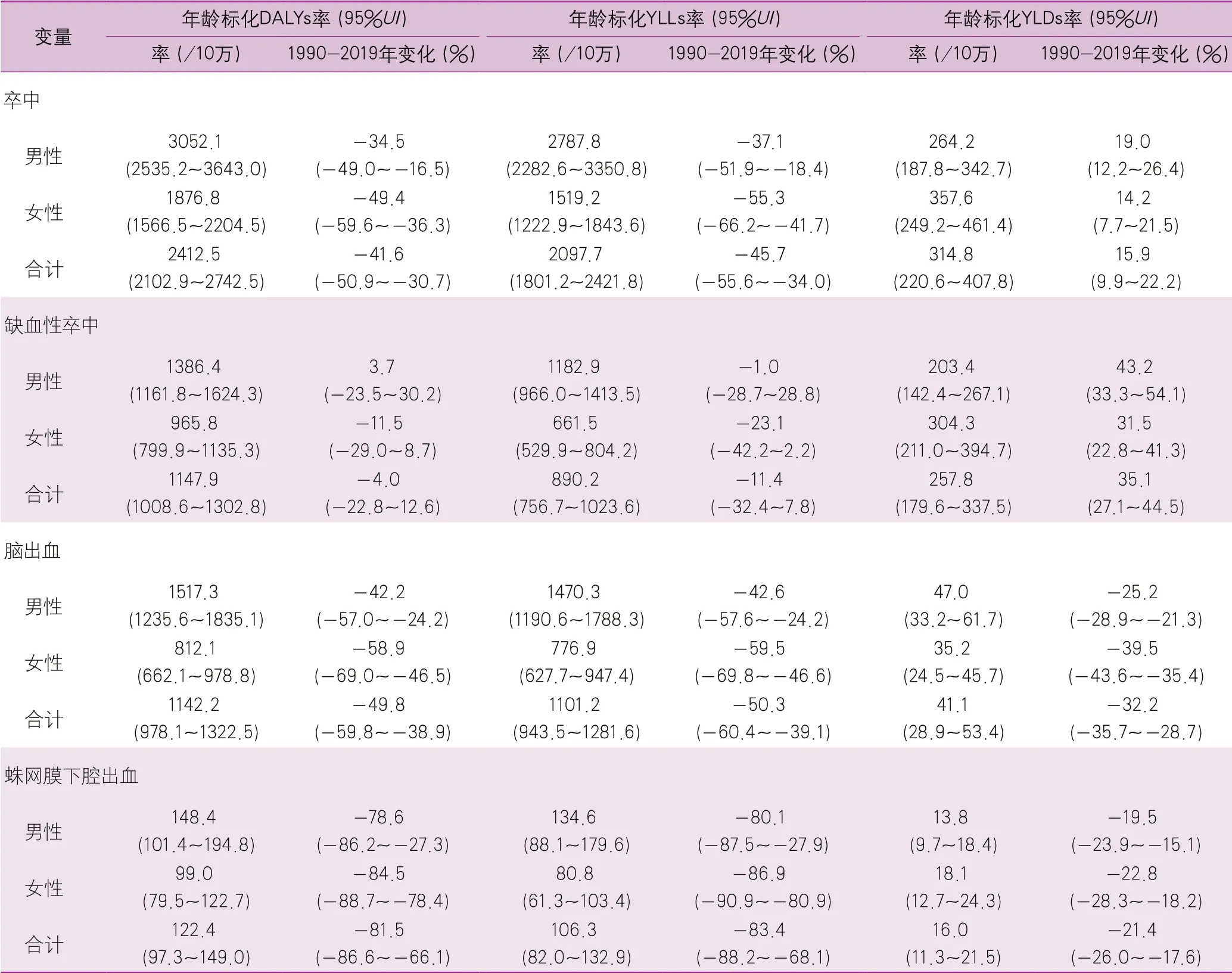
表4 2019年中国不同性别及不同亚型卒中人群的DALYs、YLLs和YLDs年龄标化率及其1990-2019年间变化情况
2.2 一般人群危险因素流行情况
2.2.1 行为因素
吸烟/烟草使用、食物和营养等健康行为数据与《中国卒中报告2019(中文版)》中内容一致(http://www.chinastroke.org.cn/CN/article/openArticlePDF.jsp?id=3169)[6]。
2.2.2 超重和肥胖
根据中国慢性病及危险因素监测数据,采用我国成人超重和肥胖判定标准,2018年我国18~69岁成人超重的年龄标化患病率为34.4%,其中男性为36.4%,女性为32.3%,城市地区为33.6%,农村地区为34.9%;肥胖的年龄标化患病率为16.8%,其中男性为18.8%,女性为14.8%;城市地区为17.7%,农村地区为16.1%。采用世界卫生组织(World Health Organization,WHO)的判定标准时,我国成人超重或肥胖的年龄标化患病率有所下降,分别为32.8%和8.1%。2004-2018年,超重或肥胖的年龄标准化患病率显著上升,根据我国的判定标准,超重率从24.0%上升到34.4%(图1),肥胖率从7.1%上升到16.8%(图2)。
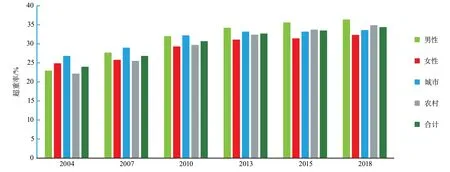
图1 中国不同性别和城乡居民18~69岁成人超重率情况
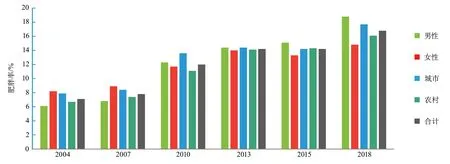
图2 中国不同性别和城乡居民18~69岁成人肥胖率情况
2.2.3 高血压
2.2.3.1 患病率 根据中国慢性病及危险因素监测数据,2018年我国18岁以上无高血压病史的成人中,有50.9%处于高血压前期,18岁及以上成人的高血压加权患病率为27.5%,其中男性为30.8%,女性为24.2%。农村居民的高血压患病率(29.4%)高于城市居民(25.7%)。男性和女性的高血压年龄别患病率随着年龄的增长而增加(图3)。
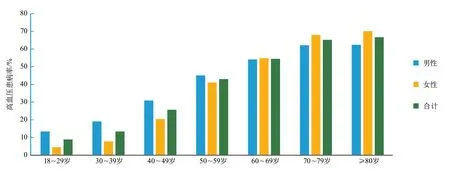
图3 中国成人年龄别高血压患病率
2.2.3.2 知晓、治疗和控制情况 根据中国慢性病及危险因素监测数据,41.0%的成人高血压患者知晓自己的病情,34.9%正在服用降压药,11.0%的血压得到控制。与男性和农村居民相比,女性和城市居民的高血压的知晓率、治疗率和控制率更高(图4)。
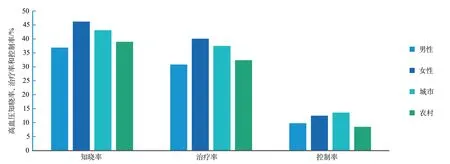
图4 中国不同性别和城乡成人高血压知晓率、治疗率和控制率
2.2.4 糖尿病
2.2.4.1 患病率 根据甲状腺疾病、碘水平和糖尿病流行病学调查数据,依据美国糖尿病学会的诊断标准,2017年我国18岁及以上成人的总糖尿病、自我报告糖尿病、新诊断糖尿病和糖尿病前期的加权患病率分别为12.8%、6.0%、6.8%和35.2%。
我国人群糖尿病患病率正在持续上升。根据WHO诊断标准的糖尿病总患病率从2007年的9.7%增加到2013年的10.4%和2017年的11.2%(图5)。糖尿病前期的加权患病率从2007年的15.5%上升到2017年的18.1%。
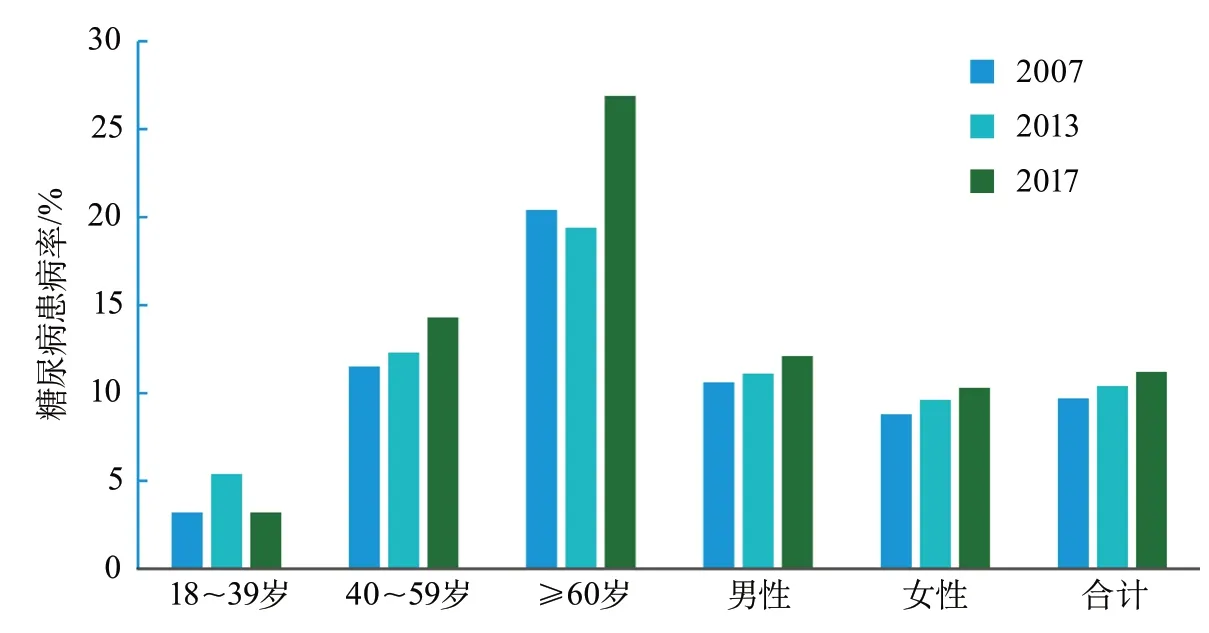
图5 2007-2017年中国不同性别和年龄别成人糖尿病患病率
2.2.4.2 知晓、治疗和控制情况 2017年糖尿病知晓率和治疗率明显高于2010年和2013年。2017年调查的糖尿病控制率较2010年有所提高,但与2013年的调查基本持平(图6)。
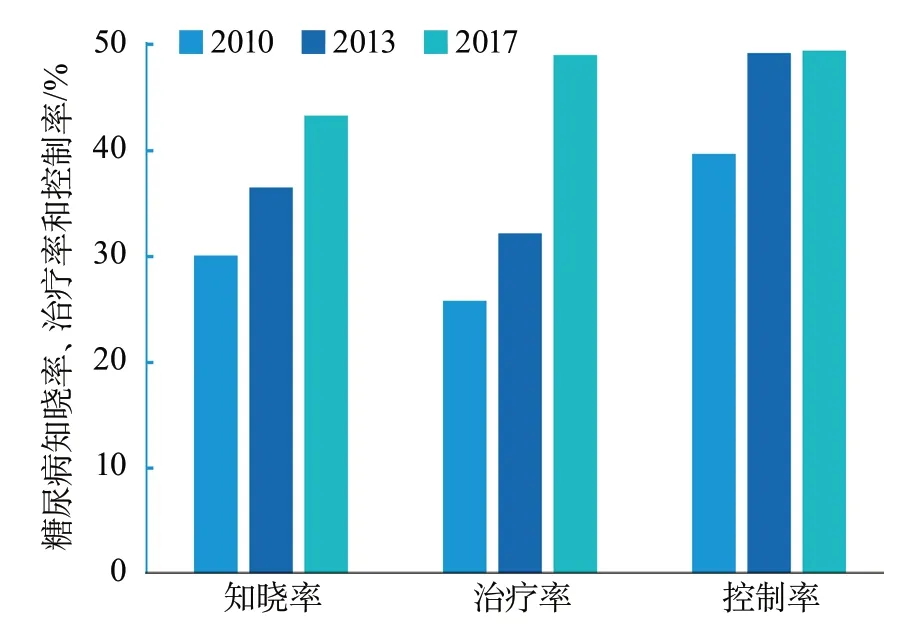
图6 2010-2017年中国成人糖尿病知晓率、治疗率和控制率
2.2.5 脂代谢紊乱
脂代谢紊乱患病率及其检测、知晓和治疗情况请参阅《中国卒中报告2019(中文版)》(http://www.chinastroke.org.cn/CN/article/openArticlePDF.jsp?id=3169)[6]。
2.2.6 心房颤动
2.2.6.1 患病率 根据2014-2016年中国心房颤动流行病学调查数据,我国45岁及以上人群的心房颤动加权患病率为1.8%,其中城市居民为2.1%,农村居民为1.4%,相当于我国有790万心房颤动患者。男性和女性的心房颤动患病率分别从45~54岁组的0.8%和0.6%增加到≥75岁组的5.4%和4.9%(图7)。
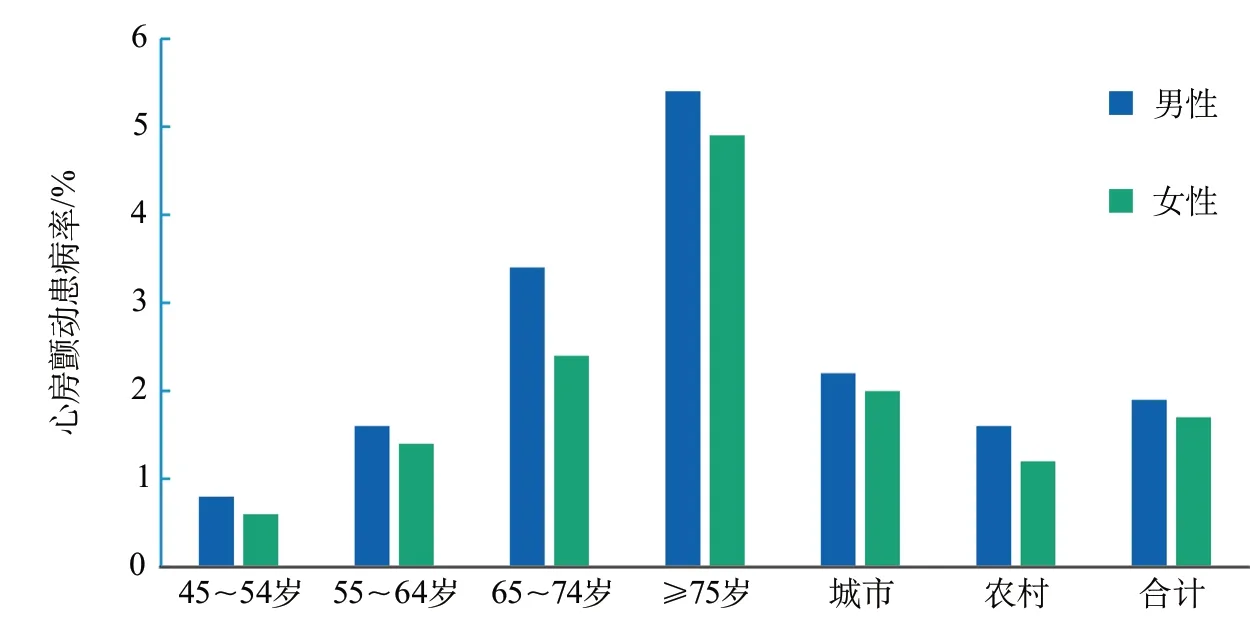
图7 中国不同性别、年龄别和城乡45岁及以上成人心房颤动患病率
2.2.6.2 知晓率 我国45岁及以上成人的心房颤动知晓率在性别(男性58.5%,女性68.8%)和居住地(城市78.3%,农村35.3%)之间存在差异。心房颤动知晓率随年龄的增长呈现先上升后下降的趋势(图8)。此外,只有6.0%的高危心房颤动患者接受了抗凝治疗。
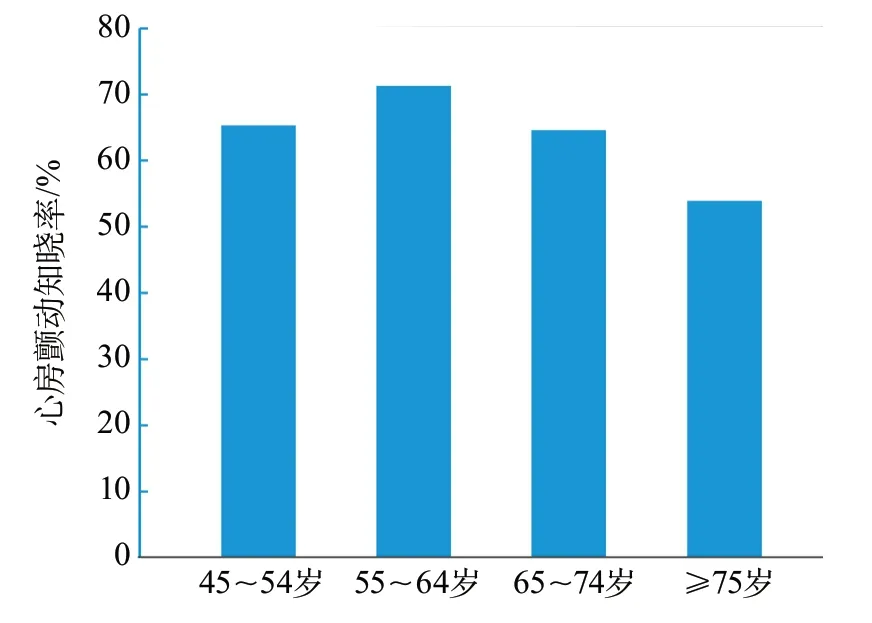
图8 中国45岁及以上人群不同年龄别心房颤动知晓率
2.3 住院卒中患者
2.3.1 入院情况
基于HQMS数据,2019年1672家三级公立医院和2847家二级公立医院/民营医院分别上报入院卒中患者3 411 168和3 154 444例(图9~图10)。其中,缺血性卒中患者比例超过80%(三级公立医院为82.6%;二级公立医院/民营医院为88.0%),脑出血患者比例超过10%(三级公立医院为14.2%;二级公立医院/民营医院为10.7%),蛛网膜下腔出血患者比例低于5%(三级公立医院为3.1%;二级公立医院/民营医院为1.3%)。缺血性卒中患者主要经门诊入院(三级公立医院为56.3%;二级公立医院/民营医院为71.5%)。三级公立医院就诊的出血性卒中患者主要经急诊入院,而在二级公立医院/民营医院中,急诊和门诊均是出血性卒中患者就诊时的首选。不论是在三级公立医院还是二级公立医院/民营医院,所有类型的卒中患者均在工作日入院的更多,而周末入院的患者则相对较少(表5)。
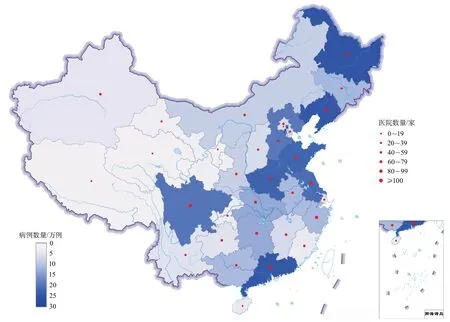
图9 医院质量监测系统纳入分析的各地区三级公立医院及病例数量分布
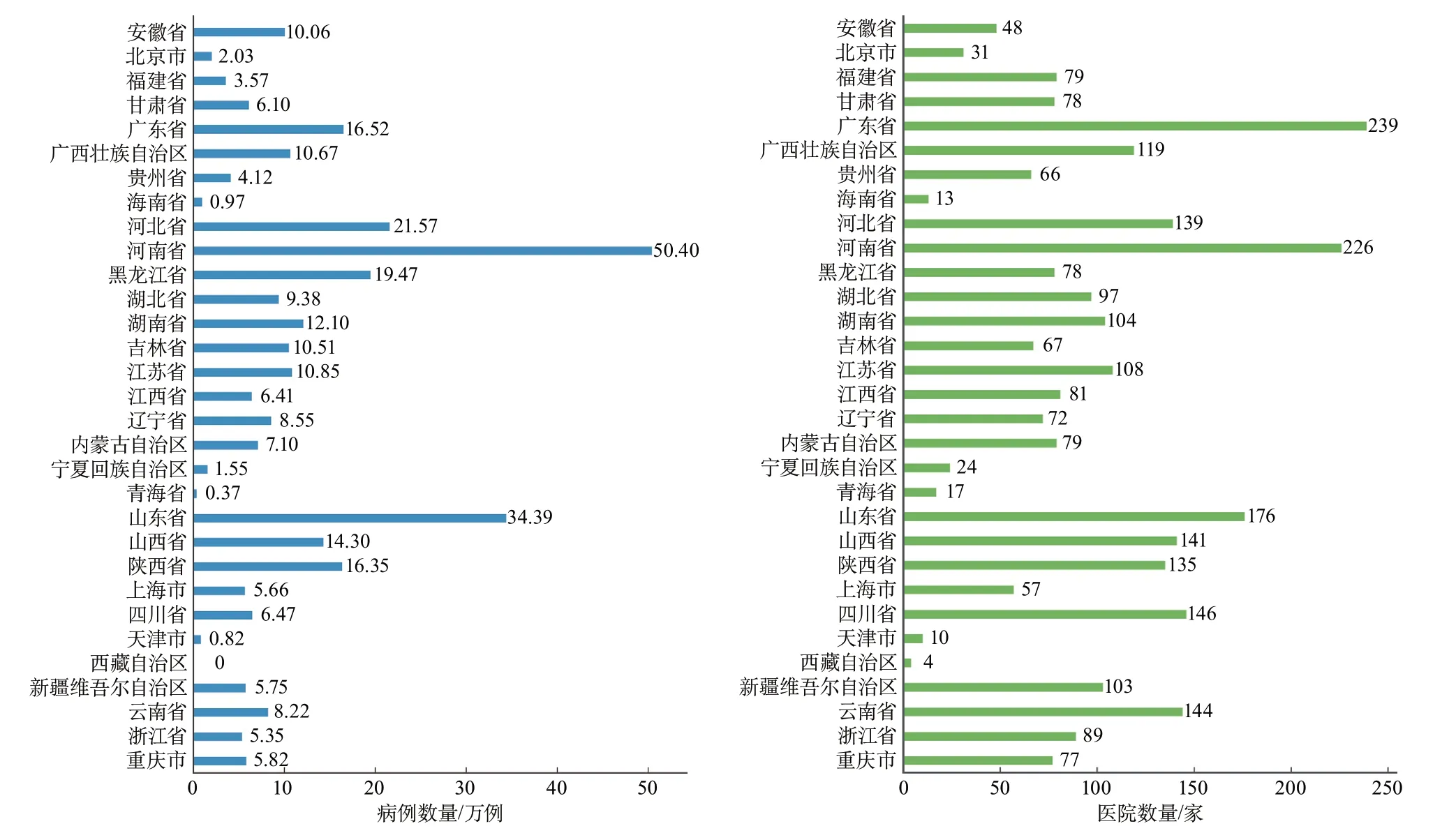
图10 医院质量监测系统纳入分析的各地区二级公立医院或民营医院及病例数量分布
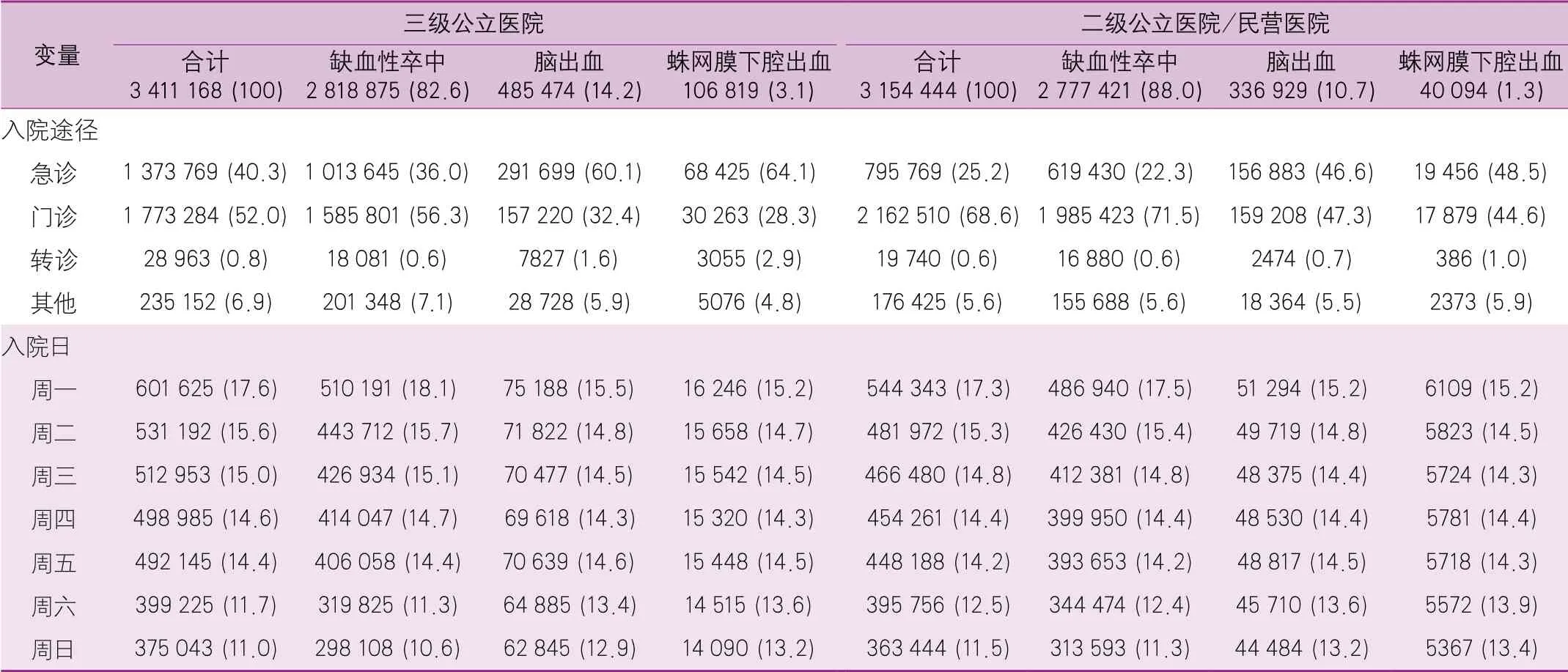
表5 2019年医院质量监测系统中收治卒中住院患者的情况[单位:例(%)]
2.3.2 患者特征
1672家三级公立医院收治的3 411 168例卒中患者中近60%为男性;平均年龄为65.9±12.6岁,年龄中位数为66.0(57.0~75.0)岁。参加城镇居民基本医疗保险的比例最高(36.1%),其次是城镇职工基本医疗保险(26.1%)和新型农村合作医疗保险(15.9%),只有9.1%是自费(包括异地就诊的参保患者)。对于缺血性卒中和脑出血,男性患者比例高于女性,而蛛网膜下腔出血患者以女性居多,此外,蛛网膜下腔出血患者比其他类型卒中患者更年轻,自费支付的比例更高(表6)。
2847家二级公立医院/民营医院收治的3 154 444例卒中患者的特征与三级公立医院患者的数据结果是相似的,不同点在于,二级公立医院/民营医院患者中,参加新型农村合作医疗保险的比例最高(30.7%),其次是城镇职工基本医疗保险(28.3%)和城镇居民基本医疗保险(21.0%)(表6)。
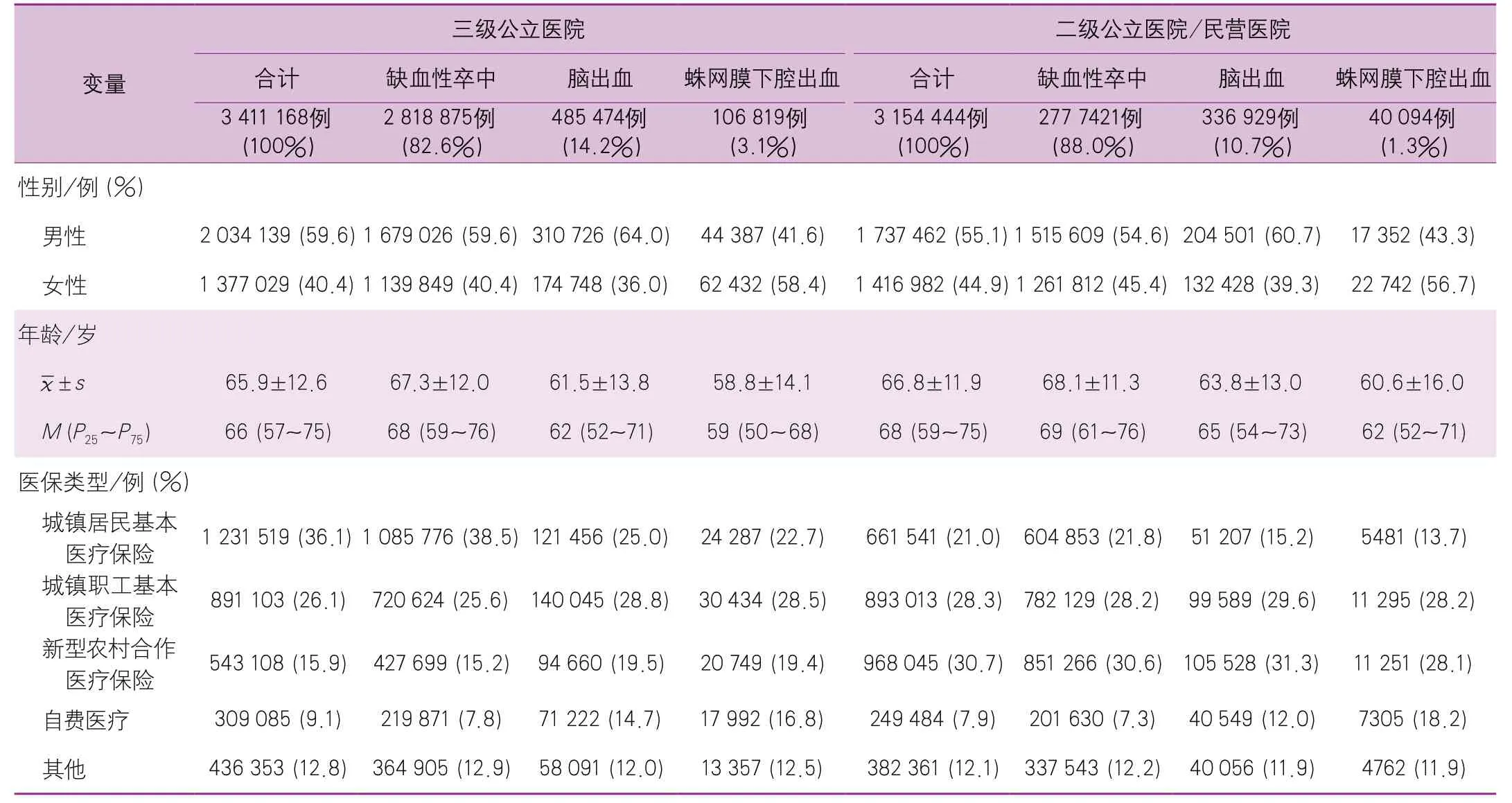
表6 2019年医院质量监测系统中收治卒中住院患者的总体特征
2.3.3 地理分布
HQMS中三级公立医院数据显示,黑龙江省的卒中患者比例最高(7.8%),其次为辽宁省(7.6%)和广东省(7.5%),宁夏回族自治区、青海省和西藏自治区比例最低(<1%)(表7)。在二级公立医院/民营医院数据中,河南省的卒中患者比例最高(16.0%),其次是山东省(10.9%)和河北省(6.8%),北京市、海南省、宁夏回族自治区、青海省、天津市和西藏自治区比例最低(<1%)(表8)。
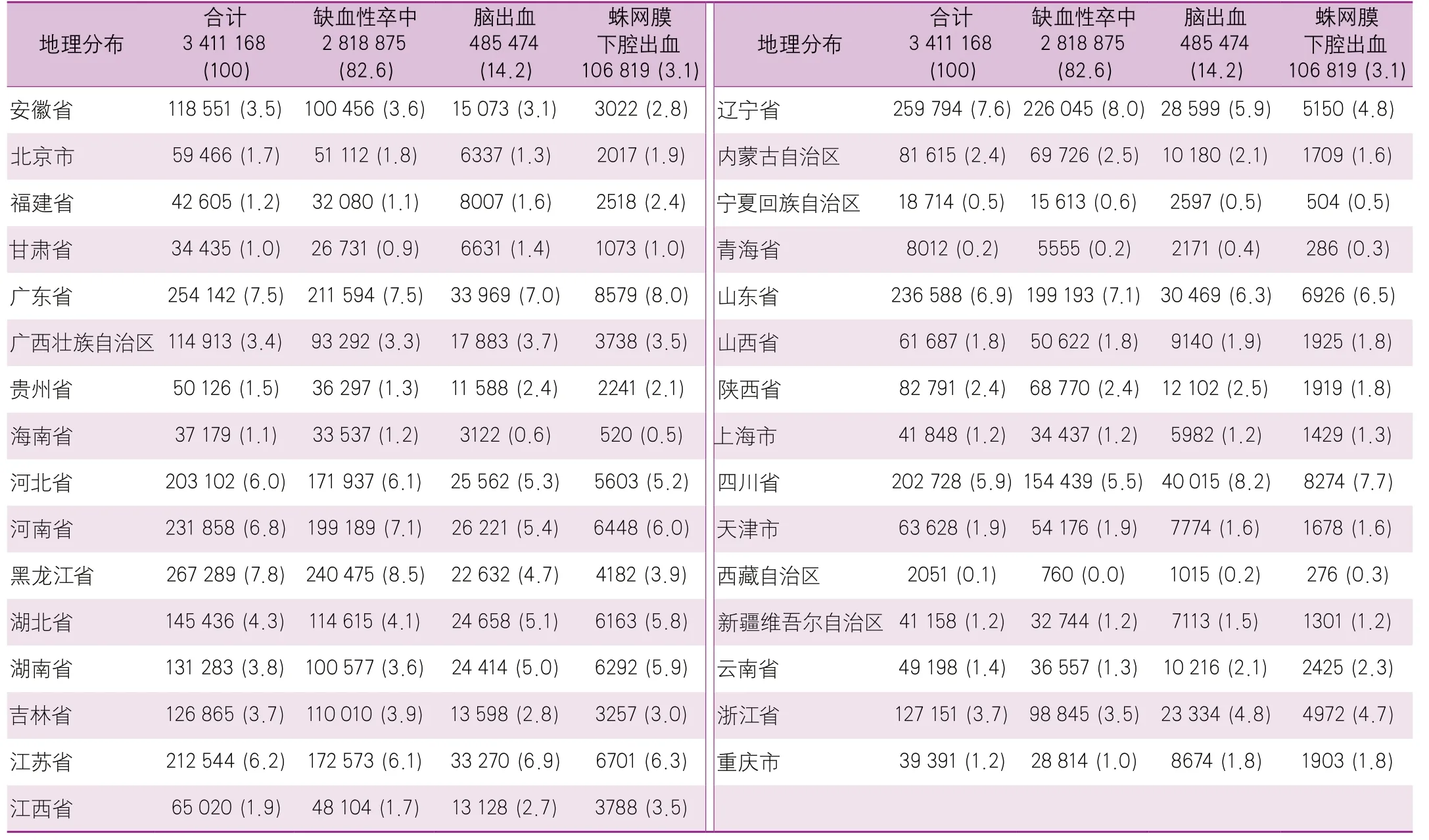
表7 2019年医院质量监测系统中三级公立医院卒中住院患者地域分布情况[单位:例(%)]
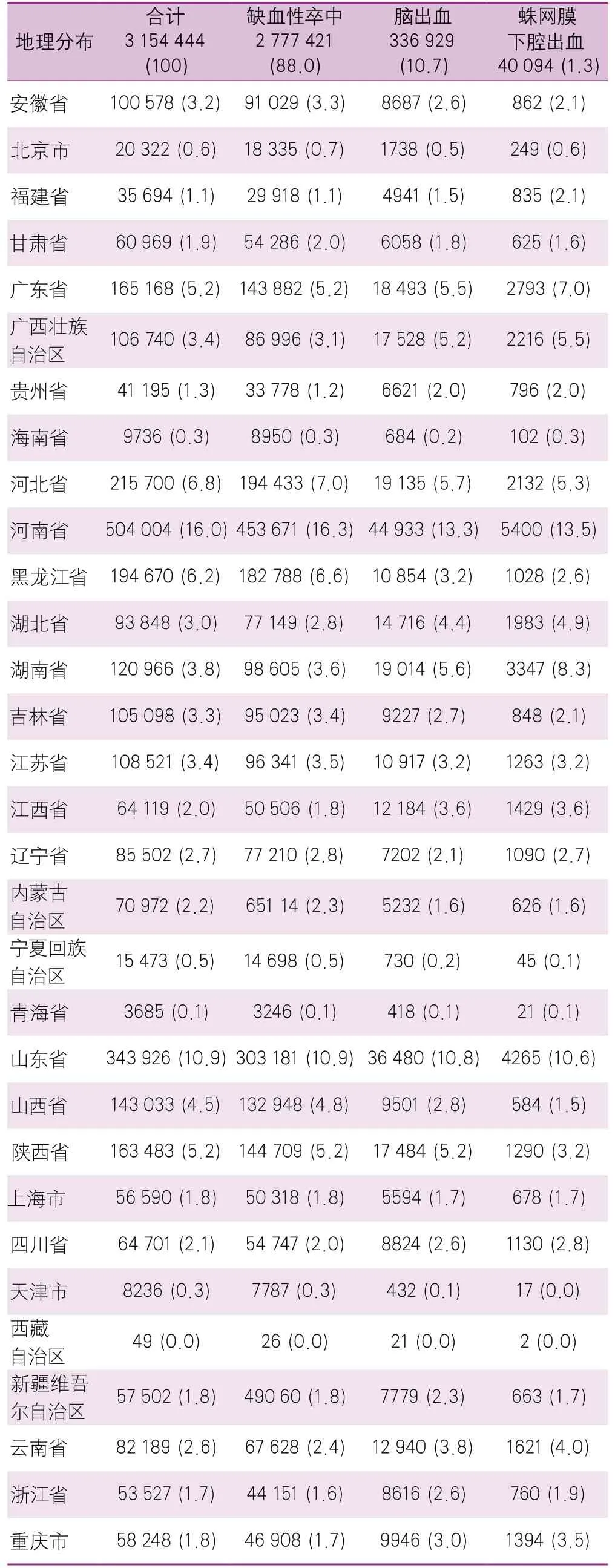
表8 2019年医院质量监测系统中二级公立医院/民营医院卒中住院患者地域分布情况[单位:例(%)]
2.3.4 不同地理区域的卒中亚型分布
不同省份各卒中亚型的比例有所不同。在三级公立医院中,西藏自治区的脑出血患者比例最高(49.5%),其次是青海省(27.1%)和贵州省(23.1%)。在二级公立医院/民营医院中,西藏自治区的脑出血患者比例依旧最高(42.9%),其次是江西省(19.0%)和重庆市(17.1%)(图11~图12)。
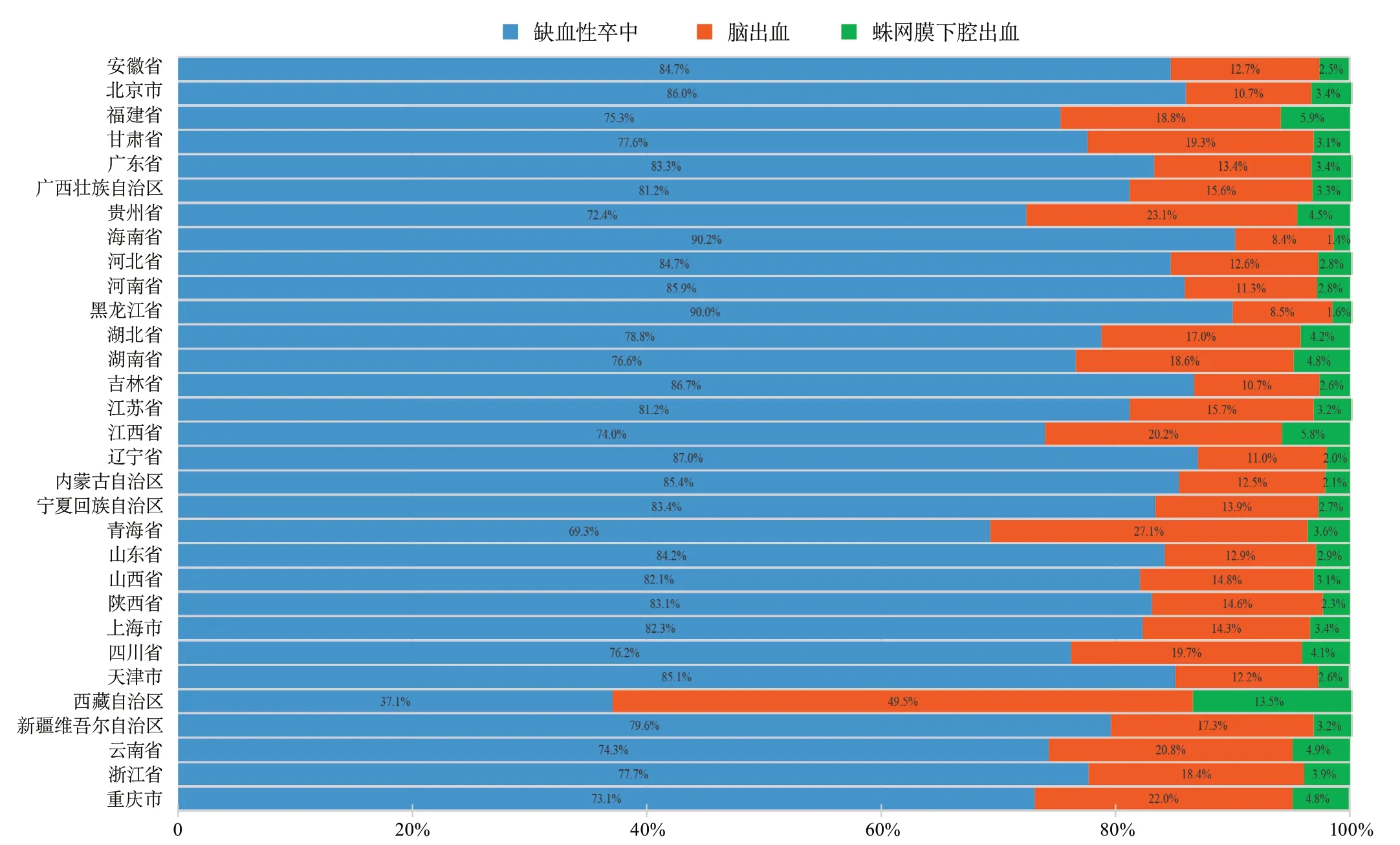
图11 2019年医院质量监测系统中中国各省三级公立医院住院患者卒中类型分布
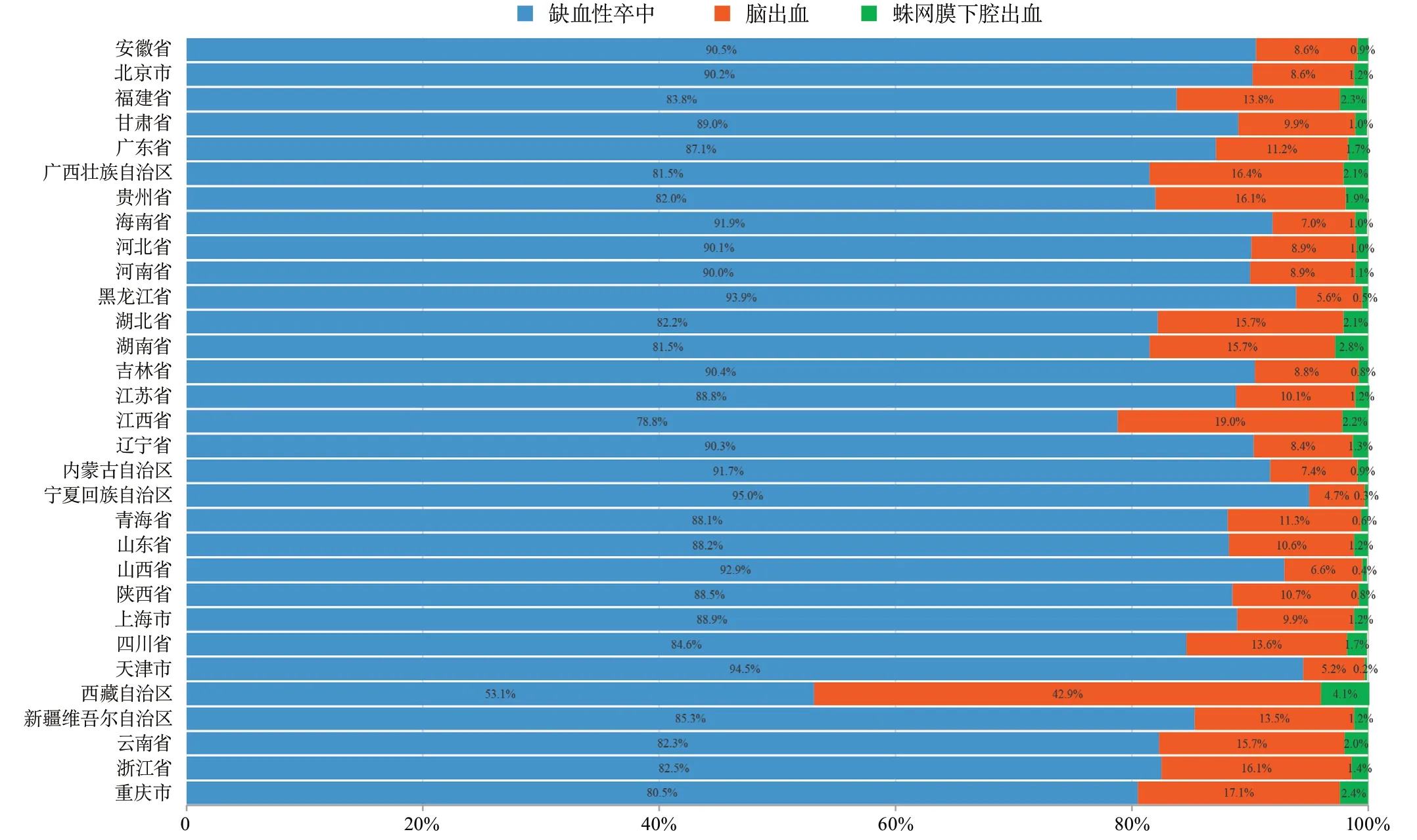
图12 2019年医院质量监测系统中中国各省二级公立医院/民营医院住院患者卒中类型分布
2.3.5 卒中的年龄和性别分布
三级公立医院中18岁以下卒中患者所占比例:占缺血性卒中的0.1%,占脑出血的0.5%,占蛛网膜下腔出血的1.2%。二级公立医院/民营医院中18岁以下卒中患者所占比例:占缺血性卒中<0.1%,占脑出血的0.2%,占蛛网膜下腔出血的2.3%。无论是三级公立医院和二级公立医院/民营医院,65岁以下各年龄组中,男性卒中患者比例均高于女性患者(图13~图15)。
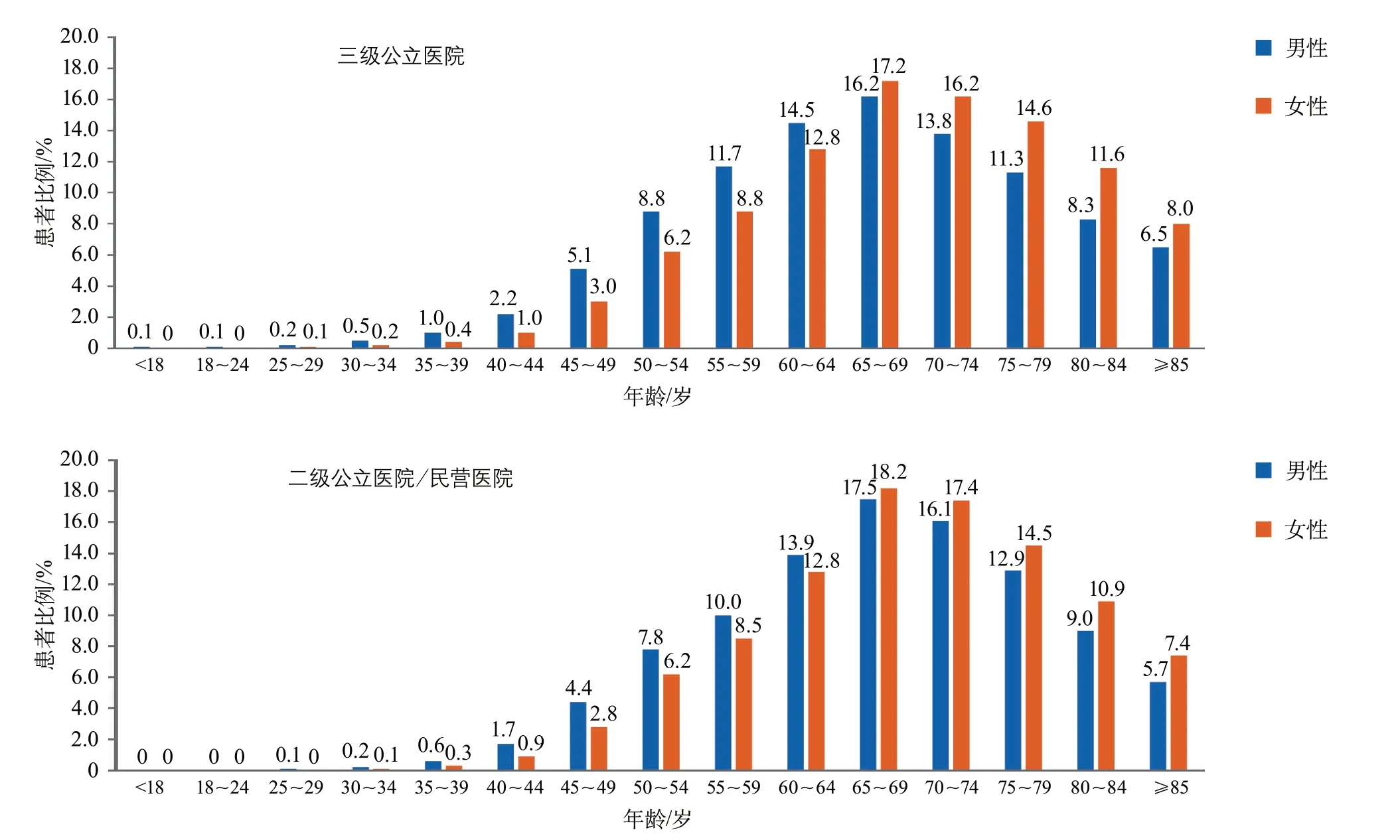
图13 2019年医院质量监测系统中缺血性卒中患者年龄分布
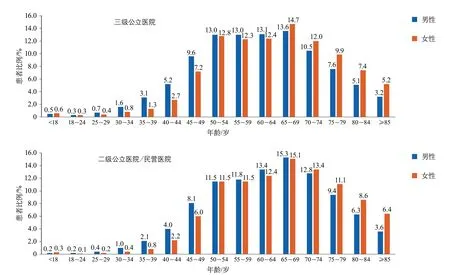
图14 2019年医院质量监测系统中脑出血患者的年龄分布
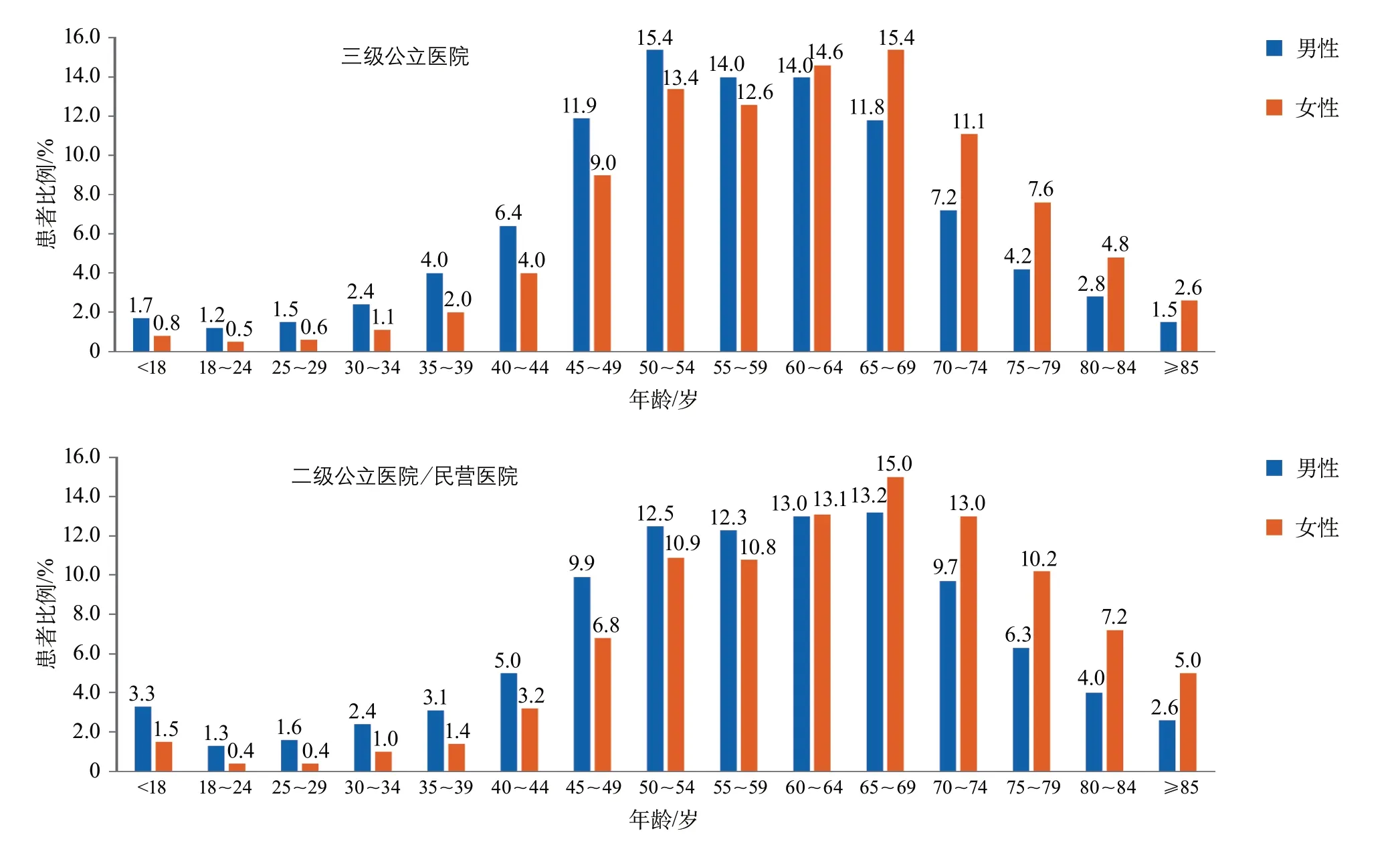
图15 2019年医院质量监测系统中蛛网膜下腔出血患者的年龄分布
2.3.6 危险因素和并发症
在三级公立医院中,高血压是卒中最主要的危险因素,57.3%(1 614 477例)的缺血性卒中患者、69.9%(339 210例)的脑出血患者和44.1%(47 109例)的蛛网膜下腔出血患者均患有高血压。卒中最主要的并发症是肺炎/肺部感染,10.4%(294 537例)的缺血性卒中患者、34.6%(168 132例)的脑出血患者和29.7%(31 675例)的蛛网膜下腔出血患者均并发肺炎。三级公立医院卒中患者的危险因素及并发症情况见图16~图18。
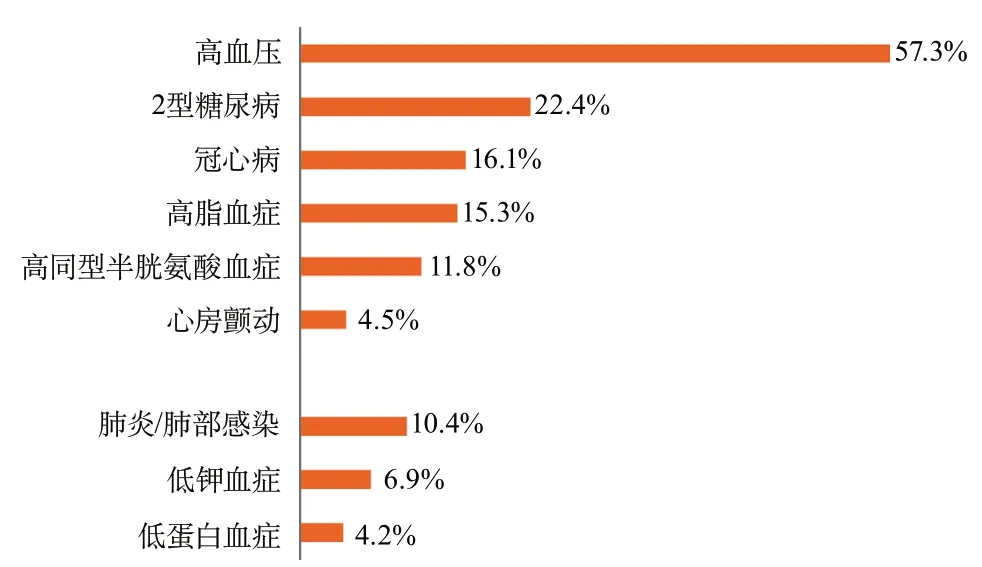
图16 2019年医院质量监测系统中三级公立医院缺血性卒中危险因素及并发症分布
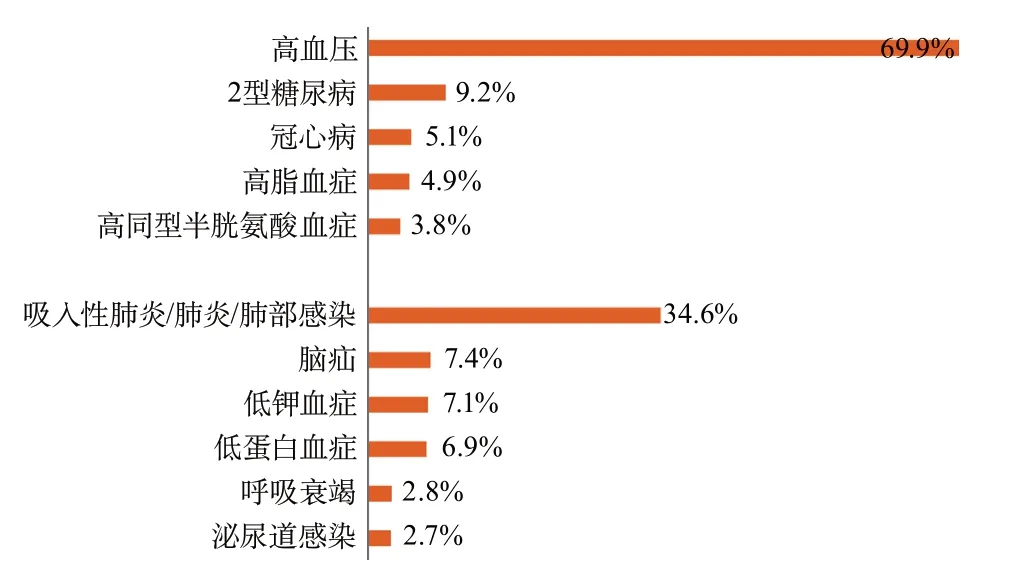
图17 2019年医院质量监测系统中三级公立医院脑出血危险因素及并发症分布
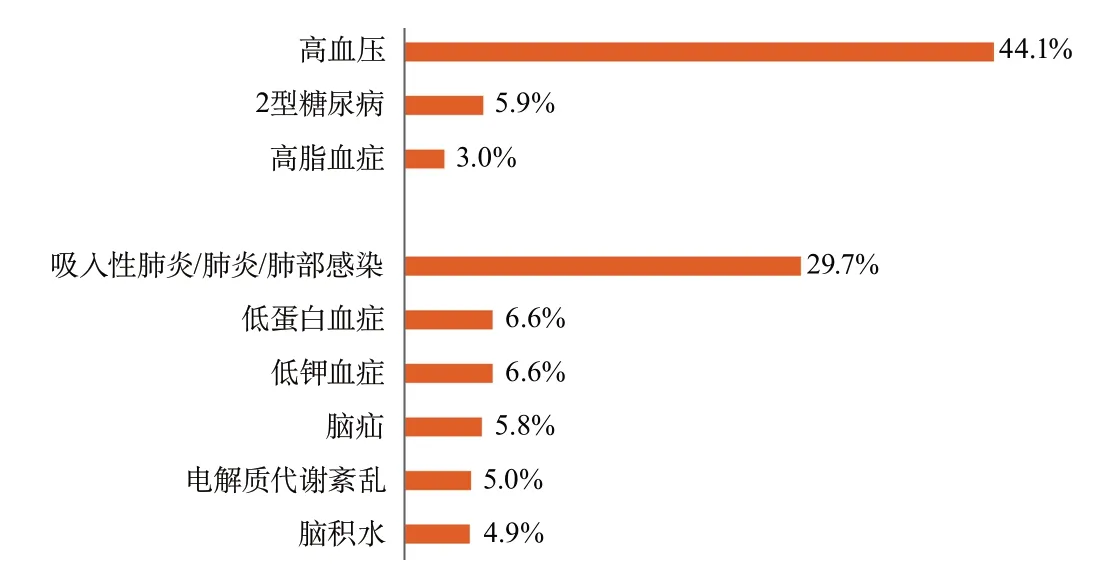
图18 2019年医院质量监测系统中三级公立医院蛛网膜下腔出血危险因素及并发症分布
二级公立医院/民营医院卒中患者的情况与上述结果相似。卒中最主要的危险因素也是高血压,47.3%(1 313 085例)的缺血性卒中患者、62.6%(210 780例)的脑出血患者和39.7%(15 900例)的蛛网膜下腔出血患者均患有高血压。卒中最主要并发症是肺炎/肺部感染,7.5%(208 296例)的缺血性卒中患者、26.6%(89 629例)的脑出血患者和18.3%(7322例)的蛛网膜下腔出血患者均并发肺炎。二级公立医院/民营医院卒中患者的危险因素及并发症情况见图19~图21。
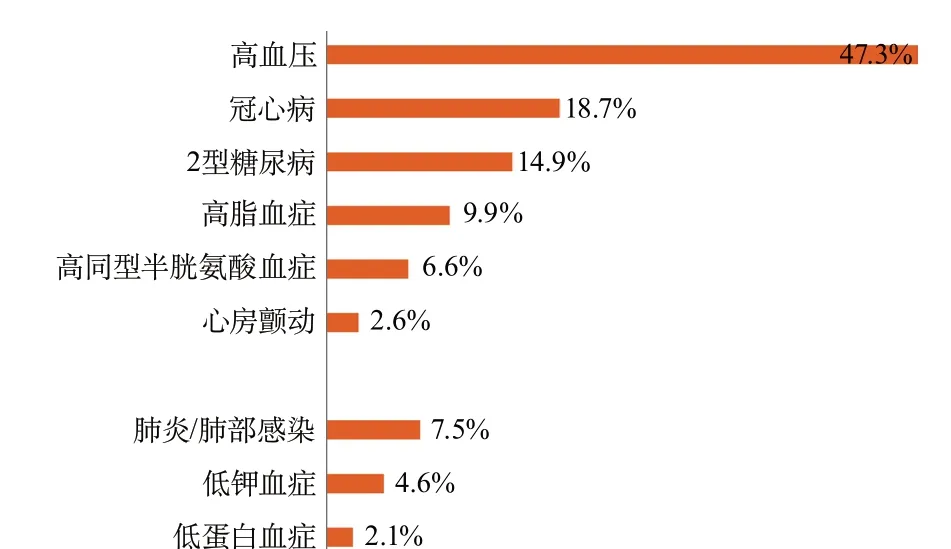
图19 2019年医院质量监测系统中二级公立医院/民营医院缺血性卒中危险因素及并发症分布
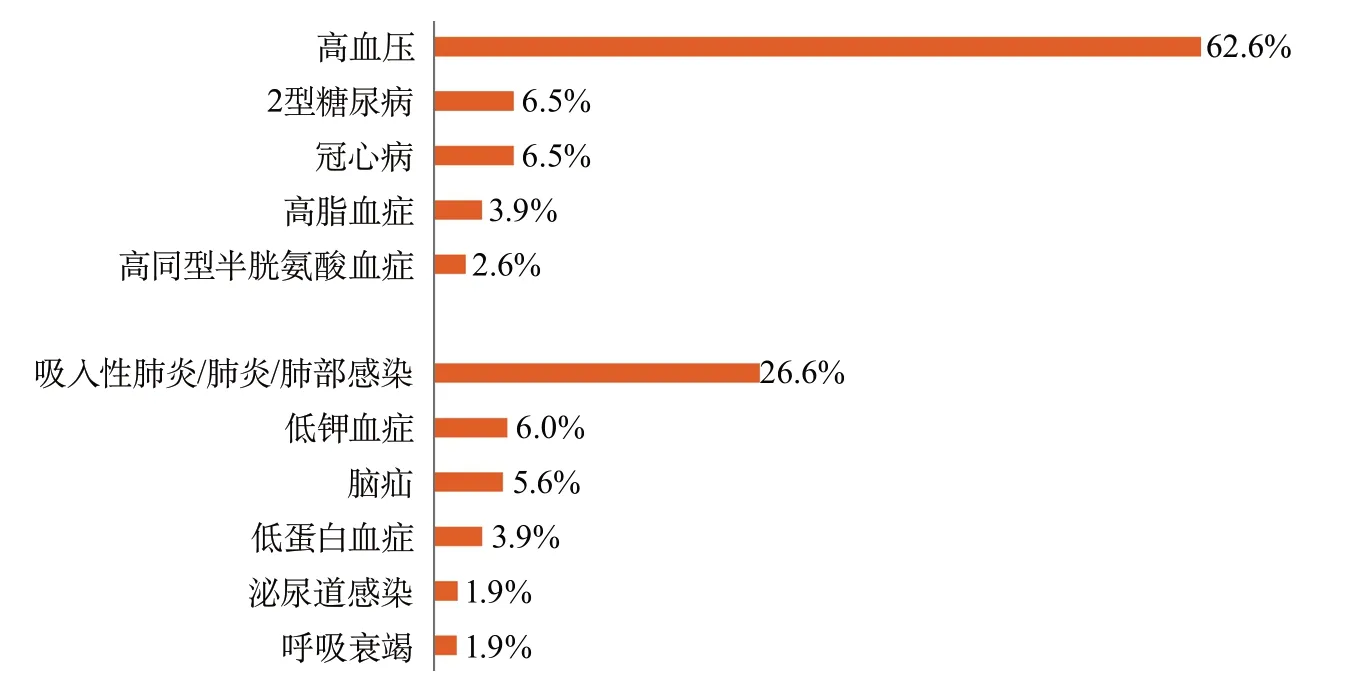
图20 2019年医院质量监测系统中二级公立医院/民营医院脑出血危险因素及并发症分布
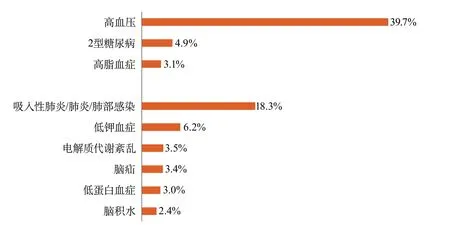
图21 2019年医院质量监测系统中二级公立医院/民营医院蛛网膜下腔出血危险因素及并发症分布
(未完待续)

