超声IOTA 简单法鉴别诊断卵巢肿瘤良恶性的临床研究
杨伯文,姜美娇,陈 慧
(上海交通大学医学院附属瑞金医院妇产科,上海 200025)
卵巢癌是女性生殖系统三大恶性肿瘤之一。卵巢恶性肿瘤患者早期无特异性临床表现,晚期治疗效果欠佳且预后差,是妇科死亡率最高的恶性肿瘤[1]。术前准确判断卵巢肿瘤的良恶性及恶性肿瘤分期对优化患者管理至关重要[2]。超声是目前诊断卵巢肿瘤的首选影像学检查,然而超声检查效能高度依赖于操作者,其结果易受操作者经验和主观评价的影响。近年来,各种基于超声的卵巢恶性风险预测模型被开发出来[3-6]。与主观评价相比,这些模型简单、客观,可以帮助经验不足的年轻超声科医师提高对卵巢肿瘤诊断的准确率。
2008 年,国际卵巢肿瘤分析组织(International Ovarian Tumour Analysis,IOTA)提出的简单法(simple rules,SR)是目前应用最广泛的卵巢肿瘤定性诊断方法[5]。简单法基于5 种良性和5 种恶性超声特征,对卵巢肿瘤进行术前定性诊断。该方法效率高、易于使用,因此2011 年其被纳入皇家妇产科学院[7],2016 年被纳入美国妇产科学院[8],在2017 年,第一个评估卵巢肿瘤的国际共识将简单法作为主要的诊断方法[9]。但当前SR 在中国人群中的应用研究较少[4]。既往研究显示,SR 诊断卵巢恶性肿瘤的灵敏度为86.9%,特异度为89.9%,但未对其误诊情况进行总结。本研究拟在单中心中国人群样本中,验证SR 鉴别良恶性卵巢肿瘤的价值,并对其误诊情况进行分析。
资料与方法
一、资料
收集2017 年5 月至2017 年12 月间到上海交通大学医学院附属瑞金医院妇产科就诊的卵巢肿块(包括卵巢冠、输卵管)患者315 例。纳入者符合以下所有标准。①超声检查发现卵巢肿块(排除生理性囊肿);②患者接受手术治疗;③超声检查与手术间隔<120 d;④既往无卵巢癌病史。排除者为存在以下任意情况。①妊娠;②未行手术治疗;③临床资料不完整;④病理为阔韧带肌瘤或非妇科肿瘤;⑤病理结果不明确。根据纳入及排除标准,最终有278 例患者被纳入本研究(见图1),年龄为14~84 岁,平均年龄为(45.12±14.84)岁,均于术前行超声检查,并收集完整的临床资料。
二、方法
1.仪器:采用美国GE 公司E10 和飞利浦公司IU22 彩色多普勒超声诊断仪,经腔内超声检查的探头频率分别为5.0~9.0 MHz 和4.0~8.0 MHz,经腹部探头频率为1.0~5.0 MHz。所有患者均于术前行腔内超声检查,当肿块过大,腔内超声不能显示全貌时,采用联合经腹部超声检查。
2.超声检查:由2 名10 年以上经验的妇产科超声专家术前根据IOTA 超声诊断共识的标准化术语,定义和测量、采集附件肿块的超声特征和数据[10],就以下参数进行评估。①肿块最大径;②肿块实性部分最大径;③附壁乳头状突起的数量;④彩色多普勒血流分级(未见血流为1 级,少许血流为2 级,中等血流为3 级,丰富血流为4 级);⑤肿块类型(单房囊性,单房囊实性,多房囊性,多房囊实性,实性);⑥声影;⑦腹水。对于多发卵巢肿块的患者,本研究选择其最大或最复杂者进行评估[10-11]。
3.SR 判断:SR[5]的5 个恶性肿瘤(malignant,M)超声特征包括以下5 个。①不规则实性肿块(M1);②腹水(M2);③附壁内乳头状突起≥4 枚(M3);④不规则的多房囊实性肿块,最大径≥100 mm(M4);⑤丰富血流信号(4 级)(M5)。5 个良性肿瘤(benign,B)超声特征包括以下5 个。①单房囊肿(B1);②肿块含实性成分,实性成分最大径<7 mm(B2);③声影(B3);④平滑的多房囊肿,最大径<100 mm(B4);⑤无血流信号(B5)(见图2)。肿块有1 个或多个恶性特征且没有良性特征者评估为恶性;反之,肿块如果有至少1 个良性特征且没有恶性特征者评估为良性;良恶性肿瘤特征都存在或都不存在(无法分类的情况),肿块评估为结果不确定。
4.病理诊断:所有患者均于我院妇产科行手术治疗,获得组织病理学结果(金标准)。卵巢肿瘤的分类和卵巢癌的分期标准分别采用世界卫生组织卵巢肿瘤分类标准[12]和国际妇产科联盟病理分期标准[13]。最终诊断分为良性和恶性卵巢肿瘤2 类,交界性肿瘤被归类为恶性肿瘤进行后续分析。
三、统计学分析
采用SPSS 22.0 及MedCalc 15.2 统计软件进行数据分析,连续变量比较采用单因素方差分析,分类变量采用χ2检验、Fisher 确切概率法,有序变量采用非参数秩和检验。SR 与病理结果对比时,分2 种情况,一种将不确定病例归为恶性进行分析;另一种将不确定病例归为良性进行分析。分别计算以上2 种情况的诊断效能,包括灵敏度、特异度、阳性预测值、阴性预测值、阳性似然比、阴性似然比和诊断比值比。绘制受试者操作特征(receiver operating characteristic,ROC)曲线,并计算曲线下面积(area under the curve,AUC)。所有统计计算使用95%置信区间(confidence interval,CI)。P<0.05为差异有统计学意义。
结 果
一、超声SR 诊断结果与病理检查结果比较
在278 例患者中,73.0%(203/278)的病理检查结果为良性;27.0%(75/278) 为恶性,包括交界性6.5%(18/278)(见表1)。良性肿瘤以子宫内膜囊肿(22.2%,45/203)和浆液性囊腺瘤(20.2%,41/203)多见;原发恶性肿瘤以浆液性腺癌(55.1%,27/49)和透明细胞癌(14.3%,7/49)多见。
SR 可对86.7%(241/278) 的卵巢肿瘤给出分类,其中良性肿瘤能正确分类的有86.2%(175/203),恶性肿瘤能正确分类的有68.0%(51/75)。37 例SR 判定为不确定的病例中,病理检查诊断为恶性者有16 例(43.2%),良性者为21 例(56.8%)。
二、卵巢良、恶肿瘤患者的临床及超声特征比较
卵巢良、恶性肿瘤患者的临床和超声特征见表2。恶性肿瘤患者的年龄、绝经人数和CA125 水平显著高于良性肿瘤(均P<0.001)。恶性肿瘤的最大径、实性成分存在及最大径、乳头状突起个数、腹水发生率及血流信号均明显高于良性肿瘤(均P<0.001)。
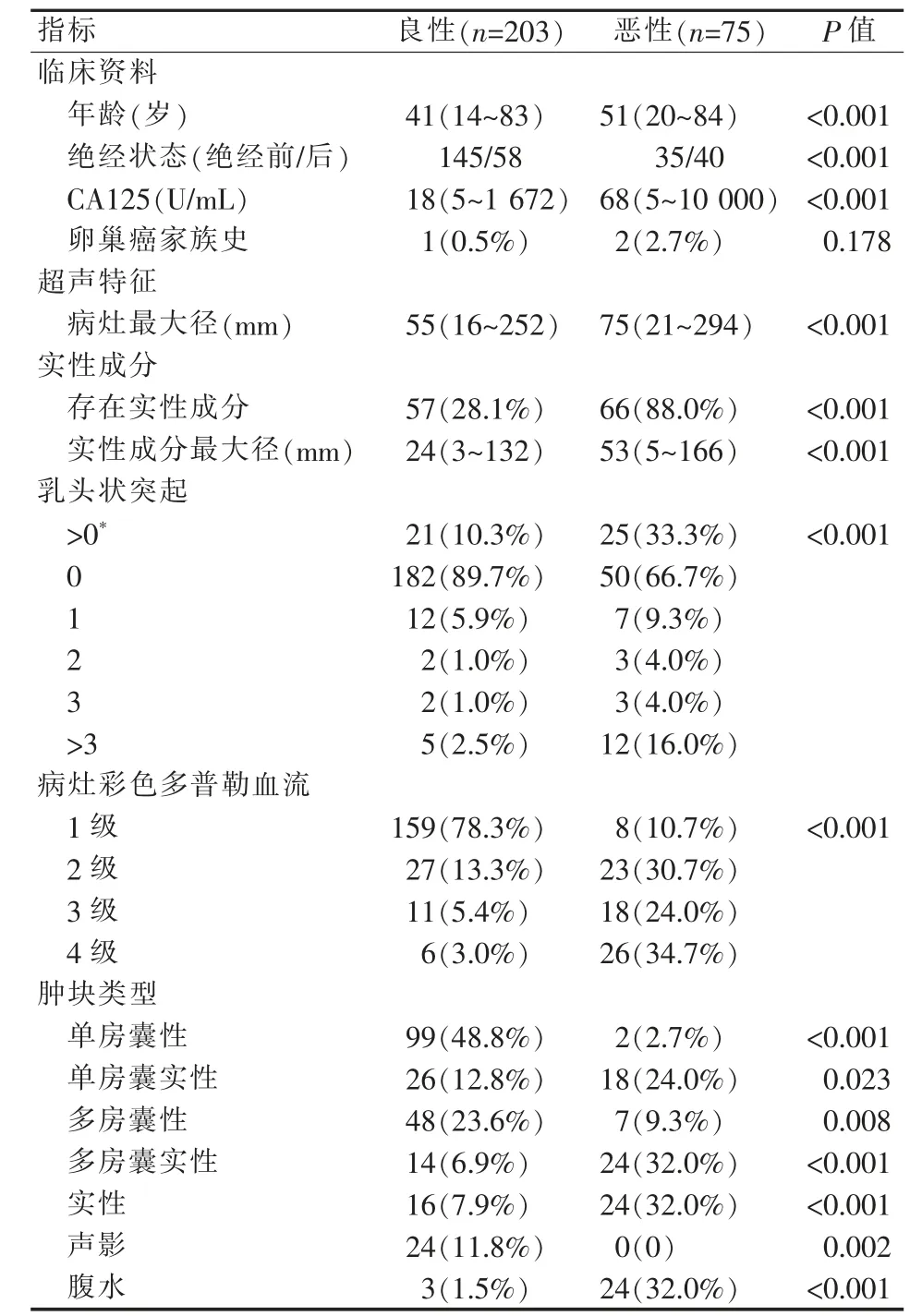
表2 卵巢良、恶性肿瘤患者临床和超声特征比较[中位数(四分位数范围),例(n)]
三、SR 超声特征预测卵巢肿瘤良恶性的诊断价值
在恶性超声特征中,M4 的预测价值最高(90.5%),其次依次为M2(88.9%)、M5(81.3%)、M1(74.2%)、M3(70.6%);在良性超声特征中,B3 预测价值最高(100.0%),其次依次为B1 (98.0%)、B5(95.2%)、B4(92.3%)、B2(80.0%)(见表3)。
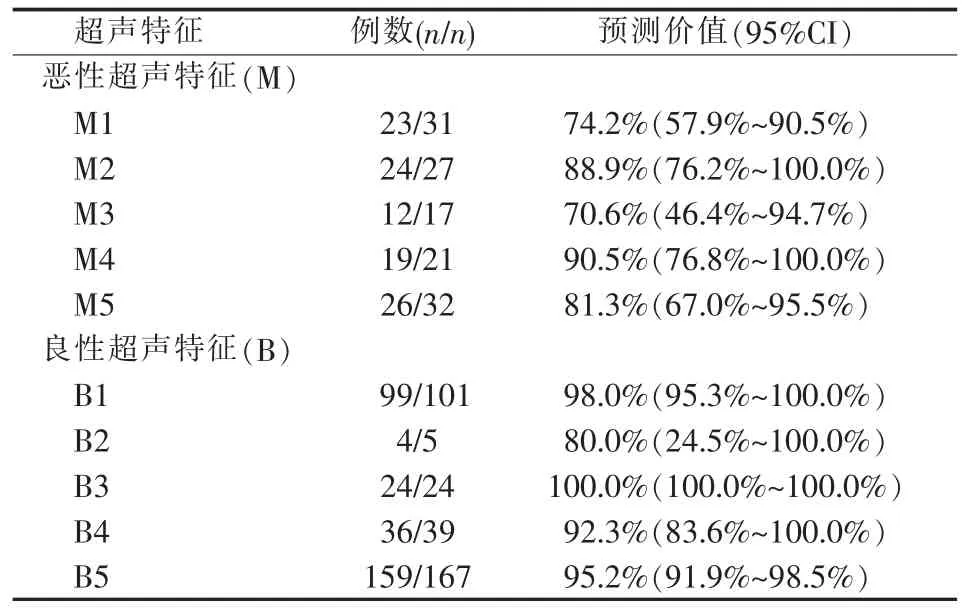
表3 SR 超声特征预测卵巢肿瘤良恶性的诊断价值
四、SR 鉴别卵巢肿瘤良恶性的诊断效能
全部278 例患者中,方法一为将SR 评估为不确定性病例归为恶性病例进行分析,AUC 为0.88(0.83~0.93);方法二为将SR 评估为不确定病例归为良性进行分析,AUC 为0.82 (0.76~0.89),2 种方法的诊断效间差异有统计学意义(P=0.04)。方法三为241 例患者,即除去不确定病例进行分析(见表4、图3)。
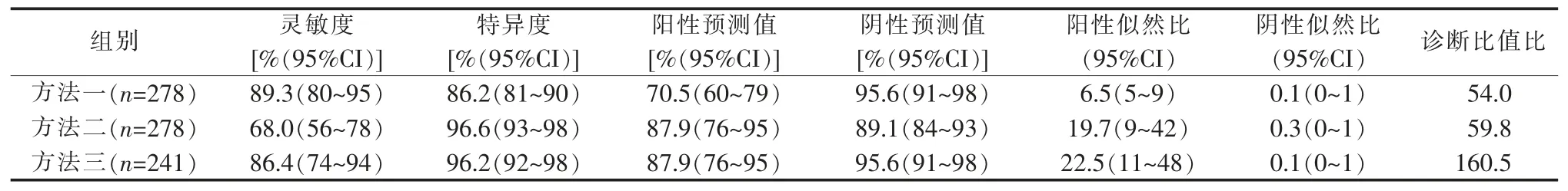
表4 SR 鉴别卵巢肿瘤良恶性的诊断效能
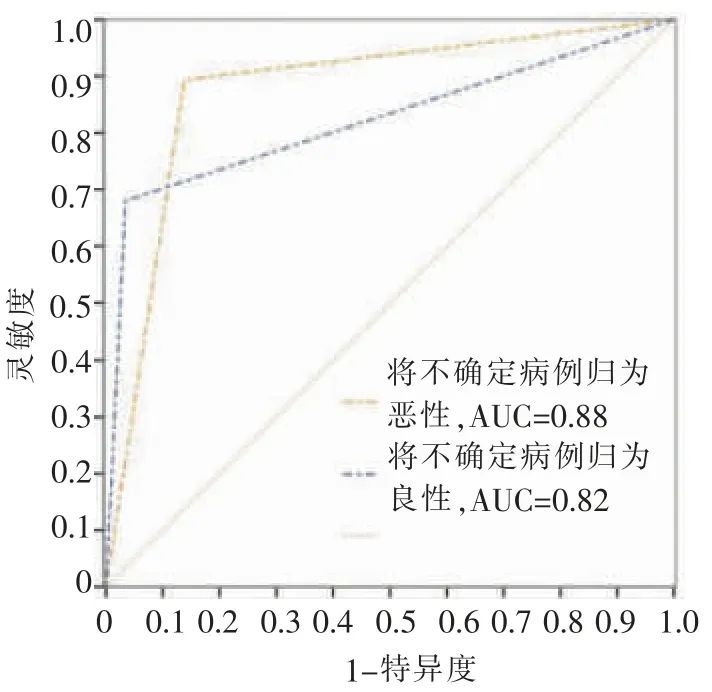
图3 SR 鉴别卵巢肿瘤良恶性ROC 曲线
五、漏诊及误诊分析
8 例恶性肿块病人,包括浆液性囊腺癌、子宫内膜样腺癌、性索-间质肿瘤和透明细胞癌,超声表现为单房或多房囊性肿块,内见回声点,部分合并乳头状突起最大径<1 cm 恶性肿块病人。7 例良性肿块被超声诊断为恶性,包括浆液性/黏液性囊腺瘤、纤维瘤和输卵管积水-炎症,超声表现为实性肿块或囊实性肿块,均有实性成分存在。
讨 论
在卵巢肿瘤的超声诊断中,关键在于准确评估其恶性风险,有助于优化患者管理[10,14]。良性肿瘤可以采取保守治疗或腹腔镜;怀疑恶性肿瘤时,需转诊至妇科肿瘤医师处进行适当的分期和减瘤手术。本研究采用IOTA 标准化超声检查,并应用SR 在术前对卵巢肿块进行恶性风险评估。
一、SR 诊断效能与卵巢病理类型有关
本研究结果显示,SR 可就86.7%的卵巢肿瘤良给出恶性诊断,符合相关的文献报道(76%~89%)[5,15-18]。研究发现,SR 对良性肿瘤中的内膜囊肿、畸胎瘤、输卵管系膜囊肿、卵巢冠囊肿和浆液性囊腺瘤的评估效果良好。在卵巢恶性肿瘤中,SR 对晚期(Ⅲ~Ⅳ期)原发恶性肿瘤和转移性卵巢癌的诊断价值较高,对少见卵巢肿瘤(如囊腺纤维瘤、纤维瘤、卵泡膜纤维瘤)、交界性肿瘤和Ⅰ期原发性恶性肿瘤的诊断效能较差,这与之前的研究相似[5]。
研究可见,适用SR 鉴别的大多数卵巢肿瘤具有典型的超声特征,例如良性肿瘤中内膜囊肿,典型的内膜囊肿常表现为卵巢内的囊性肿块,多呈弱回声,囊壁光滑或不光滑,囊壁或可见少许血流信号;典型的畸胎瘤多表现为卵巢内混合囊性肿块,可见脂液分层或高回声团块呈面团征,肿瘤内部无血流信号。恶性卵巢肿瘤的典型超声表现为形态不规则的实性肿块,血流信号丰富,常伴腹水[19-21]。
二、SR 诊断卵巢良性肿瘤特征分析
1.单房囊肿:既往研究已经证实,卵巢单房囊肿多为良性肿瘤[5,22-23]。本研究发现,在良性超声特征中B1(单房囊肿)的预测价值极高(98.0%,99/101),支持了单房囊肿恶性程度极低的观点。但当囊壁不规则、实性成分出现,血流信号增加时,则其恶性风险增加[24],如肿瘤中实性成分最大径、有无乳头状突起、肿块内部有无血流信号在良、恶性卵巢肿瘤之间的差异均有统计学意义(P<0.001)。
2.声影等指标:本研究发现B3(声影)在良性超声特征中具有最高的预测价值,24 例伴声影的卵巢肿块均为良性,预测价值达100.0%。在恶性超声特征中,M4(不规则多房囊实性肿块,最大径≥100 mm)和M2(腹水)的预测价值较高,分别为90.5%和88.9%。但Timmerman 等[22]研究发现,在良性超声特征中B3 的预测价值最低;而在恶性超声特征中M2 的预测价值最高,M4 的预测价值最低。考虑这些研究结果间的差异,可能与样本量及样本分布有关。
三、漏诊及误诊分析
本研究显示,当适用SR 诊断时(除外不确定性病例),其对于卵巢肿块良恶性判断的准确率为93.8%(226/241),有8 例恶性肿块被超声检查诊断为良性,包括浆液性囊腺癌、子宫内膜样腺癌、性索-间质肿瘤和透明细胞癌。这8 个病例的超声图像均表现为单房或多房囊性肿块,内见回声点,部分合并乳头状突起<1 cm。回顾总结这些病例的超声图像后发现,当囊性肿块内壁不光滑,附壁见乳头状突起,或囊性肿块大于10 cm 时,需考虑肿块有恶性的可能性,可结合实验室检查,如CA125 检测。另7 例良性肿块被超声检查误诊为恶性,包括浆液性/黏液性囊腺瘤、纤维瘤和输卵管积水-炎症。这7 例病例的超声图像均表现为实性肿块或囊实性肿块,且均有实性成分存在。回顾总结这7 例患者的超声图像后发现,浆液性/黏液性囊腺瘤、纤维瘤的实性部分血供较少,甚至没有探及血流信号,而恶性肿瘤通常血供丰富,可加以鉴别;而输卵管积水-炎症的实性成分血供丰富,需结合患者的症状体征及实验室检查以鉴别。对37 例SR 诊断不确定的卵巢肿块,需采用其他策略进行良恶性鉴别。本研究发现,将不确定性肿块归类为恶性进行分析时,SR 的诊断效能较好(P=0.04),可减少漏诊卵巢癌的可能,但同时也可能会出现过度治疗的问题。因此,尽管SR 为卵巢肿块的评估提供了易于使用的恶性风险预测模型,但仍需在今后的研究中探索更好的方法对SR 无法判断的卵巢肿块进行恶性风险评估,以利于患者的有效管理,改善其预后。

