不同剂量孕激素治疗无排卵型月经失调的临床疗效分析
蒲鸿鸥,魏秀清
(成都市妇女儿童中心医院妇科,四川 成都 610074)
无排卵型月经失调是女性常见疾病,因机体激素分泌紊乱所致,对女性生殖系统造成明显影响。该病的发病机制复杂,与下丘脑-垂体-卵巢轴反馈功能调节异常、靶器官效应异常、内分泌异常、代谢性疾病、年龄、生殖系统疾病、卵巢功能异常及环境、生活习惯等均存在密切关联。机体卵泡不能成熟排卵,故不能产生正常孕激素水平,雌激素分泌异常,刺激子宫内膜生长,最终引发月经失调[1]。女性正常的生理周期需要雌孕激素的共同维持,如子宫内膜长期受单一雌激素刺激,无孕激素拮抗和撤退,可导致子宫内膜无法剥脱而造成闭经、不孕、子宫内膜异常增生,雌激素波动引起突破性出血引发子宫大量出血、不规则阴道流血、经期延长、贫血等,造成月经失调[2-3]。临床研究显示,黄体酮是由卵巢黄体释放的天然孕激素,能够将子宫内膜增生期细胞转化为分泌期细胞,促进子宫内膜正常剥脱,达到保护子宫内膜的作用[4]。因此,临床治疗主要通过补充外源性孕激素来治疗。黄体酮胶囊口服后可补充机体孕激素水平,对于孕激素缺乏的月经失调等妇科疾病有良好的治疗效果,但临床对黄体酮胶囊的使用剂量与临床疗效之间的关系仍存在争议[5]。本研究进一步分析不同剂量孕激素治疗无排卵型月经失调的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月至2021年10月成都市妇女儿童中心医院收治的117例无排卵型月经失调患者为研究对象进行回顾性分析,根据不同剂量孕激素治疗方案分为A组、B组和C组,每组39例。A组患者年龄19~42岁,平均年龄(30.20±6.51)岁;病程40 d~24个月,平均病程(12.73±4.12)个月;未婚18例,已婚21例。B组患者年龄20~41岁,平均年龄(30.63±6.22)岁;病程40 d~26个月,平均病程(13.17±4.41)个月;未婚17例,已婚22例。C组患者年龄18~41岁,平均年龄(29.91±6.44)岁;病程40 d~25个月,平均病程(12.95±4.52)个月;未婚16例,已婚23例。3组患者年龄、病程、婚姻情况等一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。本研究经成都市妇女儿童中心医院伦理委员会批准。纳入标准:①所有患者均符合《妇产科内分泌治疗学》[6]中无排卵型月经失调诊断标准;②B超显示子宫内膜厚度>0.5 cm,血清孕酮(P)检查显示<2.5 ng/mL,停经时间≥40 d;③意识清晰,沟通交流顺畅,能清楚描述自身病情,主动配合治疗,且生命体征平稳。排除标准:①妊娠、高泌乳血症或其他疾病所致月经失调;②先天性子宫发育不全、子宫及附件器质性病变;③精神疾病或认知功能障碍;④对本研究药物过敏等。
1.2 治疗方法 3组患者均口服黄体酮胶囊(浙江医药股份有限公司,国药准字H20040982,规格:100 mg/片)进行治疗。A组患者剂量:100 mg/次,1次/d,夜晚睡前服用。B组患者剂量:100 mg/次,2次/d,早晚服用。C组患者剂量:100 mg/次,3次/d。3组患者均连续治疗12 d后评价临床疗效。
1.3 观察指标 ①比较3组患者临床疗效。显效:阴道出血量、月经周期以及经期均恢复正常,B超检查显示子宫内膜厚度正常;有效:阴道出血量基本减少,但仍高于正常范围,月经周期及经期有所恢复,B超检查显示子宫内膜厚度变薄,但未恢复正常;无效:阴道出血量仍较多,月经周期及经期仍失调,B超检查子宫内膜厚度未变薄[7]。总有效率=(显效+有效)例数/总例数×100%。②比较3组患者治疗指标。记录阴道出血量、持续出血时间、治疗时间;采用称重法测定阴道出血量,阴道出血量=测血巾测量总重/1.05;评估阴道流血量评分,根据Higham提出的月经失血图(PBAC)进行评估,按染血面积评估,轻度1分,中度5分,重度20分。按血块大小评估,<1元硬币为1分,≥1元硬币为5分。总分>100分为阴道流血量过多,总分<25分为阴道流血量少[8]。③比较3组患者治疗前后子宫内膜厚度。治疗前后检测B超,于月经结束后第3天进行检查,有性生活史者行阴道B超,无性生活史者行腹部B超,测定子宫内膜厚度。④比较3组患者不良反应发生情况。包括头晕、恶心、呕吐、腹痛、乳房胀痛等。
1.4 统计学分析 采用SPSS 22.0软件进行数据处理,计数资料以[例(%)]表示,多组间比较采用Bonferroniχ2检验;计量资料以(x)表示,多组间比较采用方差分析,两两比较采用LSD-t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者临床疗效比较 3组患者治疗有效率比较,差异无统计学意义(P>0.05),见表1。

表1 3组患者临床疗效比较[例(%)]
2.2 3组患者治疗指标比较 3组患者阴道出血量、阴道流血量评分、持续出血时间、治疗时间比较,差异无统计学意义(P>0.05),见表2。
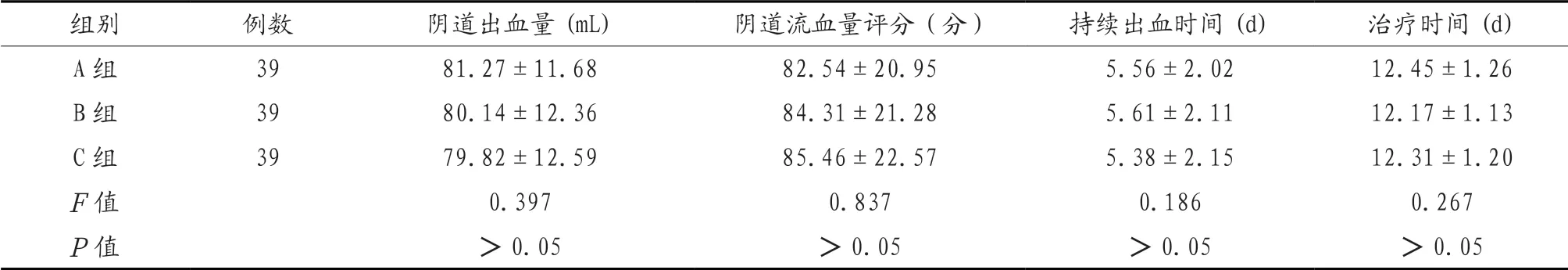
表2 3组患者治疗指标比较(x)
2.3 3组患者治疗前后子宫内膜厚度比较 3组患者治疗后子宫内膜厚度均低于治疗前,差异有统计学意义(P<0.05);3组患者治疗后子宫内膜厚度比较,差异无统计学意义(P>0.05),见表3。
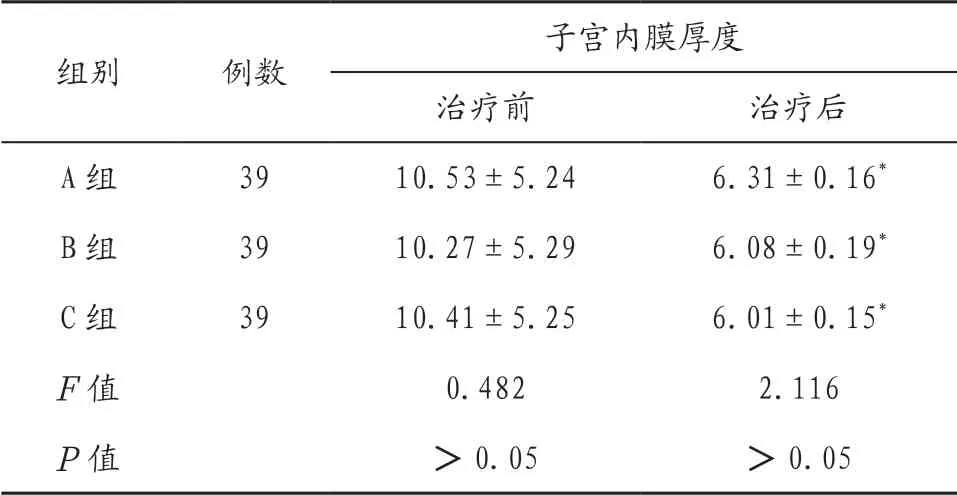
表3 3组患者治疗前后子宫内膜厚度比较(mm,x)
2.4 3组患者不良反应发生情况比较 C组患者头晕、恶心、呕吐、腹痛、乳房胀痛等不良反应发生率明显高于A组、B组,差异有统计学意义(P<0.05),见表4。
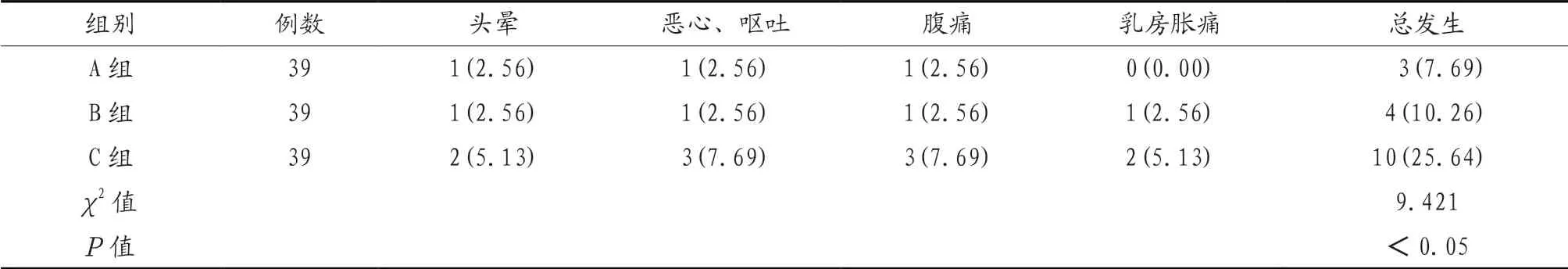
表4 3组患者不良反应发生情况比较[例(%)]
3 讨论
无排卵型月经失调在女性各个年段均可发病,以育龄期女性较为多见,常表现为阴道出血量多、月经周期不规律等,容易继发不孕、贫血等,严重影响女性健康。该病发病与机体内分泌紊乱密切相关,随着女性生活及工作压力增大,熬夜、失眠、肥胖、饮食不规律、精神或情绪异常等因素均可对卵巢轴调节功能造成损伤,导致激素分泌紊乱,卵泡发育异常,排卵障碍,孕激素不能正常产生,而子宫内膜在单一雌激素的刺激下,可发生异常增生及异常突破性出血,导致月经量多、月经不调等症状[9]。
近年来,无排卵型月经失调发病呈年轻化趋势,越来越多的未婚年轻女性患病,严重影响女性生殖系统健康,也给患者造成较大的心理压力,若未得到及时有效的治疗,还可并发闭经、不孕、宫内膜病变等病症,进一步增加治疗难度[10]。无排卵型月经失调患者体内缺乏周期性孕激素作用,因此,临床治疗多从外源性补充孕激素入手,以期纠正孕激素水平。
临床研究显示,黄体酮是卵巢黄体分泌的一种天然孕激素,有助于维持机体内分泌平衡,可促进增生期子宫内膜细胞转化为分泌期子宫内膜细胞,可抑制子宫内膜过度增生,周期性黄体酮撤退时,宫内膜周期性剥脱,达到保护子宫内膜、纠正异常出血的作用[11]。本研究使用的黄体酮胶囊,属于天然孕酮类药物,是临床治疗无排卵型月经失调的常用药物,能够起到与天然黄体相似的作用,可提高机体孕激素水平,抑制子宫内膜过度增生及异常剥脱,减少阴道出血量,促进生殖内分泌轴的调节及月经周期的恢复。但临床对黄体酮药物剂量的选择仍存在争议,也是临床研究的热点[12]。本研究结果显示,3组患者治疗有效率、阴道出血量、阴道流血量评分、持续出血时间、治疗时间比较,差异无统计学意义,提示低、中、高剂量的黄体酮胶囊均可获得较好的疗效,且均能明显改善临床症状,减少阴道出血量,缩短阴道出血时间及治疗时间。
进一步对比显示,3组患者治疗后子宫内膜厚度均低于治疗前,但3组患者治疗后子宫内膜厚度比较,差异无统计学意义;C组患者头晕、恶心、呕吐、腹痛、乳房胀痛等不良反应发生率明显高于A组、B组。低剂量黄体酮可在月经中期增强雌激素对垂体LH排卵峰的正反馈作用,而高剂量黄体酮负反馈作用于下丘脑反馈机制,抑制垂体促性腺激素的分泌,且对排卵有一定抑制作用,导致对无排卵的纠正效果不及低剂量黄体酮[13]。
临床应做好黄体期监测,若黄体期<10 d,则提示黄体功能不全,临床在给药时间上应保持在10 d或以上,只有达到足够的黄体酮用药时间后,才能维持黄体功能稳定,但黄体酮在达到一定剂量后,即使再增加剂量也不会提升疗效[14]。在药物治疗的同时还应做好健康指导,也有助于恢复月经周期,纠正月经失调。
综上所述,低、中、高剂量孕激素治疗无排卵型月经失调均可获得较好的临床疗效,但小剂量黄体酮的安全性更好,能够避免高剂量黄体酮对排卵的抑制作用可优先应用。

