无创DNA产前检测对胎儿染色体非整倍体疾病筛查的临床意义*
卢虞夫, 赵靖, 雷榆, 韦思佳, 张競之, 王正蓉*, 潘卫*
(1.贵州医科大学附属医院 产前诊断中心, 贵州 贵阳 550004; 2.贵州医科大学 医学检验学院, 贵州 贵阳 550004; 3.贵州医科大学 公共卫生学院, 贵州 贵阳 550004)
近年来,随着二胎政策开放、高龄产妇的增加,出生缺陷的发生率有上升的趋势,因此产前筛查和诊断对于降低出生缺陷的发生至关重要[1]。无创产前检测(non-invasive prenatal test,NIPT) 技术是从母体血浆中获取游离的胎儿DNA,通过高通量测序技术与生物信息学分析,预测胎儿患染色体疾病的风险[2]。NIPT对筛查胎儿常见非整倍体异常具有特异性高、假阳性率低等优点,随着技术的发展,对于性染色体及其他常染色体非整倍体筛查能力获得逐步拓展[3-4];相比介入性产前诊断检测,NIPT可有效避免对孕妇带来的风险与伤害,作为可靠的产前筛查技术被广泛运用于临床[5]。NIPT对21/18/13-三体高风险的符合率较高[6],但对于性染色体以及其他非整倍体异常高风险检测的准确性仍不足,还需进一步积累临床数据及应用经验;因此,本研究分析贵州省14 872例单胎孕妇基本资料及NIPT检测结果,对高风险孕妇行有创产前诊断验证NIPT检出符合率,随访其妊娠结局,评估NIPT的临床应用价值,现将结果汇报如下。
1 对象与方法
1.1 研究对象
选取2019年1月—2019年12月于贵州省产前诊断中心自主选择行NIPT的单胎孕妇,排除1年内接受过异体输血、移植手术、异体细胞治疗等,共纳入单胎孕妇14 872例,孕周12 ~26周,孕龄15~51岁,年龄<25岁2 193例(14.75%)、25~29岁4 642例(31.20%)、30~34岁4 588例(30.85%)、35岁及35岁以上3 899例(23.2%);孕妇均提供遗传咨询并签署知情同意书,告知受检者NIPT检测范围、适应症、局限性和可能存在的风险。
1.2 研究方法
1.2.1一般资料收集 收集所有孕妇的一般资料,包括姓名、年龄、孕周、民族、孕产史等,录入收集资料建立个人电子档案,用于后续分析。
1.2.2NIPT检测 采集孕妇静脉血8 mL于乙二胺四乙酸(ethylenediaminetetraacetic acid,EDTA)抗凝管(石家庄康卫士医疗器械有限公司)中,血浆分离后提取样品中胎儿游离DNA(cell-free fetal DNA,cff DNA),文库制备并质控;采用无创DNA高通量测序技术进行测序,通过生物信息学分析将检测所得序列于人类基因组参考序列图谱进行比对,检测21/18/13-三体综合征、性染色体及其他染色体非整倍体,计算出每条染色体所占比例及测序读长,通过Z检验算出各染色体Z值,正常范围为-3~3之间,若Z值>3提示为三体高风险、若Z值<-3则为单体高风险[7]。
1.2.3羊膜腔穿刺术 NIPT提示高风险且愿意选择行介入性产前诊断检测的孕妇,排空膀胱,取仰卧位,常规消毒铺巾;由具有产前诊断资质的医师根据超声定位和监测下,进行羊膜腔穿刺抽取羊水;每例高风险孕妇抽取羊水3管(10 mL/管)注入无菌试管,羊水2管送检细胞遗传室用于染色体核型分析,羊水1管送检分子遗传室用于基因组拷贝数变异测序(copy number variation sequencing,CNV-seq)。
1.2.4染色体核型分析 取1.2.3项下的羊水标本由2名实验人员进行两线细胞接种,全程无菌操作,接种羊水10 mL/线;分别置于5%CO2的37 ℃独立温箱开放式培养5~6 d 换液、继续培养24~48 h,于倒置显微镜下观察细胞状态;细胞状态良好、密度适中时,加秋水仙素处理3 h,细胞学处理;羊水染色体核型分析,两线每线计数至少15个细胞,分析3个核型分辨率在320水平条带以上。
1.2.5CNV-seq检测 取1.2.3项下的羊水标本,提取DNA构建测序文库并做质控。将样本中提取到的DNA使用NextSeq CN500基因测序仪进行全基因组水平的检测,采用生物信息学分析比对测序结果与参考基因碱基序列;将CNV-seq检测到的基因组拷贝数变异片段参照基因组CNVs数据库Database of Genomic Variants(DGV)、疾病相关的CNV数据库(database of genomic variation and phenotype in humans using ensembl resources,DECIPHER)、人类在线孟德尔遗传数据库(online mendelian inheritance in man,OMIM)、基因组浏览器(university of california santa cruz,UCSC)等评估是否致病,并根据美国医学遗传学会指南(american college of medical genetics and genomics,ACMG)对检出的拷贝数变异(copy numbervariations,CNVs)进行分类,分为致病、可能致病、可能良性、良性以及意义不明(variants of uncertain significance,VOUS)5大类。
1.2.6随访资料的收集 所有孕妇生产3~6月后均电话随访妊娠结局,包括妊娠选择、妊娠结局、新生儿健康情况等并记录。
1.3 统计学分析
采用SPSS 19.0软件对孕妇资料及NIPT结果数据进行统计分析,使用频数、率、构成比等进行统计描述,采用R×C列联表资料的χ2检验进行多个独立样本率或构成比的比较;P<0.05为差异有统计学意义。
2 结果
2.1 染色体非整倍体高风险的检出
14 872例单胎孕妇中经NIPT检测出染色体非整倍体高风险者267 例,总检出率为1.79%。经率的线性趋势卡方χ2检验结果显示,染色体非整倍体高风险检出率有随单胎孕妇年龄增加而增加的趋势(P<0.001)。见表1。
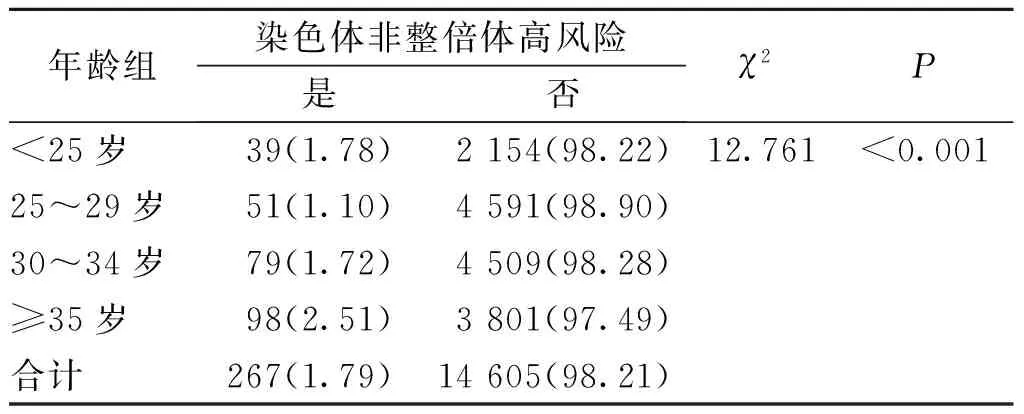
表1 各年龄组孕妇染色体非整倍体高风险的检出[n(%)]Tab.1 Detection of high-risk of chromosomal aneuploidy among pregnant women of various age groups[n(%)]
2.2 染色体非整倍体高风险的类型
各年龄组孕妇NIPT检出染色体非整倍体高风险类型构成检测结果显示,不同年龄组检出类型构成差异均有统计学意义(P<0.05)。见表2。
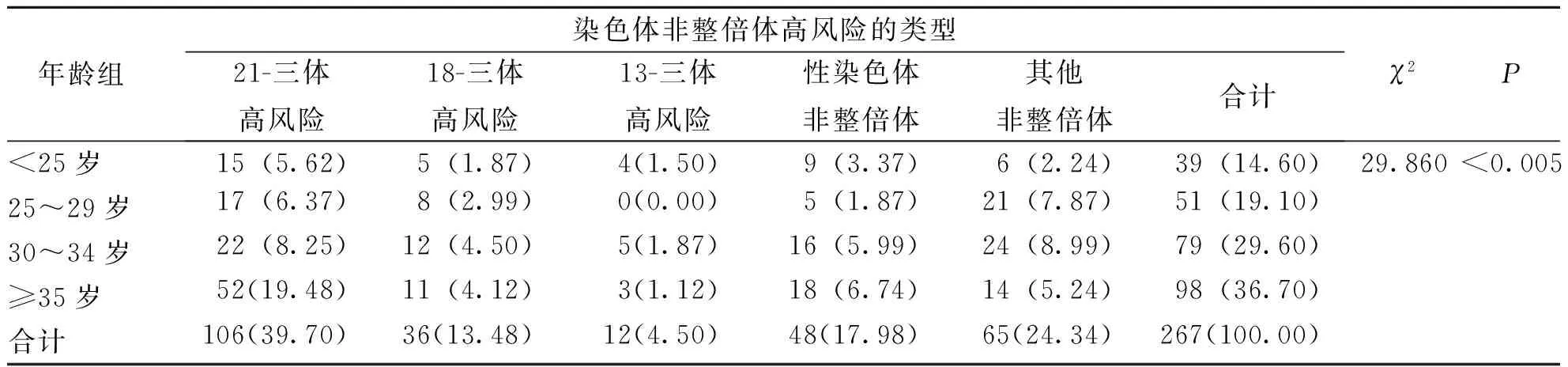
表2 各年龄组孕妇NIPT检出染色体非整倍体高风险类型的构成[n(%)]Tab.2 The composition of the types of high-risk results indicated by NIPT detection among pregnant women of various age groups[n(%)]
2.3 染色体非整倍体高风险孕妇的介入性产前诊断
NIPT结果提示21-三体高风险有42例,行染色体核型分析确诊36例,符合率85.71%(36/42),羊水染色体核型均为47,XN,+21,其中1例核型46,XN,inv(9)(p12q13),正常核型5例;提示18-三体高风险13例,染色体核型分析8例符合,符合率61.53%(8 /13),核型均为47,XN,+18,正常核型5例;提示13-三体高风险2例,染色体核型分析均为正常核型,符合率为0%;提示性染色体异常31例,染色体核型分析确诊15例,符合率48.39%(15/31),其中核型47,XXY有6例,核型47,XYY有3例,核型47,XXX有3例,核型45,X有2例,核型为嵌合体45,X[30]/47,XXX[30]有1例,1例病例核型为46,XN,21pss,其余为正常核型有15例;提示其他常染色体异常17例,染色体核型分析确诊异常3例,符合率17.56%(3/17),核型46,XN,del(10)(q26)有1例,核型46,XN,9qh+,del(18)(p11.32)有1例,核型46,XN,dup(9)(q31q33)有1例,其余14例为正常核型。此外,羊水细胞CNV-seq结果显示,检出致病或可能致病变异64例,未发现100 kb以上的微缺失/微重复变异34例,VOUS 7例。见表3。
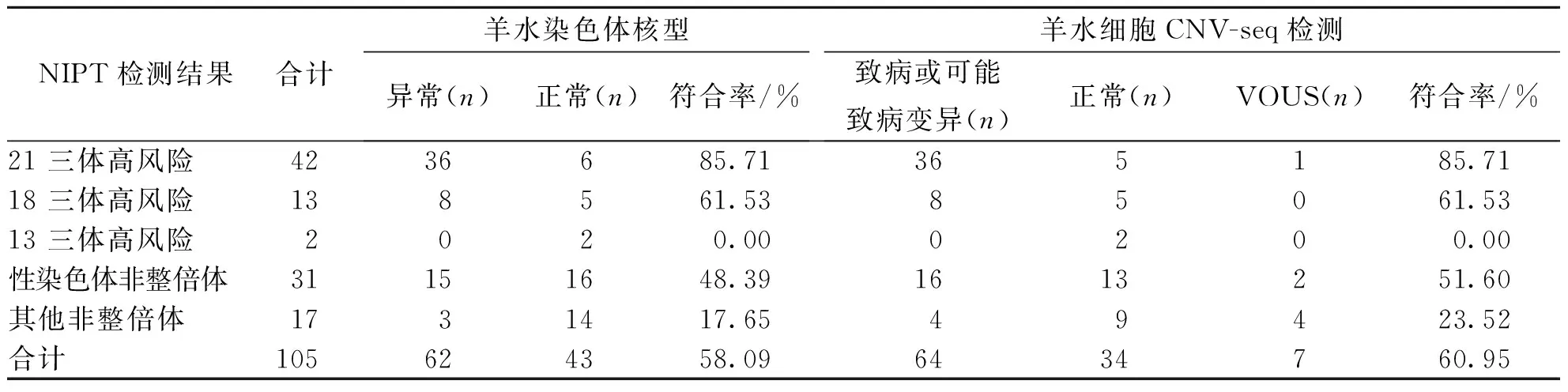
表3 染色体非整倍体高风险孕妇的介入性产前诊断结果Tab.3 Interventional prenatal diagnosis results of high-risk pregnant women with chromosomal aneuploidy
2.4 其他非整倍体高风险孕妇的介入性产前诊断
其他非整倍体高风险孕妇有17例,其中检出CNV<5 Mb样本11例以及CNV>5 Mb样本6例;进一步介入性诊断,对比分析羊水染色体核型结果和羊水细胞CNV-seq结果,NIPT检出CNV结果的17例病例中羊水细胞CNV-seq检测检出CNV 8例,其中致病或可致病变异4例、VOUS 4例,未发现100 kb以上的微缺失/微重复变异9例(表4)。
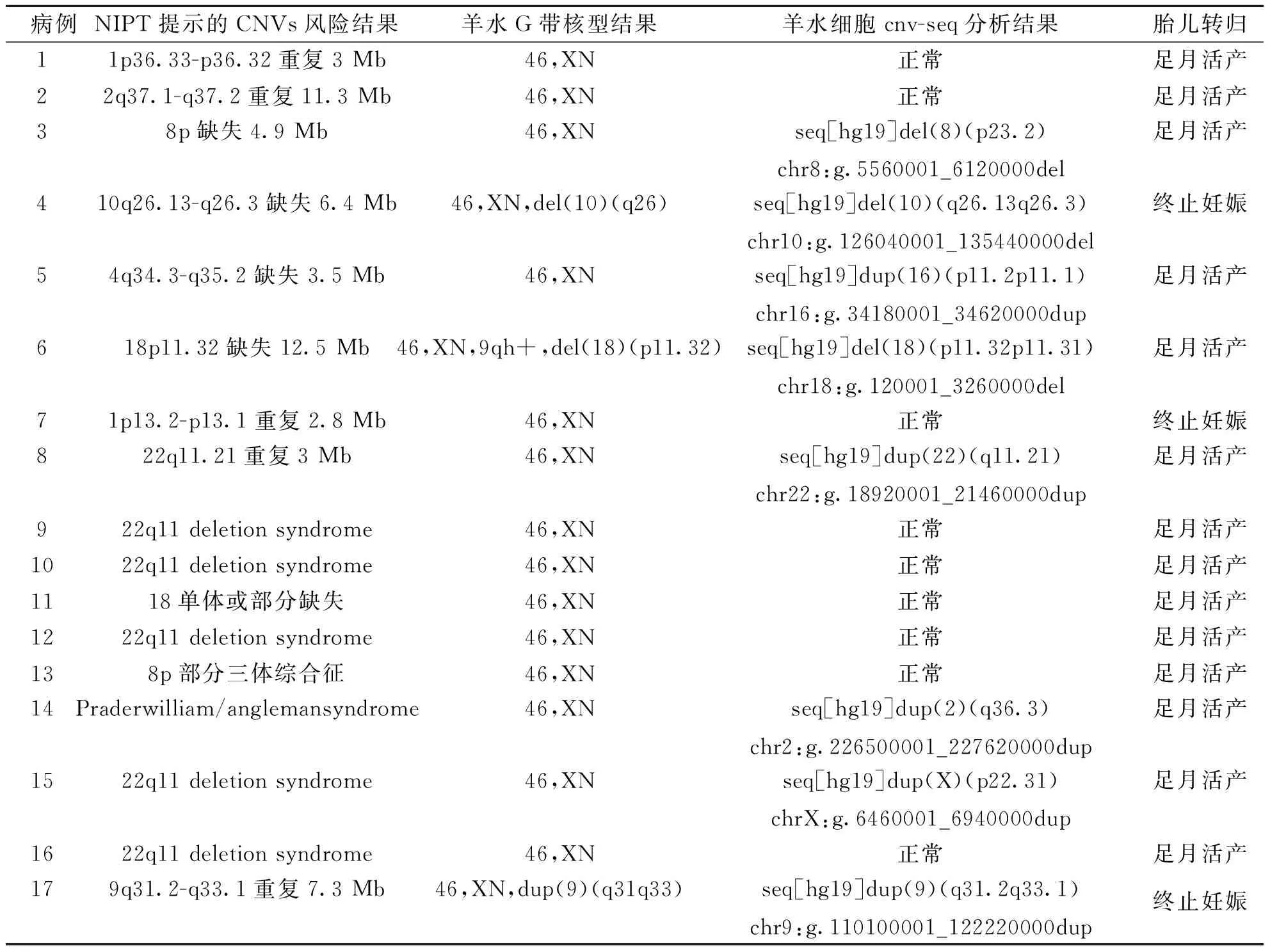
表4 染色体其他非整倍体高风险孕妇的介入性产前诊断结果Tab.4 Interventional prenatal diagnosis results of pregnant women with high risk of other chromosomal aneuploidy
2.5 随访结果
267例NIPT提示高风险的孕妇,105例于本院行产前诊断,于外院行后续妊娠处理162例,妊娠3~6月对所有孕妇进行电话随访,随访结果显示,继续妊娠54例,终止妊娠78例,失访30例。见表5。
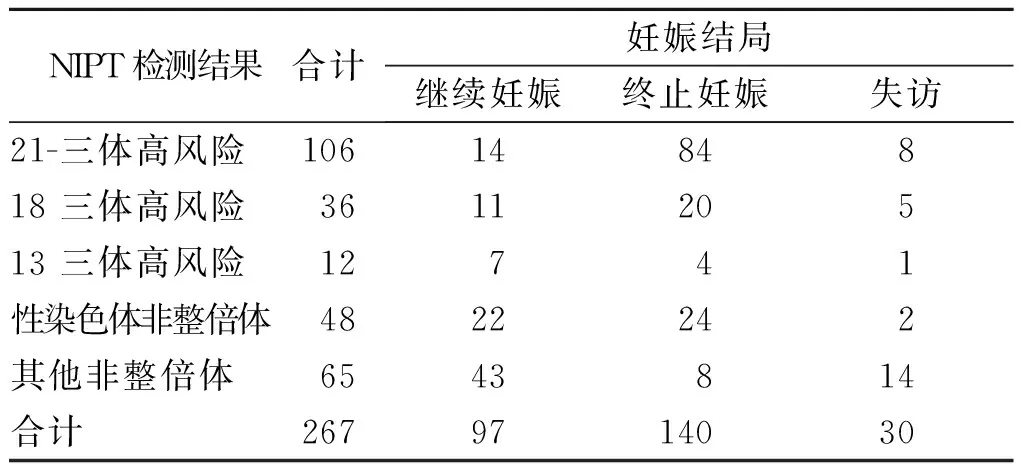
表5 染色体非整倍高风险孕妇的妊娠结局(n)Tab.5 Pregnancy outcomes of pregnant women with high-risk of chromosomal aneuploidy(n)
3 讨论
出生缺陷是指婴儿出生前发生的身体结构、功能或代谢异常,常导致出生胎儿死亡、婴儿死亡或先天残疾[8]。我国出生缺陷患儿每年新增约90万,给家庭和社会带来沉重的负担[9]。世界卫生组织将出生缺陷分为三级,出生缺陷预防工作的重点在一级和二级预防[10]。二级预防是通过产前干预、产前筛查(血清学、超声检测)、产前诊断、遗传学诊断和宫内治疗等孕期干预手段,减少出生缺陷胎儿的出生[11]。NIPT筛查具有较好的染色体非整倍体筛查的灵敏度,特异性以及假阳性率较低等优势,现在临床上大规模的应用[12]。本研究回顾性分析14 872例孕妇的资料以及NIPT结果,结果显示高风险267例(检出率为1.79%);提示常见非整倍染色体异常如21-三体、18-三体及13-三体高风险共计154例(154/267),性染色体非整倍体高风险48例,其他非整倍体65例;分析不同年龄段孕妇染色体非整倍体检出率,染色体非整倍体高风险检出率有随年龄增加而增加的趋势(P<0.001),年龄35岁以上更易检出21-三体及其他非整倍高风险,检出率高原因可能为孕妇年龄在35岁以上卵子出现老化情况,激素水平降低有关[13]。二胎政策的开放,高龄孕妇明显增多,随着孕妇年龄越大,染色体畸变的发生率越高[14-15];虽然高龄孕妇属于NIPT检测的慎用人群,但提示异常高风险孕妇的进一步做好产前诊断,能有效减少出生缺陷患儿的出生[16]。
当NIPT检测结果提示染色体非整倍体出现异常高风险时,孕妇应做进一步有创性的产前诊断进行验证。由于NIPT所检测的标本为全省送检标本,267例NIPT检出染色体非整倍体异常的孕妇中105例孕妇选择于本院进行介入性产前诊断,其中染色体核型分析确诊阳性61例,PPV为58.09%(61/105);运用CNV-seq检测检出致病或可能致病变异64例,PPV为60.95%(64/105)。其中21-三体高风险PPV为85.71%,是所有检测中检出率最高,与国内外报道较为一致[17]。相较羊水染色体核型分析,CNV-seq检测额外检出阳性报告3例,总体PPV提高2.86%。阳性检出率的提高主要是与传统染色体核型分析比较,CNV-seq分辨率更高,可检测出100 kb以上的微缺失/微重复[18]。但羊水核型中报告的46,XN,inv(9)(p12q13)、46,XN,21pss未能检出,原因是CNV-seq技术存在局限性,不能发现染色体平衡性结构重排[19]。2种产前诊断技术存在各有优势及局限性,产前诊断技术的联合使用以便适应临床需求,同时能有效提高检出率,避免漏检误检的情况出现,做好出生缺陷防控[20-21]。
近年来,随着无创DNA产前检测技术的发展,生物信息学分析流程的完善,已研究表明,NIPT可用于筛查其他染色体非整倍体以及致病CNVs运用于临床[22-23]。本研究中65例孕妇NIPT检出其他非整倍高风险,其中17例孕妇于本院进一步行介入性诊断及随访,其中3例终止妊娠,其余14例均足月生产。病例1的 NIPT提示10q26.13-q26.3缺失6.4 Mb,羊水染色体核型与CNV-seq均检出该提示片段异常,CNV-seq结果显示检出明确致病性CNVs:seq[hg19]del(10)(q26.13q26.3)chr10:g.126040001_135440000del,最终孕妇选择终止妊娠。病例7的NIPT检出1p13.2-p13.1重复2.8 Mb,羊水染色体核型及CNV-seq结果均没有检出异常,孕妇自述因自身原因选择终止妊娠。病例17的NIPT检出9q31.2-q33.1重复7.3 Mb,羊水染色体核型与CNV-seq均检出该提示片段异常,CNV-seq结果显示为可致病性,经系统B超检查后,发现胎儿有较为严重的法洛四联症,最终选择终止妊娠。病例8 的NIPT检测结果为22q11.21重复3 Mb,由于拷贝数过小,羊水染色体核型未能检出,其CNV-seq检测出相同位子片段seq[hg19]dup(22)(q11.21) chr22:g.18920001_21460000dup,但致病性未知,经后续系统B超检测未发现明显异常,孕妇决定继续妊娠,经随访自述至目前为止,胎儿体健,无生长发育迟缓、语言发育迟缓等临床表现。同时随访结果显示,267例NIPT提示高风险孕妇中提示其他染色体非整倍体异常高风险者97例,其中近一半孕妇接受产前诊断后选择继续妊娠,从本研究结果中也可看出,NIPT可以提示CNVs,但与CNV-seq结果比对,一致性并不高,对于常见的微缺失微重复综合征可有效检出,还有很多致病性拷贝数变异(pathogenic copy number variation,pCNV)不能通过无创产前筛查技术进行有效检测,需进一步完善研究。不过CNVs的筛查检出,可根据该片段数据库中检索出的致病信息及临床表现等,在后续B超检测其定期随访中更加关注是否有相应临床表型的出现,有一定的预测价值,临床医生进行遗传咨询时有指导作用,防止出生缺陷患儿的出生。随着技术的发展、测序深度的提高,临床用于微缺失微重复综合征筛查是可行的。
综上所述,NIPT始终只是一种筛查手段,存在假阳性、假阴性结果。在检测前,应告知孕妇技术的局限性,当NIPT检测提示染色体非整倍体高风险时,应选择介入性产前诊断,并结合产前超声结果,对检测结果做好遗传咨询,对于选择继续妊娠孕妇做到定期随访。与单纯血清学筛查相比,NIPT对染色体非整倍体疾病的检出率得到了提高,可有效避免侵入性产前诊断操作对孕妇带来的风险,具有较好的临床应用价值,同时多种产前诊断方法联合应用,提高染色体异常的检出率,预防胎儿出生缺陷的发生。

