华法林、达比加群酯和低分子肝素对心房颤动射频导管消融术中活化凝血时间达标情况及潜在血栓形成风险的影响
施姣姣,颜清,杨沭,郦明芳,陈明龙,居维竹,季玲
心房颤动(房颤)是临床最常见的心律失常疾病,其主要危害为心力衰竭和脑卒中等血栓栓塞事件。此外,其造成痴呆和认知功能障碍的风险亦增加家庭及社会的负担[1]。近年来,射频导管消融已成为房颤的一线治疗策略,然而其术中操作会增加房颤患者围术期血栓形成的风险。2019 年美国心脏协会/美国心脏病学会/美国心律学会(AHA/ACC/HRS)房颤管理指南指出中高危血栓形成风险的房颤患者(CHA2DS2-VASc 评分男性≥2 分,女性≥3 分)均需进行至少3 周的充分抗凝后行射频导管消融治疗[2],然而围术期的出血和血栓事件仍时有发生[3-4]。Maleki 等[5]应用心腔内超声发现术中血栓大部分来源于术中放置在左心房的鞘管周围,并且几乎可在鞘管进入左心房即刻即形成。因此,术中尤其是鞘管进入左心房后即刻达到有效抗凝水平对减少围术期血栓形成及栓塞事件至关重要。
目前国内外各房颤中心多采用房间隔穿刺前或穿刺后立即注射首剂负荷剂量的肝素,术中结合患者体重和活化凝血时间(ACT)监测结果不间断肝素抗凝的方案,维持ACT 在300~350 s 的有效抗凝状态[6]。但是各中心关于首剂肝素用量,ACT 监测时间等参数尚无统一的方案,因此该方案下,患者围术期ACT 的达标现状也缺乏正规的数据调查。此外,新型口服抗凝药(NOAC)因其长期随访期内,不劣于华法林的抗凝效果及更低的出血风险而普遍应用于临床。而对于围术期两者效果的比较,由于围术期血栓和出血事件极低的发生率,给两者间的研究、比较带来了挑战,既往大型临床研究仅在次要重点或复合终点涉及相关信息,相关问题仍有待量化评估。
本研究拟纳入在规范、有效抗凝基础上行射频导管消融术的房颤患者,重点监测和分析华法林、达比加群酯、低分子肝素(LMWH)患者射频导管消融术中基础ACT 值、房间隔穿刺后首剂肝素后ACT达标率(First-ACT 达标率)、穿间隔后1 h ACT 达标率(1 h-ACT 达标率)、ACT 首次达标耗时、术中肝素总量等指标,评价目前术中抗凝方案的有效性以及不同抗凝药对患者术中凝血状态和潜在血栓风险的影响。
1 资料与方法
1.1 研究人群
筛选2015 年12 月至2017 年3 月在南京医科大学第一附属医院心血管内科行房颤射频导管消融术的患者163 例,其中3 例患者术前抗凝药物种类有调整、2 例华法林抗凝患者入院后国际标准化比值(INR)不达标,余158 例术前接受有效抗凝治疗的患者均纳入研究。根据患者服用药物情况分为三组:华法林组86 例、达比加群酯组51 例和LMWH组21 例。有效抗凝定义为:接受至少3 周标准剂量达比加群酯(110 mg,bid)治疗或华法林治疗且术前INR 在标准范围(2~3)的患者;低血栓风险(CHA2DS2-VASc 积分≤1 分的男性,≤2 分的女性)患者术前予以LMWH(那屈肝素钙注射液 4 100 U,q12 h 或依诺肝素钠注射液 4 000 U,q12 h)连续抗凝3 d。所有入组患者术前不停用抗凝治疗。
1.2 术中抗凝方案和检测指标
围术期依据体重和ACT 监测结果不间断给予肝素抗凝。患者房间隔穿刺前测量基础ACT 值,房间隔穿刺后依据基础ACT 和体重立即注射首剂负荷肝素量:基础ACT:100~150 s、肝素:100 U/kg;ACT:150~200 s、肝 素:70 U/kg;ACT:200~250 s、肝 素:50 U/kg;ACT:250~300 s、肝素:30 U/kg。此后每隔15 min 或20 min 监测一次ACT,ACT 在300~400 s为达标。如不达标,再次追加肝素,追加方案同首剂负荷方案。术中予肝素盐水(1 U/ml,消融中流速为12~25 ml/min)持续灌注。
重点记录:各组间基础ACT、房间隔穿刺后首剂肝素后ACT(First-ACT)及First-ACT 达标率、穿间隔后1 h ACT(1 h-ACT)及1 h-ACT 达标率、ACT 首次达标耗时(从房间隔穿刺到ACT 首次达到300 s 或300 s 以上所用时间)、术中肝素总量。
1.3 电生理检查及射频导管消融术
所有患者在术前停用抗心律失常药物至少5 个半衰期。术前均经食道超声心动图或左心房CT 排除左心房血栓。局部麻醉后常规穿刺左侧股静脉放置导管于希氏束(HIS)及10 极冠状静脉窦电极导管。穿刺房间隔后,置入2 支 Swartz-SL1 长鞘至左心房。在三维标测系统(EnSite—Velocity,雅培公司,美国;CARTO,强生公司,美国)导航下构建左心房模型,行双侧肺静脉前庭隔离术。消融能量设置为心房前壁35 W,43℃;心房顶部及后壁为30 W,43℃,冷盐水流速为12~25 ml/min,直至肺静脉电位消失。如消融后心律不能转复者,行300~360 J 直流电复律。
1.4 统计学方法
采用统计学软件SPSS 26.0 进行统计分析。计量资料以均数±标准差表示,组间比较采用单因素方差分析;计数资料以百分率表示,组间比较采用卡方检验;P<0.05 为差异有统计学意义。
2 结果
2.1 患者基线资料(表1)
表1 三组患者基线资料()

表1 三组患者基线资料()
注:LMWH:低分子肝素;ALT:丙氨酸氨基转移酶;AST:天门冬氨酸氨基转移酶;HGB:血红蛋白;PLT:血小板计数;Cr:肌酐;-:无
入选的158 例患者平均年龄(58.8±10.4)岁,女性59 例(37.3%)。其中合并高血压83 例(52.5%),糖尿病17 例(10.8%),冠心病12 例(7.6%),脑卒中1 例(0.6%);应用抗血小板药物6 例(3.8%)。患者基础ACT(161.6±42.0)s。三组患者的基线特征在体重、体重指数、CHA2DS2-VASc、抗血小板药等差异均有统计学意义(P均<0.05),而性别、年龄、血常规、肝肾功能及合并症等方面差异均无统计学意义(P均>0.05)。
2.2 三组患者术中ACT 达标情况
单因素方差分析显示,华法林组、达比加群酯组和LMWH 组基础ACT 值[分别为(187.0±35.5)s、(137.6±27.8)s、(115.8±10.3)s]比较差异有统计学意义(P<0.001)。
给予肝素后的其他各项观测指标在华法林组、达比加群酯组和LMWH 组比较,差异均有统计学意义(P均<0.05,表2)。
表2 三组患者术中ACT 监测数据()

表2 三组患者术中ACT 监测数据()
注:LMWH:低分子肝素;ACT:活化凝血时间;基础ACT:房间隔穿刺前测量的活化凝血时间;First-ACT:房间隔穿刺后首剂肝素后活化凝血时间;1 h-ACT:穿间隔后1h 活化凝血时间。*:从房间隔穿刺到ACT 首次达到300 s 或300 s 以上所用时间
在现有的术中抗凝策略下,所有患者First-ACT 达标率和1 h-ACT 达标率分别为44.3% 和57.0%。华法林组的First-ACT 达标率相较于达比加群酯组和LMWH 组高,分别为:72.1%vs.15.7% vs.0%(P<0.001,表2、图1A)。而术中ACT 监测结果显示,华法林组在手术全程有效抗凝维持方面显著优于达比加群酯和LMWH 组,1 h-ACT 达标率分别为70.9% vs.43.1% vs.33.3%(P<0.05),达比加群酯组和LMWH 组组间比较差异无统计学意义(P>0.05,表2、图1B)。
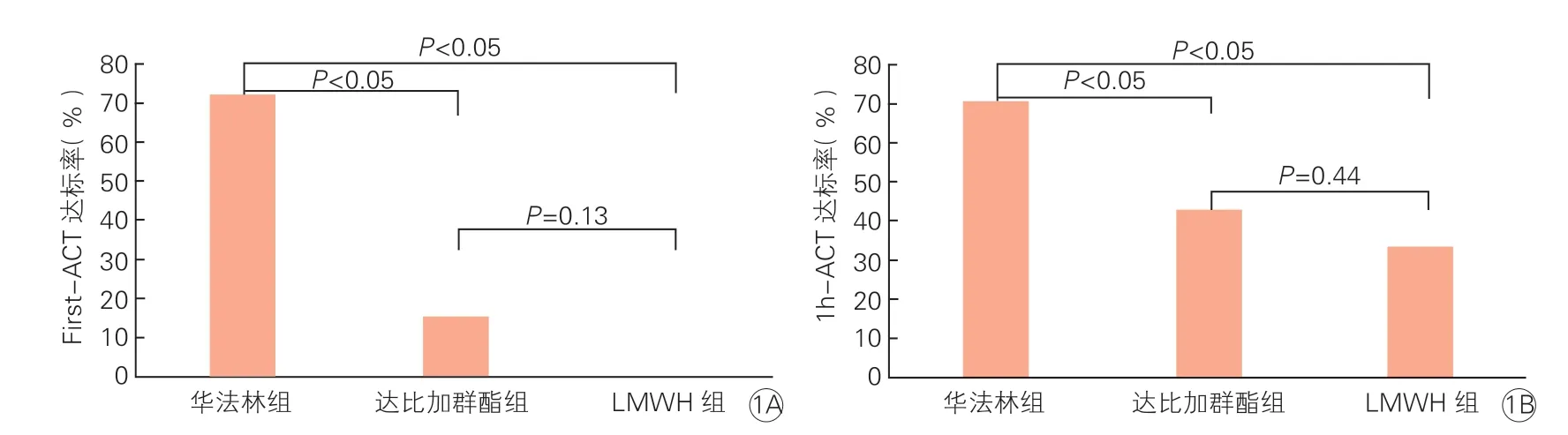
图1 三组患者术中不同时间节点ACT 达标率的比较
华法林组除了在手术期间ACT 达标率存在优势外,该组首次ACT 达标耗时也较达比加群酯和LMWH 组明显减少,分别为(24.8±11.6)min vs.(47.0±22.9)min vs.(48.9±15.1)min,差异有统计学意义(P<0.001),而达比加群酯组与LMWH 组组间比较差异无统计学意义(P>0.05,表2、图2)。

图2 三组患者ACT 首次达标所用时间的比较
2.3 三组患者术中肝素使用情况
首剂肝素用量华法林组显著低于达比加群酯组及LMWH 组[(4 843.7±1 552.5)U vs.(6 277.8±1 570.4)U vs.(6 619.1±1 059.5)U,P<0.001],差异有统计学意义(表2)。术中肝素总量华法林组显著低于达比加群酯组及LMWH 组[(6 507.9±2 713.1)U vs.(11 350.3±3 609.4)U vs.(12 581.9±3 143.0)U,P<0.001],而 达 比 加群酯组与LMWH 组组间比较差异无统计学意义(P>0.05,表2、图3)。

图3 三组患者术中所用肝素总量的比较
3 讨论
射频导管消融术围术期心房血栓形成、血栓栓塞和出血事件等并发症仍时常发生,术中规范有效的抗凝策略是降低此类并发症的最有效手段。2017年HRS/欧洲心律学会/欧洲心律失常学会/亚太心律学会/拉丁美洲心脏刺激和电生理学会(HRS/EHRA/ECAS/APHRS/SOLAECE)房颤消融专家共识推荐ACT 维持300~350 s 为最佳效果[6]。华法林持续有效给药被证实可以保证围术期的有效抗凝疗效,同时不增加出血风险[7-8]。2013 年一项回顾性研究总结出采用华法林抗凝的患者,术中ACT 达标所需肝素总量与基础INR 及体重之间存在线性关系:当INR < 2.0 时,每公斤体重首剂肝素用量(U/kg)为:90.51~93.68(INR-2.0);当INR ≥2.0时,用量为90.51~10.44(INR-2.0)。应用这种单次剂量的方法,95%的患者可在一次肝素给药后即获得超过300 s 的ACT 值[9]。但是目前尚无前瞻性研究证实此方案的可行性。此外,目前临床上NOAC 被广泛运用,而服用NOAC 的患者围术期凝血状态的调查数据匮乏。本研究结果表明该人群First-ACT 达标率和1 h-ACT 达标率分别为44.3% 和56.9%,提示在现有的参考体重、依据ACT 监测给予肝素的术中抗凝策略下,患者术中的抗凝有效性远远不足。
既往研究提示口服抗凝药物种类与术前基础ACT 及术中ACT 达标率存在相关性[10-12]。其中关于华法林与达比加群酯对射频导管消融术中ACT 达标影响的研究结果并不一致(表3)。

表3 不同抗凝药物与消融术中ACT 达标率相关性的研究
杨璐等[10]的研究显示华法林组与达比加群酯组的基础ACT 差异无统计学意义,但是达比加群酯组1h-ACT 达标率显著低于华法林组。而Calkins等[13]的研究显示达比加群酯与华法林在平均ACT、ACT 总体达标率上差别无统计学意义。上述不一致的研究结果,可能与研究所采用的不同达比加群酯剂量(110 mg bid 或150 mg bid)及药理作用有关[14]。此外,Calkins 等[13]的研究亦证实ACT 达标率和术前最后一次服药时间与手术间隔时间相关。最后一次给药时间距离房间隔穿刺越短,ACT 首次达标率越高。本研究纳入统一标准剂量(110 mg bid)的达比加群酯治疗患者和INR 达标的华法林治疗患者,且术前不间断给药,结果显示,华法林组基础ACT、First-ACT 达标率、1 h-ACT 达标率均显著高于达比加群酯组及LMWH 组,但是肝素负荷量及肝素总量均低于其余两组,提示为达到与华法林组一致的术中抗凝效果,达比加群酯组及LMWH组术中肝素用量,尤其是与围术期血栓形成高度相关的房间隔穿刺操作后首剂肝素负荷量需加强。利伐沙班、阿哌沙班也是目前临床广泛使用的口服抗凝药物,由于在2015~2017 年间在我中心尚未广泛应用,故本研究缺乏相关患者和数据。Martin 等[15]的研究结果显示利伐沙班、阿哌沙班在延长ACT时间方面明显弱于华法林及达比加群酯。作者指出ACT 可能并不适用于评价Ⅹa 因子抑制剂的术中抗凝效果,而且对于口服此类抗凝剂的患者射频导管消融术中的肝素使用方案亦不应与华法林一致。对于血栓低风险(CHA2DS2-VASc 男≤1 分,女≤2 分)术前未进行药物抗凝的患者,我中心在2015~2017 年间采取LMWH 术前连续抗凝3 d的策略,尽管目前该方案已淘汰且调整为NOAC。本研究进一步证实该方案是不可取的。
RE-CIRCUIT 研究于104 个中心纳入共635 例被随机分配予达比加群酯或华法林规范抗凝的房颤患者,比较了两组患者围术期至术后2 个月的出血和血栓事件。二级终点的研究结果显示:观察期内达比加群酯组无脑卒中、系统性栓塞和短暂性脑缺血发作(TIA)事件,华法林组1 例TIA 事件。该研究采用的达比加群酯剂量为150 mg bid,术中不间断肝素抗凝,华法林组和达比加群酯组的术中平均ACT 分别为342 s和330 s,组间比较差异无统计学意义[19]。而在本研究中,采用的达比加群酯剂量为对亚洲人群更安全的110 mg bid,记录在真实世界术中抗凝方案下各时间节点ACT 数据,结果提示:达比加群酯组围术期ACT 的整体达标率明显低于华法林组。而目前射频导管消融术中心腔内超声技术的广泛应用,从临床实践中观察到,房间隔穿刺后心房内即刻血栓形成与ACT达标情况存在明显相关性,尽管所观察到的即刻血栓多为小栓子,可经导管抽吸去除,但仍可说明达比加群酯抗凝的患者因较低的ACT 达标率,其潜在血栓风险增高。此外,既往研究证实,ACT 的达标率与围术期无症状脑损伤(SCIL)的发生亦相关。Harada 等[20]的研究提示房颤患者围术期SCIL 发生率与年龄、左心房内径、基础ACT、ACT 达标时间显著相关。且服用华法林与阿哌沙班的患者围术期SCIL 发生率高于服用达比加群酯、利伐沙班、依度沙班的群体。但是该研究中各药物亚组患者CHA2DS2-VASc 积分等血栓相关因素存在显著差异,一定程度影响其结论的可靠性。Nakamura 等[21]回顾分析了286 例接受射频导管消融术的房颤患者,结果提示,达比加群酯和长程持续性房颤是射频导管消融术后SCIL 发生的独立危险因素,而华法林和其他类型的NOAC 并未显示出与SCIL 的相关性。由此可见,尽管在长期随访过程中,NOAC 其血栓预防的效率不低于华法林,但是围术期两者对心房血栓形成、血栓事件,尤其是SCIL 发生率的影响仍值得探讨。
总之,房颤患者尽管射频导管消融术前采用标准有效的口服药物抗凝,但不同种类抗凝药物治疗的患者其术中凝血状态仍存在差异。目前临床采用的参考体重、依据ACT 监测给予肝素的术中抗凝策略存在缺陷,该策略下达比加群酯抗凝的房颤患者围术期整体ACT 达标率明显低于华法林组,提示该群体围术期心房血栓形成、无症状脑梗死的潜在风险可能增高,应考虑适当增加首剂肝素量以提高该组围术期抗凝效果。
利益冲突:所有作者均声明不存在利益冲突

