产程中口服肠内营养粉剂和等渗溶液对母婴结局的影响
李宝玲,马劝劝,陈娜芬
产妇自然分娩产程中涉及大量的能量物质代谢与消耗,若能量储备不足或补充不及时,则产妇容易出现体力下降和疲劳,影响自然分娩进程,甚至引发母儿不良结局[1]。初产妇子宫颈较紧,宫口扩张较慢,产程相对较长,产程中能量消耗往往更大,以上问题更为突出[2]。对于中转剖宫产可能性低及全麻误吸风险小的产妇产程中适当的自由饮食(大多数主张高能量无渣或少渣类液体或流质饮食)是相对安全且十分必要的,不但可以为产妇及时补充能量消耗、保持必要体力,而且不增加紧急中转全麻剖宫产时的误吸风险[3]。目前国内外相关指南对产程中最佳饮食的种类尚未形成一致意见,缺乏明确的规定,指导性和参考性不强,不同饮食干预对母儿的影响尚不完全清楚[4]。本研究探讨了产程中给予肠内营养粉剂安素冲服和5%葡萄糖氯化钠等渗溶液口服对中转剖宫产可能性低及全麻误吸风险小的初产妇自然分娩和新生儿的影响,旨在为临床上提供更加科学合理的产程中饮食方案提供参考。
1 资料与方法
1.1 一般资料 采用回顾性队列研究设计,选取2020年3月—2021年9月我院收治的初产妇285例,(1)纳入标准:①初产妇,18岁≤年龄≤35岁,中转剖宫产可能性低及全麻误吸风险小;②足月,定义为妊娠超过36周;③单胎,头位;④第一产程活跃期前(新产程标准[5]:子宫颈口扩张<6 cm)产妇进入产房,进入活跃期后开始接受饮食管理。(2)排除标准:①合并妊娠期糖尿病;②合并相对头盆不称、胎儿体质量超标、羊水过少等情况可能增加中转剖宫产风险者。根据产程中产妇饮食管理模式的不同,将285例初产妇分为营养管理组(145例)和自由饮食组(140例)。营养管理组产妇年龄22~34(27.53±2.91)岁,孕龄37~41(39.31±0.90)周,产妇均未行无痛分娩,新生儿出生体质量2 500~3 950(3 280.50±454.62)g;自由饮食组产妇年龄21~35(27.72±3.03)岁,孕龄37~42(39.52±0.73)周,产妇均未行无痛分娩,新生儿出生体质量2 550~3 980(3321.81±460.52)g。2组在年龄、孕龄、是否无痛分娩、干预前产妇宫口扩张大小、新生儿出生体质量等一般资料方面差异无统计学意义,具有可比性(P>0.05)。见表1。本研究通过医院伦理委员会批准,产妇和家属签署知情同意书。
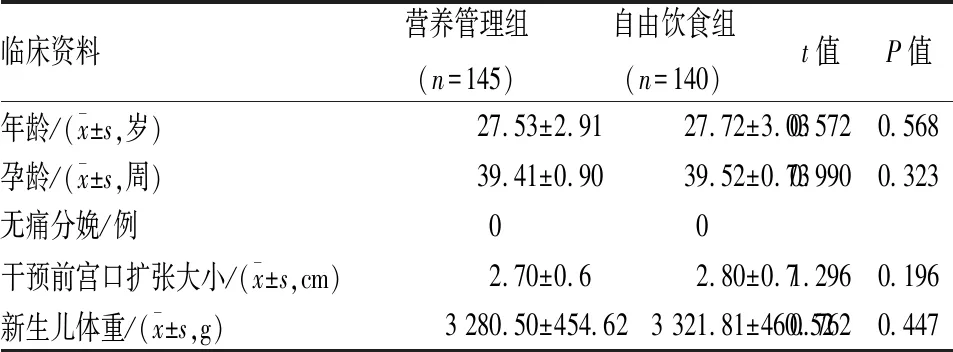
表1 2组产妇一般资料比较
1.2 方法 营养管理组产妇产程中接受营养管理,进入产房后开始给予产妇肠内营养粉剂TP(安素,雅培制药,批准文号H20181147)冲服和5%葡萄糖氯化钠等渗溶液口服,其中肠内营养粉剂服用方法为55.8 g兑温开水200 mL制成约250 mL溶液,每2 h服用250 mL,直至分娩结束;5%葡萄糖氯化钠等渗溶液以5%葡萄糖氯化钠注射液加温后饮用,供产妇口渴和进饮需求时使用,不限量和次数,直至分娩结束。自由饮食组根据产妇饮食意愿自由主导进食、进饮(限无渣、少渣液体或流质饮食,如温开水、高能量饮料、果汁、巧克力、米汤、肉汤等)。
1.3 观察指标 观察2组产程时间(第一产程活跃期时间、第二产程时间)、产程中产妇呕吐发生情况、宫缩乏力需补液情况、催产素使用情况、阴道助产率、中转剖宫产率、产后大出血(定义为产后24 h内阴道出血量超过500 mL)发生情况、新生儿出生后1、5 min Apgar评分、入住NICU比例情况。

2 结果
2.1 2组产妇产程时间比较 营养管理组第一产程活跃期时间、第二产程时间显著短于自由饮食组,差异有统计学意义(P<0.05)。见表2。
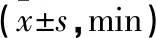
表2 2组产妇产程时间比较
2.2 2组产妇宫缩乏力需补液、阴道助产、中转剖宫产指标比较 营养管理组宫缩乏力需补液发生率、催产素使用率、阴道助产率显著少于自由饮食组,差异有统计学意义(P<0.05)。2组中转剖宫产率差异无统计学意义。见表3。
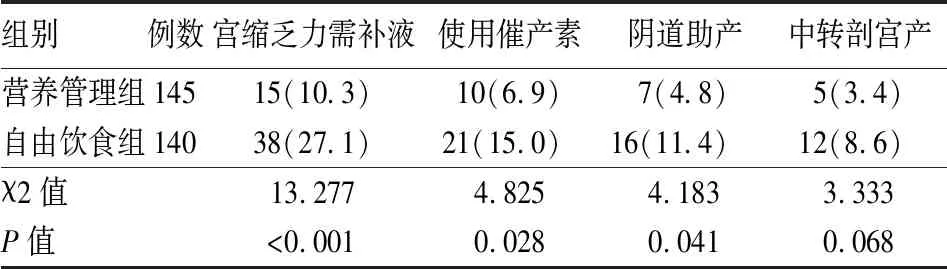
表3 2组产妇宫缩乏力需补液、阴道助产、中转剖宫产指标比较
2.3 2组产妇产程中呕吐、产后大出血、新生儿入住NICU比例 2组产妇产程中呕吐、产后大出血、新生儿入住NICU比例比较,差异无统计学意义(P>0.05)。见表4。
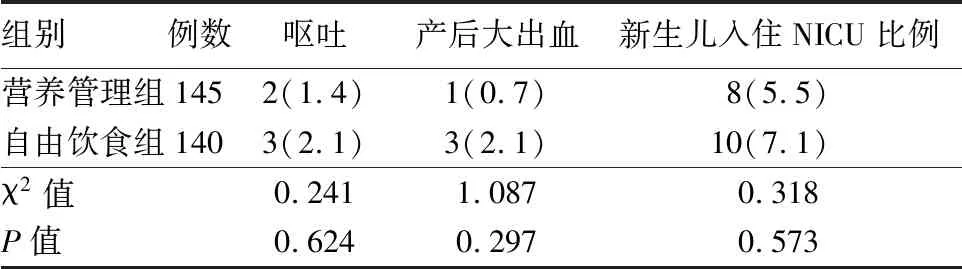
表4 2组产妇产程中呕吐、产后大出血、新生儿入住NICU比例比较
2.4 2组新生儿出生后1、5 min Apgar评分比较 2组新生儿出生后1、5 min Apgar评分比较,差异无统计学意义(P>0.05)。见表5。

表5 2组新生儿出生后1、5 min Apgar评分比较
3 讨论
孕产妇饮食管理对孕产妇、胎儿和围产期结局具有重要影响[6]。当前,尽管产妇分娩期间饮食管理上仍存一定争议,但学者[7]倾向于认为低风险产妇分娩期间不应受到禁食禁饮限制,不同国家地区之间对此所采取的具体措施有所差别,有的推荐正常饮食,有的则限定于流质或无渣饮食。研究[8]显示,产程中自由饮食相对安全,并能缩短产程时间、促进自然分娩,甚至可能改善分娩结局。可见,目前针对产程中安全饮食的种类和数量的规定尚未统一,几乎所有医院均要求产妇自备,并不提供现成的饮食,也缺乏对饮食种类、能量和营养的对比研究。因此,临床上有必要探讨产程中不同饮食对产妇和新生儿的影响,以期为产程中补充饮食提供具有循证医学证据的指导意见。
据近期一项针对22个省市自治区1 213家医院的横断面调查研究[9]显示,在我国约77.4%的医院认为产程中可进易消化饮食,67.0%的医院认为产程中产妇可自由进食,但很少有医院向产妇直接提供口服营养液或特定饮食。尽管产程中产妇自由饮食可以补充一定的能量需求,但每个家庭所准备的饮食常会出现品种不佳、量不足的情况,影响产妇食欲、口感和摄入量,难以避免能量摄入不足的情况发生。我们认为,产程中科学合理的饮食管理,不能只是提供一套饮食建议,而是最好能直接提供一种特定饮食,才能满足营养能量摄入、口感和温度等多种需求,只有确保产妇分娩时的能量需求,才能有助于分娩顺利安全完成,甚至有利于改善分娩结局,提高新生儿出生后生理健康状况。本研究观察了产程中口服肠内营养粉剂和5%葡萄糖氯化钠等渗溶液对自然分娩和新生儿出生后健康状况的影响,选择以上两种饮食的初衷是这两种饮食均属于等渗溶液而且临床上容易获取,比较符合产程中科学进食要求,提供充分能量,补充合理的营养。卞荣等[10]通过医院自行配置的全营养素进行产程中饮食干预研究,进一步提高了自然分娩率且该饮食方案更容易被产妇接受。侯贺等[11]通过产程中个体化饮食指导,根据产妇意愿适当自由进食,合理补充产程中的能量丢失,有效减轻了产妇的紧张焦虑情绪和不适感,并显著降低了新生儿缺氧窒息的风险,有效维持了新生儿的生理健康状况。郭虹等[12]研究发现妊娠期糖尿病的产妇更应注重产程中饮食管理,以运动饮料为基础的饮食方案可以降低新生儿低血糖发生率,确保新生儿生理健康状况。姚娟等[13]通过运动型饮料和点心给予能量补充,提高了自然分娩率,缩短了产程时间。研究[14-15]表明,产程中饮品以等渗溶液最佳,可避免过量饮用纯水造成的产妇低钠血症和新生儿脑水肿,产妇通常自行选择市场上有售的各种高能饮料。肠内营养粉剂(安素)是临床上常用较多的一种肠内营养制剂,配方科学,含有较完全的的营养素成分如蛋白质、脂肪、碳水化合物、微量元素、维生素等,可冲调成等渗性溶液,作为全营养支持或部分营养补充[16]。近年来,肠内营养粉剂作为口服营养补充的制剂,在临床上对多种病症和特殊群体的营养素补充发挥了有效的作用,对患者营养上和功能上起效明显,降低营养风险,提高生活质量[17-19]。短期应用肠内营养粉剂在内镜检查前和术前肠道准备中已有较多临床实践,证明了其对患者能量、营养补充的有效性,满足身体机能需求的同时,能够有效降低患者不适感,提高患者满意度[20-22]。本研究结果发现,与自由饮食组相比口服肠内营养粉剂和等渗溶液进一步缩短了产程时间,分娩过程中产妇宫缩乏力需补液发生率显著降低,催产素使用率显著减少,阴道助产率显著减少,但2组中转剖宫产率和新生儿出生后一般生理健康状况未见明显差别。本研究结果提示产程中给予口服肠内营养粉剂和等渗溶液可以缩短产程时间,改善分娩结局。客观来说,本研究属于单中心研究,数据结果可能存在一定偏倚,相关结论有待通过多中心大样本前瞻性随机对照研究进一步验证。
综上所述,产程中给予口服肠内营养粉剂和5%葡萄糖氯化钠等渗溶液能够更加科学合理的为产妇提供能量代谢需求,缩短产程时间,保障自然分娩过程顺利,对维持新生儿生理健康具有重要意义。产程中科学合理的饮食管理对确保分娩顺利完成,乃至改善分娩结局具有重要意义,今后应进一步加以深入研究。

