妊娠合并巨大上颌骨恶性肿瘤行清醒气管插管全麻剖宫产1例
李友祯,张帮健,林雪梅*
1 主持人:
攀枝花市中心医院产科刘秀丽主任医师
2 病例汇报人:
四川大学华西第二医院麻醉科李友祯住院医师
3 病例摘要:
孕妇,23岁,48 kg,160 cm,G3P2,因“停经33+6周;颌面部及颈部疼痛,气紧及呼吸困难”入院诊治。患者右上颌巨大占位,鼻道梗阻,仅能通过口腔呼吸。张口度为两横指,有夜间憋醒,无法耐受仰卧位。右眼不能视物,左眼视物模糊。患者入院前两年于外院诊断为“右侧上颌骨恶性肿瘤:腺样囊性癌”,未行治疗,后病灶逐渐增大,右侧上颌、面部、鼻部肿胀逐渐加重,伴牙龈肿痛及牙齿自行脱落(见下页图A)。孕妇停经17周时出现阵发性头痛,血常规示血红蛋白53 g/L,外院予输注红细胞悬液1 200 mL纠正贫血。入院前1周呼吸困难加重,呼吸急促。入院前1 d发现阴道少许血性分泌物,无明显腹痛。专科查体:宫高32 cm,腹围89 cm,胎心146次/min。无宫缩,子宫瘢痕处无压痛,窥阴器轻柔扩开阴道,阴道后未见液池,pH试纸未变蓝,羊齿状结晶阴性。完善辅助检查:血常规,血红蛋白95 g/L,白细胞9.8×109/L,血小板计数402×109/L,中性粒细胞百分比81%,超敏反应蛋白16.35 mg/L。经腹及阴道超声见孕妇子宫前壁下段肌壁最薄处约0.26 cm,羊水极少,羊水指数:1.0 cm。MRI显示鼻道已完全被肿瘤堵塞(见下页图B),头部CT三维重建图像可见肿瘤累及鼻咽和上腭,凸入口内,颈3椎体因肿瘤转移导致压缩性骨折(见下页图C)。入院诊断:1.妊娠合并子宫瘢痕(二次剖宫产术后);2.右侧上颌骨恶性肿瘤:腺样囊性癌;3.羊水过少;4.妊娠合并中度贫血;5.孕33+6周宫内孕头位单活胎先兆早产。该患者病情较重,多学科会诊后拟于孕34周行全麻下剖宫产。
产妇入室后行常规心电监护及有创动脉血压监测,取下产妇颈托,调整枕头高度保持颈椎处于中立位以保护颈椎稳定性。右侧卧位为患者可耐受体位,为保持气道开放、提高配合度,取右侧卧位进行麻醉诱导。该患者为严重困难气道,为保证气道通畅,在纤支镜引导下经口腔清醒气管插管。以医用润滑液润滑纤支镜,以丁卡因胶浆进行口腔黏膜局部麻醉,环甲膜穿刺行气道表面麻醉后进行操作。纤支镜通过声门前追加利多卡因以减少咳嗽反射,插管成功后静脉给予舒芬太尼5 μg、罗库溴铵40 mg、丙泊酚100 mg。胎儿取出后追加咪达唑仑2 mg、舒芬太尼20 μg、丙泊酚50 mg,静吸复合维持麻醉。
术中生命体征平稳,新生儿Apgar评分(1 min-5 min-10 min)为10-10-10。术后患者带管入ICU病房继续治疗,予抗生素预防感染,益母草促子宫复旧,经评估气管导管拔除困难,无法脱机。患者无发热,子宫复旧良好,阴道流血少。术后2 d应本人及家属要求出院,带管转入下级医院,术后两个月死亡。
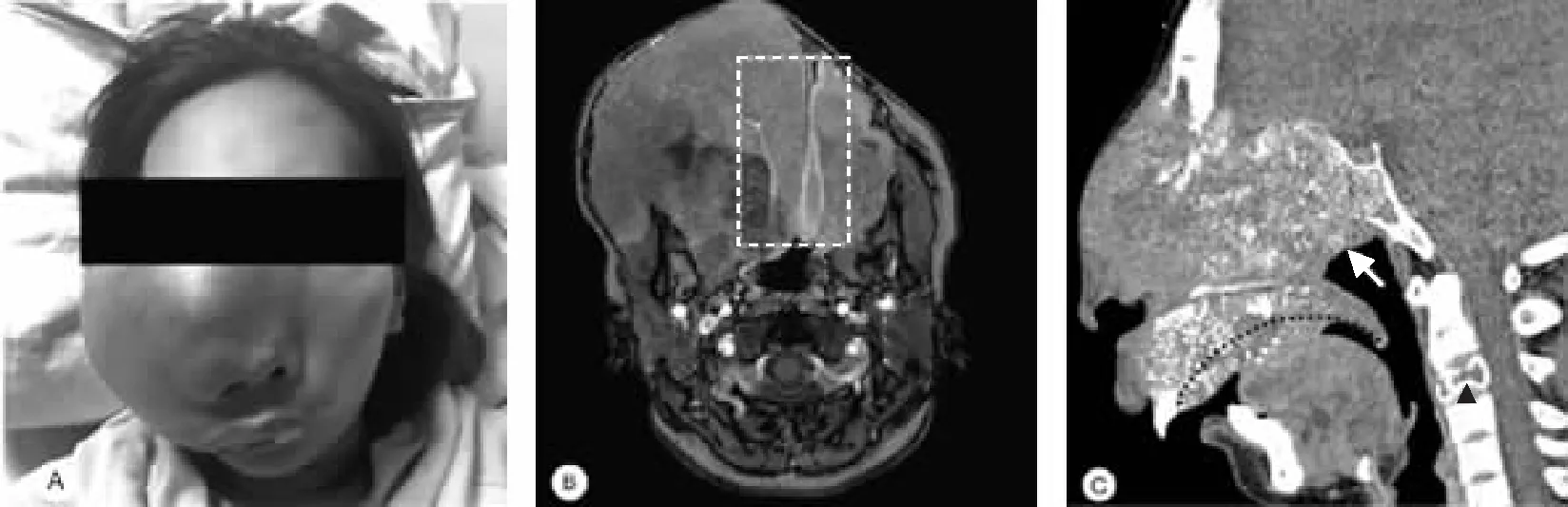
图A可见颌面部及右侧眶周巨大占位;图B MRI普通扫描,方框内为鼻道,已被肿瘤完全堵塞;图C CT三维重建,长箭头表示突入鼻咽部的肿瘤组织,三角箭头表示颈3椎体压缩性骨折,虚线为上腭
4 多学科团队讨论
张帮健(麻醉科,主任医师):由于该患者存在严重呼吸道梗阻,强迫体位,清醒状态下无法耐受剖宫产仰卧位,且为二次剖宫产术后,前置胎盘、子宫切除等出血风险大,所以多学科会诊后选择全麻下行剖宫产。此病例术前评估发现患者鼻腔阻塞,无法经鼻气管插管,且面部畸形,下颌短缩,张口度小于3 cm,为困难气道,并且发展为急症气道的风险较高。该患者颈椎发生破坏性骨折,导致颈椎活动受限,使声门的暴露更加困难。此外,该患者有肿瘤侵犯压迫气道的显著表现,麻醉诱导后肌肉松弛,有气道塌陷,甚至无法通气的风险。对于此类术前明确的困难气道,纤支镜引导下清醒气管插管是金标准[1],并发症少且成功率高。 产妇是困难气道的高发人群,剖宫产术前应仔细评估产妇是否存在气管插管困难或面罩通气困难,谨慎选择麻醉方法。结合患者情况、气道处理经验和工具制定完善的麻醉计划是处理困难气道的重要环节。
刘秀丽(产科,主任医师):患者既往有多次剖宫产史,瘢痕子宫在待产、产时子宫破裂发生率高,可能导致大出血、胎死宫内等。术前判断该产妇盆腹腔粘连程度可能较重,损伤邻近器官如膀胱、输尿管、肠管,子宫切除的风险也较高。此外,患者肿瘤压迫导致严重呼吸困难,加之孕晚期耗氧量增加,膈肌上移导致胸腔容积减小,氧储备低,患者难以耐受,继续妊娠有肿瘤破裂、脑疝、猝死风险。结合其羊水过少,有胎儿肢体粘连、畸形、脐带受压、宫内窘迫的风险,应尽早终止妊娠,终止妊娠方式以剖宫产为宜。本例患者术前予地塞米松促胎肺成熟治疗,麻醉过程中密切监测胎心,床旁备紧急剖宫产。该患者于孕34周行经腹子宫下段剖宫产术+子宫整形术+子宫修补术,术中出血量较少,手术顺利。
刘媛(口腔科,副主任医师):患者既往诊断明确,结合影像学及病理报告为右上颌骨腺样囊性癌。发生于颌骨内的唾液腺恶性肿瘤临床非常罕见,在所有唾液腺肿瘤中发生率之比低于0.4%,多发于下颌骨,下颌骨与上颌骨发生率之比约为1.7∶1[2]。其中黏液表皮样癌为最常见的病理类型,腺样囊性癌少见[3]。本例即为腺样囊性癌,且追问病史,患者来自偏远地区,确诊后未行规范治疗,未行规律产检,肿瘤浸润范围已较大。早期手术和术后辅助放疗是颌骨内唾液腺恶性肿瘤治疗的主要方式,由于该病发病率低,缺乏相关的系统性研究报道,其预后尚不明确。该患者肿瘤累及上腭突入口内,围术期操作中应注意避免触碰肿瘤导致破裂出血,警惕进行气道相关操作时有加重患者呼吸困难,导致失血性休克、窒息、猝死的风险。
马艳丽(耳鼻喉科,副主任医师):术前行电子喉镜检查见右侧硬腭及软腭结节样新生物,张口度为二横指,咽喉部无肿胀,会厌无充血、肿胀,声带无肿胀、运动可,声门暴露无困难。该患者鼻腔阻塞,气道压迫症状明显,麻醉诱导开始前我科即床旁备气管切开,以防插管失败威胁母儿安全。
庞洁(肿瘤科,副主任医师):妊娠期间恶性肿瘤发病率约为0.07%~0.10%,其中最常见的是宫颈癌、乳腺癌、黑色素瘤、淋巴瘤和白血病[4],妊娠合并头颈部肿瘤相对罕见。妊娠合并恶性肿瘤给治疗带来很大难度,必须选择合适的治疗方案来确保孕妇和胎儿的安全。化疗对胎儿的影响与胎龄有关,在孕早期(孕12周以内)致畸的风险高达20%,孕中晚期应用化疗药物对胎儿并无显著影响,但仍存在胎儿宫内生长受限和中枢神经系统畸形的风险[5],在孕33周后应避免化疗[6],化疗药物及使用疗程的限制可能导致患者错过最佳治疗时机。在孕期任何时候都不推荐放疗。与化疗、放疗相比,在谨慎选择药物、麻醉方法及术式后,手术在妊娠的各个时期都是相对安全的,但应尽可能在孕中期(12~28周)实施[7]。该患者为肿瘤晚期,影像学可见病变累及上颌骨、颧骨、切牙管、软腭、双侧上颌窦、蝶窦、筛窦、额骨及颅底骨质形成溶骨性骨质破坏,且发生颈椎转移,目前已失去外科手术机会。
朱林红(新生儿科,副主任医师):癌症恶病质会引起代谢失调、神经内分泌失调、肌肉及脂肪减少等变化,而孕期机体代谢率远比孕前高,代谢失衡会导致胎儿生长发育受限。此外,本例产妇突出的并发症是重度贫血,严重贫血会增加新生儿低出生体重的风险[8]。该患儿为早产儿,且考虑到羊水过少时围生儿畸形与病死率明显增加,术中我科医生到场,做好了新生儿窒息复苏的准备,该患儿反应良好,Apgar评分(1 min-5 min-10 min)为10-10-10,出院后应注意患儿生长发育、体重增长,尽快进行遗传代谢病筛查。
张开龙(ICU,主任医师):患者带管转入ICU病房时,生命体征平稳,予头孢硫脒预防感染、益母草促子宫复旧、呼吸机辅助通气等对症治疗,术后2 d行套囊泄露实验未通过,患者不能脱机拔管,应本人及家属要求带管出院。
林雪梅(四川大学华西第二医院麻醉科,主任医师):本病例病情危重,手术及麻醉风险极大,纳入疑难危重病例管理。各科共同积极参与,制定了个体化的治疗方案,产妇手术顺利,显示了MDT的优越性。
1.本例诊断为妊娠合并右侧上颌骨腺样囊性癌。妊娠期间恶性肿瘤发病率较低,然而随着当代女性妊娠年龄的增高,妊娠期间合并恶性肿瘤的发病率呈明显上升趋势[5]。妊娠对肿瘤的影响如下:妊娠早期母体免疫系统在受到体内高性激素水平抑制的基础上,产生免疫抑制,使肿瘤得以生存和生长。此外,妊娠期激素分泌的变化会加速肿瘤的生长。有研究表明胎盘分泌雌孕激素可加速肿瘤如乳腺癌、宫颈癌及子宫内膜癌的生长[7],在部分头颈部肿瘤细胞中也发现有雌激素受体[9]。激素与细胞内受体结合后,可通过缩短细胞周期、减少细胞凋亡、促进血管生成等机制使癌细胞生长。因此产妇妊娠期间应进行规律产检,以便早期发现及治疗,医师也应重视患者主诉,辅以合适的影像学技术尽早诊断,避免忽略恶性肿瘤早期症状,导致恶性肿瘤进展迅速,预后不良。
2.该产妇病情复杂危重,麻醉方式首选全身麻醉。全麻剖宫产术中气管插管失败导致的通气困难是麻醉相关致产妇死亡的首要原因[10],因为孕妇耗氧量高且氧储备低,耐受缺氧时间短,一旦发生缺氧,可导致母亲及胎儿的严重不良后果。剖宫产术前应仔细体检评估气道,完善影像学检查,及时发现困难气道并做好术前准备。保留患者自主呼吸可避免由非急症气道发展为急症气道,且减少产妇发生返流误吸的风险。提高清醒气管插管成功率的关键是完善的气道表面麻醉及减少插管尝试次数,在此例中,环甲膜穿刺的麻醉效果较好,使患者较好地配合气管插管操作。此外,诱导过程中可以适当使用镇静镇痛药物,提高患者的耐受性及舒适度,减少咳嗽及咽喉反射,有助于减少操作次数及保持血流动力学平稳,但需警惕呼吸抑制及气道塌陷发生的可能。困难产科气道的管理需要多学科的共同协作,在气管插管前,耳鼻喉科医师需备气管切开,产科医师应做好紧急剖宫产的准备。
3.对此类严重气道梗阻患者,为保证剖宫产术中、术后安全,手术前最好行气管切开。且困难气道患者术后于ICU中由于困难拔管导致的心脏骤停等严重不良事件发生率高于手术室内[11],拔管后再次插管往往比第一次插管更加困难,易导致缺氧、神经系统损伤、死亡等不良后果,应引起重视。该患者由于拔管困难加之肿瘤进展,最终预后较差。对于ICU中困难拔管患者,应考虑延迟拔管,拔管前可应用地塞米松减轻水肿,有助于改善预后[12]。此外,还可以考虑气管交换导管辅助技术下气管拔管。此例患者鼻腔及咽喉部明显受累,且随着肿瘤的迅速进展,术后气道梗阻加重可能性大,所以早期气管切开有助于减少机械通气、重症监护时长和住院费用。
总之,妊娠合并头颈部恶性肿瘤临床少见,严重威胁母婴健康。一旦确诊,应由多学科团队实施个体化治疗,协同家属及早确定治疗方案,延长患者的生存期。对于肿瘤导致的困难气道,则应制定详细的麻醉计划,综合考虑麻醉医生的处理经验、可选择的气道管理工具、多学科团队的配合等方面,保证产妇及胎儿的生命安全。

