后路经皮微创椎弓根螺钉内固定术对脊柱骨折患者创伤应激状态、疼痛及功能恢复的影响
杨帆,张强,范海泉
(成都医学院第二附属医院·核工业四一六医院脊柱骨科,四川 成都 610051)
脊柱骨折主要是由外伤导致,其中胸腰椎体骨折较为常见,治疗不及时往往会导致脊柱畸形,易引起椎管狭窄、脊髓炎等,严重影响患者的生活质量,甚至可能会导致其死亡[1]。尽管脊柱骨折保守治疗有一定的疗效,但效果不够理想[2]。而手术治疗则疗效较确切,临床上常用的传统手术方法多为后路开放手术,但开放手术对患者所造成的创伤较大,手术过程中出血较多,一方面,引发各种并发症的风险较大,另一方面会导致患者的术后恢复较慢,对患者生活质量影响较大,容易遗留腰背疼痛等后遗症,因此目前也存在很多争议[3]。随着医疗技术的不断发展进步,手术治疗方式已逐渐从传统的开放手术转变为微创治疗,后路经皮微创椎弓根螺钉内固定术目前已被逐渐应用于脊柱骨折患者的微创手术治疗中,疗效较好,相比于传统开放手术,创伤较小[4]。本研究拟比较传统开放手术和后路经皮微创椎弓根螺钉内固定术两种手术方式对脊柱骨折患者的创伤应激状态、疼痛及功能恢复情况的影响。
1 资料与方法
1.1 一般资料
选取2017年1月至2020年1月成都医学院第二附属医院·核工业四一六医院收治的117例脊柱骨折患者作为研究对象。根据手术方式不同分为传统组(n=52)和微创组(n=65)。纳入标准:(1)符合脊柱骨折的相关诊断标准[5],胸腰椎背部疼痛、腰背活动受限查体胸腰椎后突畸形,并经影像学检查确诊;(2)单节段脊柱骨折;(3)椎管侵占率<30%;(4)根据美国脊柱损伤协会(American Spinal Injury Association,AISA)标准[6]分级为E级;(5)创伤性脊柱骨折。排除标准:(1)年龄<20岁、≥60岁;(2)患有骨质疏松症、腰椎管狭窄等;(3)合并恶性肿瘤者。本研究获得患者及其家属知情同意,并获得医院伦理委员会批准。两组患者年龄、性别、骨折类型、椎管侵占率以及AO分级[7](A1边缘压缩、A2劈裂骨折、A3不完全爆裂骨折、A4完全爆裂骨折)构成等比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
1.2 方法
微创组患者呈俯卧位,使用C型臂X光透视定位伤椎上下椎弓根位置,并在体表标记,根据标记情况取1.0~1.5 cm的纵向切口,在X光引导下进行穿刺,穿刺完成后置入导丝,取出穿刺针,置入扩张管进行逐级扩张,于X光透视下在伤椎上下椎体椎弓根拧入椎弓根螺钉并安放钛棒,经透视确认位置良好后固定螺帽,完成后冲洗伤口并进行缝合。传统组患者呈俯卧位,取12~15 cm切口,充分暴露伤椎部位及上下椎体,根据患者的骨折情况选择不同的进钉点,角度内倾10°~15°,置入椎弓根钉,放置连接棒恢复伤椎高度,完成后行伤口闭合。
1.3 观察指标
(1)计算术前及术后7 d的椎前缘高度百分比及后凸Cobb角(进行X检查,以伤椎下椎体下终板线及上锥体上终板线做垂直线,两线夹角即为Cobb角;椎前缘高度百分比为伤椎椎体前缘高度与正常椎体比值),并记录围手术期指标,包括手术切口长度、手术时间、术中出血量、住院时间等。(2)酶联免疫吸附法(enzyme linked immunosorbent assay,ELISA)检测血清皮质醇(cortisol,Cor)、C-反应蛋白(CRP)、促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)、肿瘤坏死因子α(TNF-α)含量:采集患者手术前及手术完成后1 d时的空腹静脉血4 mL,静置20~30 min,3 000 rpm离心15 min,取血清分装并于-80 ℃保存备用。ELISA根据试剂盒说明书稀释标准品分别制作Cor、CRP、ACTH和TNF-α标准曲线,将待测样品加入酶标包被板孔中,再加入生物素标记的抗体,封板后室温静置,弃去酶标板中的液体,PBST洗涤,加入显色液避光显色,加入终止液,置于酶标仪上,测定450 nm处的吸光度,根据标准曲线计算Cor、CRP、ACTH和TNF-α蛋白表达水平。Cor、CRP、TNF-α和ACTH试剂盒均购自江莱生物科技有限公司。(3)手术前、手术完成后7 d及3个月时使用视觉模拟评分法(visual analogue scale,VAS)[8]和功能障碍指数(oswestry disability index,ODI)[9]评估患者的疼痛程度和机体功能,VAS总分为10分,分数越高代表患者疼痛情况越严重,0分为无疼痛感,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛;ODI由疼痛强度、生活自理、提物、步行、坐立、站立、干扰睡眠、性生活、社会生活、旅游等十个维度构成,每个维度6个项目,每个项目1~5分,ODI越高代表功能恢复越差。
1.4 统计学分析
2 结果
2.1 微创组和传统组患者手术效果比较
术前,两组椎前缘高度百分比和后凸Cobb角比较,差异无统计学意义(P>0.05);手术治疗7 d后,微创组和传统组患者的椎前缘高度百分比高于术前(P<0.05)、后凸Cobb角均低于术前(P<0.05),但两组间差异无统计学意义(P>0.05)。见表2及图1。
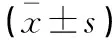
表2 微创组和传统组患者手术效果比较

2.2 微创组和传统组患者围术期指标比较
微创组患者的切口长度、手术时间、术中出血量及住院时间均低于传统组患者(P<0.05)。见表3。
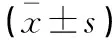
表3 微创组和传统组患者围术期指标比较
2.3 微创组和传统组患者的疼痛情况比较
术前,微创组和传统组患者的VAS评分比较,差异无统计学意义(P>0.05);术后7d,两组患者的VAS评分均低于术前(P<0.05),且微创组低于传统组(P>0.05);术后3个月,两组患者的VAS评分均低于术前(P<0.05)。见表4。
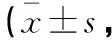
表4 微创组和传统组患者的VAS评分比较分)
2.4 微创组和传统组患者创伤应激状态比较
术前,两组患者的Cor、CRP、ACTH及TNF-α水平比较,差异无统计学意义(P>0.05);术后1 d,两组患者的Cor、CRP、ACTH及TNF-α水平高于术前(P<0.05),且微创组的Cor、CRP、ACTH、TNF-α水平均低于传统组(P<0.05)。见表5。
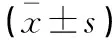
表5 微创组和传统组患者创伤应激状态比较
2.5 微创组和传统组患者的功能恢复情况比较
术前,两组患者的ODI评分比较,差异无统计学意义(P>0.05);术后7 d,两组患者的ODI评分均低于术前(P<0.05),且微创组低于传统组(P<0.05);术后3个月,两组患者的ODI评分均低于术前和术后7 d的ODI评分(P<0.05)。见表6。
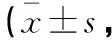
表6 微创组和传统组患者的ODI评分比较分)
3 讨论
胸腰椎骨折常由直接或间接的外伤导致,以往常常使用传统开放手术治疗,虽然手术效果良好,但是也存在很多不足[10]。本研究发现,传统组和微创组术后的椎前缘高度百分比和后凸Cobb角均得到了一定程度的改善,但两组间差异不显著,表明两种手术方式治疗脊柱骨折患者的效果相当,均可有效恢复患者的伤椎椎体高度,纠正后凸Cobb角。另外,微创组患者手术切口、手术时间、术中出血量以及住院时间均低于传统组患者。分析其原因可能为:传统的开放手术进行治疗时,手术切口较大,并且术中触及伤椎及其上下椎体的软组织,创伤较大,出血量多,且伤口部位长时间、大面积的暴露,增加感染发生的风险,不利于术后恢复[11-12]。
手术创伤会刺激患者发生应激反应,释放大量的炎症因子;且伤口暴露会导致病原微生物入侵,同样也会刺激机体释放炎症因子,促使CRP和TNF-α水平升高[13-14]。Cor和ACTH是一种可以反映机体的应激情况的应激激素,当患者机体受到创伤时其水平会提高[15]。本研究表明,两组患者术后机体血清的Cor、CRP、ACTH以及TNF-α水平均发生了一定程度的上升,且微创组患者血清Cor、CRP、ACTH以及TNF-α水平低于传统组。究其原因可能为微创手术创伤较小,对脊柱骨折患者造成的应激反应较小[16]。此外,本文还评估了两组患者术后的疼痛以及功能恢复情况,结果表明,患者在接受两种手术治疗后,疼痛程度明显降低,机体功能也得到了一定程度的恢复,但微创组患者的疼痛和功能恢复速度要快于传统组,可能原因是:术后疼痛情况与机体的炎症反应和应激反应密切相关,创口小的机体炎症反应和应激反应弱,进而导致术后疼痛感较轻[17-19]。但是,微创手术也存在一定的局限性,譬如,手术过程中无法直接观察到解剖结构,定位难度较大,另外由于手术过程需要多次透视引导,因此相比于开放手术,所造成的辐射影响也较大[20]。
综上所述,与传统开放手术相比,后路经皮微创椎弓根螺钉内固定术创伤较小,术后的创伤应激情况和疼痛感均更轻,功能恢复较快。

