DRGs在胃肠外科住院医疗服务绩效评价中的应用
刘骏峰 刘 莎 辛子艺
中山大学附属第一医院,510080 广东 广州
DRGs(diagnosis related groups)中文译为“疾病诊断相关分组”,本质上是一种病例组合工具。它以出院患者的病案首页为基础,综合考虑了患者的疾病诊断、手术操作和个体特征,将临床过程相近和医疗资源消耗相似的病例分到同一个组,从而让不同强度和复杂程度的医疗服务之间有可比性[1]。2015年,原国家卫生计生委指定北京市公共卫生信息中心开展全国DRGs研究与推广工作,建立CN-DRGs分组方案[2]。CN-DRGs分组方案先在临床经验论证的基础上产生若干个核心DRGs,再综合考虑患者的合并症、并发症和个体特征,经过数据统计处理形成具体的DRGs分组。2016年,广东省开始应用CN-DRGs分组器对全省二级以上的医疗机构开展住院医疗服务综合评价[3],已取得良好效果。广州市某三级甲等综合医院胃肠外科是国家临床重点专科,分为A、B、C 3个病区,本文运用DRGs相关指标对该院胃肠外科的医疗服务能力进行评价,旨在为医疗机构加强医疗服务管理和改善医疗服务绩效提供依据。
1 资料与方法
1.1 资料来源
本研究数据来自广州市某三甲医院2020年1月1日至12月31日胃肠外科3个病区6 570例住院病案首页数据,以及经CN-DRGs分组器(2018年版)分组后反馈的数据。
1.2 研究方法
以CN-DRGs分组器为工具,从能力、效率和安全3个维度,计算某院胃肠外科综合绩效得分,对胃肠外科的住院医疗服务绩效进行综合评价。能力指标包括3个指标:DRGs组数反映收治病例覆盖的疾病类型范围;病例组合指数(CMI)反映各学科收治病例的平均技术难度;每床位产出权重反映每床位的住院服务产出[4-6]。效率指标包括2个指标:费用消耗指数反映收治同类疾病所需要的费用;时间消耗指数反映收治同类疾病所需要的时间[7-8]。安全指标用低风险组病死率表示[9-10]。其中DRGs组数、CMI和每床位产出权重均为正向指标,费用消耗指数、时间消耗指数和低风险组病死率均为负向指标[11]。
运用综合指数法进行评价,以全年相关指标平均值作为标准值,正向指标采用实际值/标准值进行计算,负向指标采用标准值/实际值进行计算。其中,能力综合指数=某病区DRGs组数/各病区DRGs组数平均值×0.1+某病区CMI值/各病区CMI平均值×0.8+某病区每床位产出权重数/各病区每床位产出权重数平均值×0.1;效率综合指数=各病区费用消耗指数平均值/某病区费用消耗指数×0.5+各病区时间消耗指数平均值/某病区时间消耗指数×0.5;安全综合指数=1-低风险组病死率×100;综合指数=能力综合指数×0.8+效率综合指数×0.1+安全综合指数×0.1。综合指数越大反映该病区医疗服务绩效评价结果越好;反之,反映该病区医疗服务绩效评价结果越差[12-13]。所有的权重系数均通过德尔菲法确定。具体过程为向5名DRGs领域的专家就相关权重系数征求书面意见,然后将各位专家的意见汇总后形成图表,再分发给各位专家进行下一轮征询,通过3~4轮的征询,直到每位专家不再修改自己的意见为止。
2 结果
2.1 综合指数评价结果
能力方面,胃肠外科3个病区中,B病区的入组病例数最多,分析病例数为2 435例;收治病例疑难程度最高,CMI值为2.22;同时每床位产出权重也是最大,达到142.36。A病区覆盖的DRGs组数最大,为90组。效率方面,胃肠外科3个病区时间消耗指数均低于全省平均水平,表现优异,其中C病区时间消耗指数最低,为0.48;胃肠外科3个病区费用消耗指数均高于全省平均水平,其中A病区的费用消耗指数最高,为1.33。安全方面,胃肠外科3个病区2020年均未出现低风险组死亡病例。将上述DRGs指标经过综合指数法处理后,综合指数B病区排名第1,A病区第2,C病区第3。医疗服务能力综合指数按降序排名为B病区(1.099)、A病区(0.983)、C病区(0.901);医疗服务效率综合指数按降序排名为C病区(1.034)、B病区(1.017)、A病区(0.950);医疗服务安全综合指数均为满分。见表1。
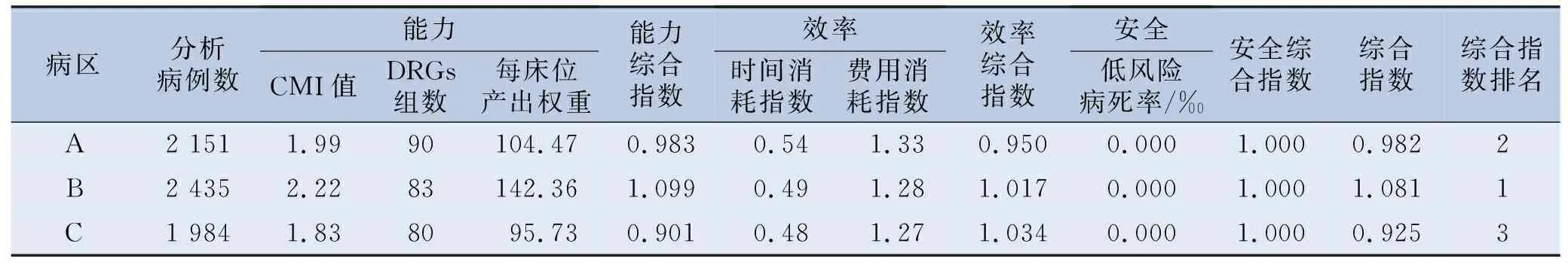
表1 某院胃肠外科各病区医疗服务绩效指标结果
2.2 病种结构比较
选取胃肠外科出院人数累计构成比超过80%的DRGs组,共6组,占比最高的DRGs组为RE19-恶性增生性疾病的化学治疗及/或分子靶向治疗,构成比53.35%。A病区构成比前3位的DRGs组由高到低为:RE19组、GB23组和GB15组,占比分别为57.28%、9.30%和7.76%;B病区构成比前3位的DRGs组由高到低为:RE19组、GB23组和GB15组,占比分别为52.90%、13.14%和6.90%;C病区构成比前3位的DRGs组由高到低为:RE19组、GE15组和GB23组,占比分别为49.65%、12.90%和8.06%。见表2。
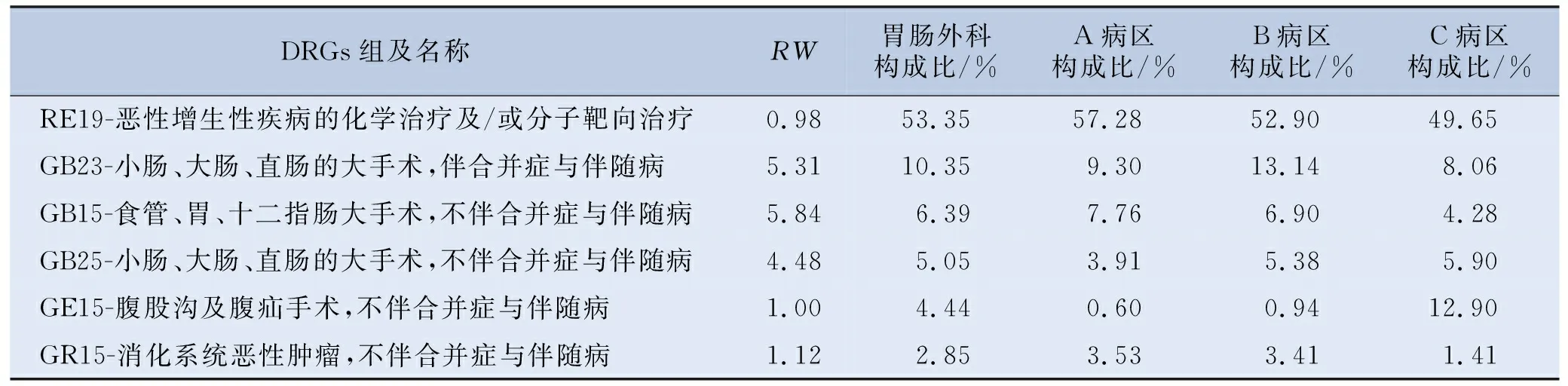
表2 某院胃肠外科出院人数累计构成比前80%DRGs组构成情况
2.3 效率指数方面
胃肠外科时间消耗指数为0.50,其中构成比例最高的RE19组时间消耗指数为0.19(-4.39 d)。所有DRGs组的时间消耗指数均低于广东省平均值。见表3。
胃肠外科费用消耗指数为1.29,其中构成比例最高的RE19组费用消耗指数为0.94(-773.37元)。除RE19组的费用消耗指数低于广东省平均值外,其余DRGs组均高于广东省平均值。见表3。
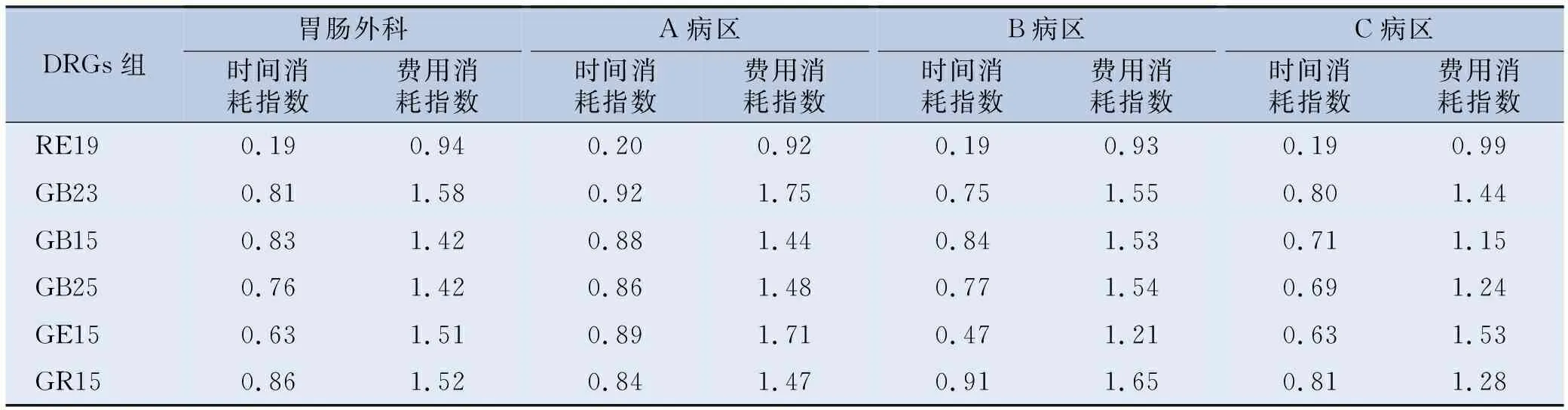
表3 某院胃肠外科时间消耗指数和费用消耗指数
3 讨论
3.1 综合绩效分析
综合指数排第1的病区为B病区,其能力指标排第1,效率指标排第2,安全指标方面未出现低风险组死亡病例;提示科室的绩效评价良好,应在保持能力优势的前提下,采取措施提高时间效率和费用效率。综合指数排第2的病区为A病区,其能力指标排第2,其中DRGs组数最大,效率指标排第3,安全指标方面未出现低风险组死亡病例;提示科室应增加收治病例难度和提高时间效率和费用效率。综合指数排第3的病区为C病区,能力指标排第3,效率指标排第1,安全指标方面未出现低风险组死亡病例;提示科室应在保持效率优势的前提下,扩大收治范围和增加收治病例难度。郑博闻等[14]在泌尿科住院医疗服务DRGs评价中也做过类似的讨论。DRGs使得医疗服务绩效评价在横向和纵向2个维度都具有可比性,既能帮助科室发现自身的优势与不足,从而有针对性地予以调整和控制;也为医疗机构提高医疗服务能力提供数据支持,从而更多地进行资源整合和重新分配。
3.2 收治结构分析
胃肠外科收治病种,主要集中在RE19、GB23、GB15、GB25、GE15和GR15组,这些DRGs组占胃肠外科分析病例数的80%以上,各病区收治病种各有侧重。其中A病区侧重于收治肿瘤化疗和胃肠道肿瘤手术患者,B病区侧重于收治肿瘤化疗和胃肠道肿瘤手术患者,C病区侧重于收治肿瘤化疗、腹股沟疝手术和肠道肿瘤手术患者。不同病区对自身科室发展有着不同的目标,利用DRGs指标可以发现本病区在学科中的定位,从而为调整病区发展战略提供数据支持。3个病区都存在肿瘤化疗患者占比过高的问题,影响了手术患者的收治。医疗机构应在搭建日间化疗中心的基础上,把肿瘤化疗患者分流到日间化疗中心进行门诊治疗,从而让相关病区有能力收治更多的手术患者,实现科室的发展目标。
3.3 效率指数分析
2020年胃肠外科时间效率方面表现较好,所有DRGs组的时间消耗指数均低于广东省平均值。2020年胃肠外科的费用效率表现较差。表现较差的3个组分别是GB23、GR15和GE15,提示科室应重点针对这3个DRGs组进行费用管控。科室可以根据效率指标精准定位效率表现较差的DRGs组,在保证医疗安全的前提下,采取措施提高效率[15]。
通过对各病区同一DRGs组的时间消耗指数和费用消耗指数进行对比分析发现,在收治GB23组患者时,时间效率最高的是B病区,C病区次之;费用效率最高的是C病区,B病区次之。在收治GB15组患者时,时间效率和费用效率最高的都是C病区。在收治GB25组患者时,时间效率和费用效率最高的都是C病区。在收治GE15组患者时,时间效率和费用效率最高的都是B病区。在收治GR15组患者,时间效率和费用效率最高的都是C病区。根据上述结果,B病区应提高GB23和GE15组患者的收治比例;C病区应提高GB15、GB25和GR15组患者的收治比例。
3.4 对医院管理的启示
DRGs是以住院病案首页数据为基础而建立的一种病例组合工具,规范临床医师病案书写, 保证住院病案首页数据的准确性,是DRGs 分组准确的重要前提。根据2020年国家病案质控中心基线调查数据显示,全国病案首页主要诊断编码正确率仅为65%,提高病案首页主要诊断编码正确率成为2021年国家医疗质量安全十大改进目标之一。因此,必须面向临床医师开展主要诊断和主要手术操作选择原则的相关培训,进一步完善本机构编码员培训计划,加强编码人员规范化培训,持续提高编码员的编码水平,注意加强编码员与临床医师的紧密协作与沟通。同时加强信息系统建设,建立符合DRGs病案首页数据应用的质控体系,加强住院病案首页数据的日常监测与质控,指导临床科室利用DRGs 分组数据进行医疗质量管理,实现对病案首页数据质量的持续改进,提升医疗服务水平。
运用综合指数法对医院各病区的DRGs指标进行分析,使得各病区的住院医疗服务绩效评价能够有效地进行横向比较,不同科室的医疗服务绩效评价具有可比性和可操作性。DRGs指标能够从多个维度对科室的医疗服务绩效进行分析,为医院绩效评价和精细化管理提供数据支持

