临床护理路径在重症颅脑损伤护理中的应用研究
裴冬梅
(平原县第一人民医院 山东 德州 253100)
重症颅脑损伤患者在临床急救中易出现死亡现象[1],一般是外界暴力导致头部发生损伤,可能对机体的颅骨、脑组织、头皮的等内容物造成伤害[2]。在该类患者急救中,容易出现相关并发症,所以非常需要快速、准确的抢救及护理工作,传统的护理已经不能满足现代的急救[3],有报告提出临床护理路径(Clinical Nursing Pathway,CNP),是采用图表的形式记录护理的所有内容[4],从而对患者提供全面的护理,同时保证护理工作有序进行,避免发生遗漏或重复护理现象[5],可以保证护理质量和效率。此次研究在颅脑损伤患者护理中增加CHP的临床价值,具体如下:
1 资料与方法
1.1一般资料
研究时间从2019年4月持续到2020年4月,88例重症患者均来自于我院住院部接收的颅脑损伤患者中,选用双盲法将其划分为路径组和传统组,n=44例/组。表1内数据经比对可得出,结果不具有差异性(P>0.05)。

表1 两组一般资料
1.2方法
(1)对传统组重症颅脑损伤患者采取传统常规急救护理,对路径组重症颅脑损伤患者加入CNP护理模式。
(2)CNP护理模式方法:①每周固定一天检查急救物资等用品,每次急救后,护理人员及时补充急救物资,保证所有急救物资处于充足状态,为急救提供保障。同时在建立急救物资档案,每日做好物品交接,使用后填好相关使用记录。②根据接诊的患者情况分配1~2名护理人员,配合医生进行急救工作,护理人员根据医生指导完成对患者病情的评估,依据相关病情评估,给予患者降低颅压、吸氧、止血等相应的护理措施,同时尽快监测患者的心率、脉搏、呼吸等生命指标。③在抢救的过程中,护理人员需要填写病人相关信息以及抢救工作记录,指导家属办理相关手续。④在急救中对患者及其家属进行心理引导,患者发生重症颅脑出血后,患者的心理会发生很大的变化,恐惧、担心、害怕、紧张等不良心理会影响急救效果;护理人员在急救中需要保持关怀、真诚的工作态度,关心患者情绪以及感受,鼓励患者勇敢面对疾病,积极配合医护人员的治疗护理工作。护理人员还需估计家属的情绪与心理状态,及时告知患者的病情、治疗手段、预期效果,鼓励家属振作起来,陪同患者接受治疗。⑤在急救时,对患者的生命体征指标要时刻关注,并建立两到三条静脉通道,完成医生要求的处理措施。⑥急救结束后与神经外科人员做好病情、用药、注意事项、管路的交接工作。
1.3判定指标
(1)比较两组护理实施前后肢体运动功能评分(Fugl-Meyer)、卒中量表评分(NIH Stroke Scale,NIHSS)、格拉斯哥昏迷指数评分(Glasgow Coma Scale,GCS)。①肢体运动功能评分包括关节活动、四肢感觉恢复、平衡以及上下肢五个项目评定。②卒中量表对患者的神经功能损伤情况进行评分。③格拉斯哥昏迷指数的评分标准分为5分、4分、3分、2分、1分,分值越接近5分,患者的恢复状态越好,反之,患者的昏迷状态越严重。
(2)比较两组护理实施前后皮疹、肺部感染、切口感染、压疮四种并发症的发生情况。
(3)比较两组患者住院费用、住院时间以及患者的满意度,采用本院自制的调查表(100分),分值越高,患者越满意。
(4)比较实施护理前后炎性细胞因子水平(IL-6、IL-8、ICAM-1、TNF-α)。
1.4统计学分析
试验各指标均通过统计学软件SPSS25.0检验,以均数±标准差表示计量资料,采用x2检验。组件数据差异比较采用t检验,卡方比对计量资料(%)率,组间数据有差异(P<0.05)。
2 结果
2.1比较两组护理实施前后Fugl-Meyer、NIHSS、GCS评分
路径组与传统组护理实施后Fugl-Meyer评分显著高于实施护理前,护理实施后NIHSS、GCS评分显著低于实施护理前,差异明显(p<0.05);路径组实施护理后Fugl-Meyer显著高于传统组,NIHSS、GCS评分显著低于传统组,差异明显(p<0.05),见表2。

表2 比较两组护理实施前后Fugl-Meyer、NIHSS、GCS评分
2.2比较两组护理实施前后四种并发症的发生率[例(%)]
路径组实施护理后皮疹、肺部感染、切口感染、压疮四种并发症的发生率显著低于传统组,差异明显(p<0.05),见表3。

表3 比较两组护理实施前后四种并发症的发生率[例(%)]
2.3比较两组患者住院情况
路径组住院费用及时间低于传统组,满意度高于传统组,差异明显(p<0.05),见表4。
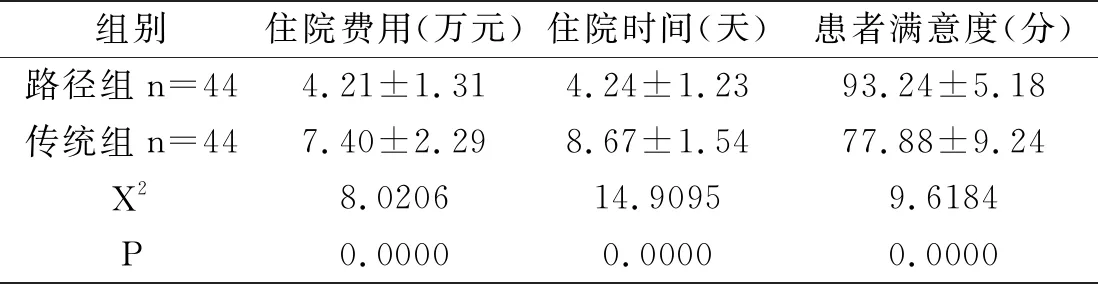
表4 比较两组患者住院情况
2.3比较两组实施护理前后炎性细胞因子水平
实施护理后路径组炎性细胞因子水平显著低于传统组,差异明显(p<0.05);实施护理前两组炎性细胞因子水平差异不明显(p>0.05),见表4。

表4 比较两组实施护理前后炎性细胞因子水平(ng/L)
3 讨论
颅脑损伤重症患者大部分会出现抽搐、头痛、昏迷、呕吐等表现[6],该类患者具有较高的致残率[7]。临床有相关研究指出,颅脑损伤严重的患者体内会出现数量较多的炎性细胞因子,而高水平的炎性细胞因子会提高患者的代谢水平,加重炎性应激反应[8],从而导致多种器官衰竭或死亡。IL-8、IL-6两种白介素炎性细胞因子是颅脑损伤发生后在机体内最先出现[9],两种因子参与其他多种炎性细胞因子的激活以及相互作用,同时还参与脑部神经内部的破坏过程,导致脑组织内产生炎症应激性损伤。TNF-α在正常机体内表达水平较低[10],其对脑内神经组织的信息传递中有很重要的作用;有研究数据表明,人体颅脑发生损害后,TNF-α在机体内的表达水平会显著升高,使脑血管功能出现异常,从而加重机体脑水肿的严重程度。颅脑损伤发生炎性反应的首要条件是炎性细胞在脑血管内皮组织上发生黏附反应,在这过程中需要介导黏附的黏附分子-ICAM-1,其在黏附反应中有重要作用;ICAM-1水平在体内升高,会增大脑血管内皮组织与炎性细胞的黏附作用,从而给脑组织带来损伤。
此次研究数据显示,实施护理后路径组炎性细胞因子水平(IL-6、IL-8、ICAM-1、TNF-α)均显著低于传统组,且Fugl-Meyer评分、患者满意度显著高于传统组,NIHSS、GCS评分、并发症发生率、住院费用及时间均显著低于传统组,差异明显(p<0.05)。上述数据表明临床路径护理在颅脑损伤患者急救中应用效果优良,CNP模式对患者的一般资料、病情评估、诊断、用药、治疗、护理以及其他内容均做了详细的计划,以图表的形式将护理内容包含在内,有助于护理人员加快护理工作速度,提高医生与护理人员的配合度,有助于改善护理效率,避免护理过程中出现遗漏、重复现象,及时并准确地配合医生进行急救,有助于提高急救效果。
综上所述,在颅脑损伤患者急救中应用CNP模式护理效果优良,有利于神经功能、肢体运动的恢复,减少住院花费和时间,患者也更加青睐路径护理。