HIV-1抗体不确定和阴性者WB条带及病毒载量分析
张 之,卢 静,徐晓琴,周 莹,胡海洋,傅更锋
0 引 言
近年来,随着HIV宣传力度的持续加大,大众主动检测意识加强,HIV筛查方法灵敏度的提高,每年新发现的HIV感染者及AIDS患者数呈增加趋势,HIV的诊断渐趋复杂。早发现、早治疗是预防艾滋病传播的有效手段,是艾滋病防控策略的重要内容[1]。由于检测方法的局限性,蛋白印迹试验(WB)实验存在检测窗口期较长,敏感性不高,且对于免疫应答较差的晚期HIV感染者出现无反应等局限,容易对处于上述阶段的HIV感染者造成误判或漏诊的风险[2]。随着检测技术的发展,病毒载量测定逐渐被应用于临床研究和观察中,核酸检测作为《全国艾滋病检测技术规范》(2020年修订版)推荐使用的补充试验,具有检测窗口期短的优势,刚好弥补WB试验的不足[3]。但国内外关于其在HIV-1抗体不确定和阴性个案中的作用的研究甚少。本研究对江苏省艾滋病确证中心实验室 HIV-1抗体不确定和HIV抗体阴性的检测者进行病毒载量检测,并结合其WB条带进行分析,验证病毒载量检测作为补充实验在HIV感染中的诊断意义,为提高HIV早期和极晚期的检测能力,缩短HIV检测窗口期提供理论依据。
1 材料与方法
1.1 样品来源选取2015年至2020年江苏省艾滋病确证中心实验室WB判定为HIV-1抗体不确定和HIV抗体阴性的151份样品。WB确证实验采用MP公司生产的HIV1+2型抗体检测试剂盒;病毒载量检测采用雅培公司M2000仪器及相关试剂。
1.2方法
1.2.1 HIV抗体补充实验WB确证试验严格按照HIV1 + 2型抗体检测试剂说明书操作,所有检测试剂均在有效期内。WB结果判定严格按照《全国艾滋病检测技术规范》(2015年修订版)[2]和试剂说明书要求执行。 WB的方法是硝酸纤维试剂膜条上结合了天然灭活HIV-1型病毒蛋白分离颗粒和特异性的HIV-2型合成多肽,与血浆中HIV特异性抗体结合,结合后的抗体再通过与带有碱性磷酸酶的羊抗人IgG抗体结合,加入底物反应显色,检测的是机体产生的特异性抗体。
1.2.2HIV-1病毒载量检测HIV-1病毒载量目标序列是pol整合酶,检测的是血浆中病毒的量,最低检出限为150拷贝/mL;实验操作严格按照试剂说明书进行。
1.3随访对患者进行随访,随访时间2015年1月至2020年12月,2~8周,平均为5周,对初次WB结果为不确定和阴性的样品进行WB条带随访检测,随访结果分为:阳性、不确定及阴性。
1.4分析指标①HIV-1抗体不确定样本WB带型经随访后的阳转情况分析 ;②将病毒载量按照TND(Target Not Detected)、<5000(拷贝/mL)、5000~10 000(拷贝/mL)和>10 000(拷贝/mL)分成不同水平,分析不同WB带型病毒载量的检测水平; ③分析不同水平病毒载量的样本经随访后WB条带阳转的情况; ④分析失访样本中WB带型及检测出病毒载量的分布,评估失访样本的传播风险;⑤探索WB条带为阴性的样本中病毒载量检测率及阳转率。

2 结 果
2.1 HIV-1抗体不确定样本WB带型及随访结果共检测出HIV-1抗体不确定样本127份,其中105份(82.7%)成功随访,22份(17.3%)失访,共出现了9种带型。84份(80.0%)阳转,16份(15.2%)仍为HIV-1抗体不确定,5份(4.8%)为阴性。其中,env+gag区同时出现条带的病例阳转率最高[71份(95.9%)],gp160+p24+p17带型的病例阳转率为100%。只出现gag区条带,尤其是出现p24条带的随访后呈HIV-1抗体不确定结果的比例最高[9份(64.3%)]。仅pol区出现条带的样本阴性率最高(100%),其次为gag区。见表1。

表1 105例 HIV-1抗体不确定样本的WB带型分布及随访抗体阳转情况(n)
2.2HIV-1抗体不确定带型与病毒载量的关系82份样品中 env+gag区条带的病例病毒载量检出率最高[78份(95.1%)],其中>5000拷贝/mL 73份(89.0%),>10 000拷贝/mL 72份(87.8%);其次为仅env区出现条带的病例病毒载量检出率为14份(60.9%),>5000拷贝/mL 13份(56.5%),>10 000拷贝/mL 12份(52.2%);仅gag区或pol区出现条带的病例病毒载量未检出的比例最高[18份(90.0%)],仅有2(10%)份检出病毒载量,且均高于10 000拷贝/mL。见表2。

表2 126份不确定HIV-1抗体不确定带型与病毒载量的关系
2.3不同病毒载量的HIV- 1 抗体不确定病例的转归情况126份HIV-1抗体不确定样本中进行了核酸检测,94(74.6%)份样本检测出病毒载量,其中86(91.5%)份样本病毒载量>10 000拷贝/mL,32(25.4%)份样本未检出病毒载量。94份样本中除失访病例外,84份均转HIV-1抗体阳性,仅3份仍为不确定。见表3。特殊病例转归:1份初次检测时病载未检测,WB带型为gp160+gp120,2周后WB带型为gp160+gp120+gp41+p24,可判为HIV-1抗体阳性(病载为1 161 600拷贝/mL),4周后WB带型为gp160+gp120+gp41,判为HIV抗体不确定(病毒载量值为6583拷贝/mL)。1份WB条带为gp160+p24(病载为74 973拷贝/mL),1个月后条带可判阳性进展为gp160+gp120+ p24+p17(病毒载量为83 916拷贝/mL),在转阳后的2~3个月内开始抗病毒治疗,治疗1个月之后WB条带变为不确定,为gp160+p24(病毒载量为346拷贝/mL)。
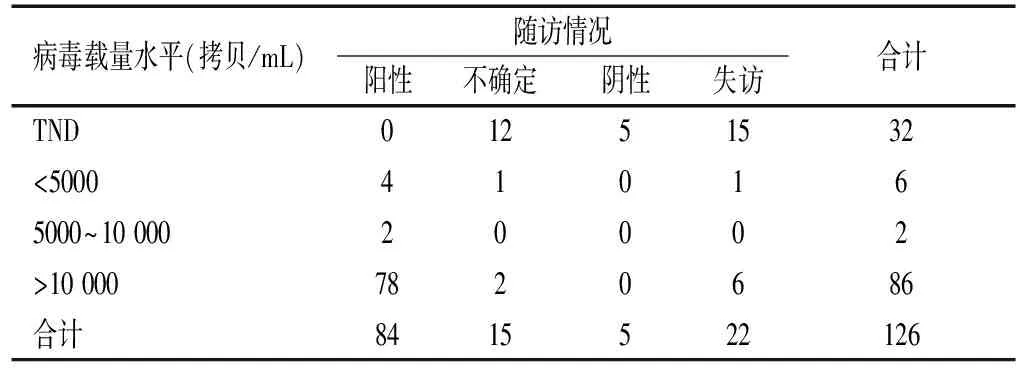
表3 不同病毒载量的HIV- 1 抗体不确定病例的转归情况(n)
2.4失访样本病毒载量结果分析22例失访样品中,env区条带共17份(77.3%);env+gag区同时出现条带共9份,6(66.7%)份检出病毒载量,其中5份病载水平>10 000拷贝/mL,;仅出现env区条带的失访样品中,仅gp160的均未检出病毒载量,出现gp160+gp120+gp41条带的检出较高的病毒载量水平;仅出现gp160+p66条带和仅出现p24条带的失访样品,病毒载量均未检出。见表4。

表4 失访样本WB带型和病毒载量分布情况(n)
2.5阴性样本条带与病毒载量结果分析24份阴性样本中2份样本病毒载量水平较高,均>107拷贝/mL。阴性病例中1例随访结果仍为阴性, 2例高病载病例均转阳。见表5。
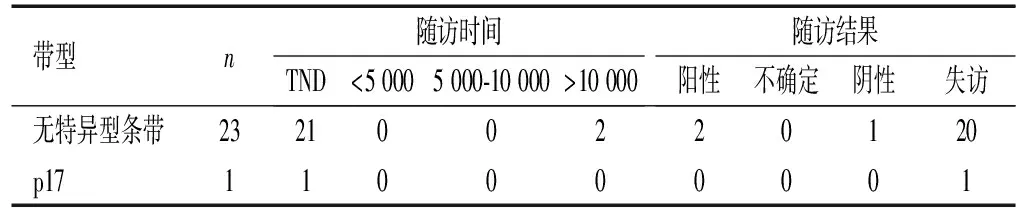
表5 24例 HIV-1抗体阴性样本的WB带型分布及后续随访情况(n)
3 讨 论
本研究结果显示HIV-1抗体不确定的病例随访率超过80%,与张荣秋等[5]随访率相近,高于一些其他报道[1, 6]。本研究中,HIV-1抗体不确定的样本中,条带占比最高的依次为gp160+p24、gp160和p24,其中以gp160+p24最为常见,与其他研究[6-8]相似。结合病毒载量结果分析得出,条带呈现gp160+p24+p17、gp160+gp120+gp41和gp160+gp120的病例病毒载量水平均在10 000拷贝/mL以上,且均转为HIV-1抗体阳性病例,而gp160+p24条带出现病毒载量数值不论高低,仅1例条带不进展,其余均转为HIV-1抗体阳性,阳转率高达98.6%,核酸结果与WB随访结果基本一致。这提示我们,当不确定条带出现上述四种带型时,辅以核酸检测作为补充试验,可大大缩短诊断时间,减少因随访时间较长而带来的的治疗的延误及传播风险。本次研究结果显示仅出现gp160条带且病毒载量水平>5000拷贝/mL时,阳转率同样高达100%;而一例仅出现gp160条带但病毒载量<1000拷贝/mL,随访后未阳转;另有3例病毒载量未检出对象中,随访后均未阳转;这提示我们对gp160条带的病例应结合病毒载量结果加以判断,对于未检出或低病载结果需慎重对待并再次随访。当仅出现gag(p24为主)或pol区条带时,病毒载量检出率非常低(10%),随访结果也以条带不确定和阴性为主,与高敏等[1]结果一致,这可能与病理或生理性因素如怀孕或自身免疫性疾病等引起生物学变化而导致的非特异性反应有关[9],会较长时间出现个别条带[10-11]。在这种情况下,结合流行病学史与核酸结果可有效辅助医师对HIV感染进行综合判断。
本研究发现2例条带减退的特殊病例,均在第一次随访时条带可判为阳性,而在第二次随访时部分条带消失,不足以判为阳性。第1例可能与其较早进行抗病毒治疗有关,服药后病毒载量降低、体内抗原刺激不足导致抗体应答减弱;而第2例则有可能与其初次检测时处于疾病晚期机体免疫反应较弱,住院治疗后抗体出现,而后由于对药物不敏感或依从性不好等原因导致机体免疫系统再次被破坏导致某些特异性条带(如p24)无反应有关[12-14];这两例特殊病例提示我们应谨慎对待极早期感染者、暴露预防用药咨询者和出现症状的晚期患者的疾病判断,加强上述人群核酸检测的普及性,密切关注其WB条带进展,慎重应对暴露前后预防用药对实验室检测和HIV感染的诊断带来的挑战。对于失访的HIV-1抗体不确定病例,从本研究结果看出,gp160+p24条带的病毒载量检出率较高,这提示出现gp160+p24条带的病例传播HIV的风险较高,应加强对其监测随访和宣传教育,提高患者主动检测意识,减少疾病传播的风险。
此外,本研究24份阴性样本做了核酸检测,其中2份样本检测出高水平病载,均>107拷贝/mL,1例为极早期感染者,另1例为已经出现临床症状的极晚期感染者,CD4水平<200个/μL,均转阳且接受抗病毒治疗;其余样本均未检出病毒载量。这一结果提示核酸检测因其窗口期短,敏感性高的优势,在极早期和极晚期病例的发现中起到非常重要的作用,对于检测结果为HIV抗体阴性的高危行为人群也应建议其进行核酸检测,同时注意核酸检测未检出结果或低于最低检出限结果并不能排除HIV感染的可能[3, 15],仍需加强对高危行为人群的随访。
综上所述,病毒载量检测对极早期和极晚期的病例发现有非常积极的作用,可以减少病毒在高危人群中的传播风险[16];其检测结果与WB不确定带型相结合可缩短HIV诊断的窗口期。结合流行病学资料和WB带型以及CD4细胞计数水平等综合因素[17],也可对未感染者的排除提供重要参考。因此,对高危行为人群WB不确定和阴性样本应尽早进行核酸检测,应积极应用HIV核酸检测技术,实现艾滋病的早发现、早诊断、早治疗,减少艾滋病传播,向实现 “2030全球消除艾滋病计划" 迈进。

