高分辨率磁共振成像增强扫描下大脑中动脉粥样硬化斑块的强化特点对频发前循环短暂性脑缺血发作的预测价值
徐金辉,张保朝
短暂性脑缺血发作(transient ischemic attack,TIA)为远期缺血性卒中事件的发生提供了“超级预警”信号[1-2]。其中24 h内发作次数≥2次的TIA被称为频发TIA,否则为非频发TIA[3]。频发TIA本质上属于TIA的特殊发作形式,其特殊性主要体现在短期内频繁发作及随后更高的卒中风险[4]。针对频发TIA,目前尚缺乏十分可靠的风险评估手段。目前认为,颅内动脉粥样硬化性疾病(intracranial atherosclerotic diseases,ICAD)是造成我国居民发生TIA的“罪魁祸首”[5]。ICAD中易损斑块的出现与缺血性脑血管病的发生紧密相关,而炎症反应是斑块易损性的重要危险因素之一[6-8]。随着医学影像技术的发展,高分辨率(high resolution,HR)-磁共振成像(magnetic resonance imaging,MRI)基于其无创、高分辨率的特点成为近年来ICAD相关研究领域的热点,且研究证实,HR-MRI增强扫描下粥样硬化斑块的强化特点能够很好地反映斑块内的新生血管情况及炎症反应情况,这也将频发TIA的病因学研究带入了一个崭新的时代[9]。而前循环TIA以大脑中动脉(middle cerebral artery,MCA)粥样硬化最为多见[5]。本研究利用HR-MRI增强扫描技术观察前循环TIA患者MCA粥样硬化斑块的强化特点,并分析其预测频发前循环TIA的价值,旨在为临床预防频发前循环TIA提供指导。
1 对象与方法
1.1 研究对象 选取2019年12月至2021年3月南阳市中心医院神经内科收治的前循环TIA患者118例为研究对象。纳入标准:(1)年龄≥18周岁;(2)临床症状或体征符合前循环TIA的特点,且符合第8版《神经病学》[10]中前循环TIA的诊断标准;(3)磁共振血管成像(magnetic resonance angiography,MRA)检查提示有单侧MCA粥样硬化狭窄,而弥散加权成像(diffusion weighted imaging,DWI)上却未找到急性脑梗死灶(高信号);(4)颅脑MRI常规扫描、责任斑块的HR-MRI平扫及增强扫描均于入院当天完成,且图像质量合格。排除标准:(1)存在心源性卒中的高风险因素(心房颤动、卵圆孔未闭、人工瓣膜疾病或扩张型心肌病)者;(2)伴有非动脉粥样硬化性疾病(癫痫、脑出血、烟雾病或动脉夹层等)者;(3)责任斑块所在血管不是MCA者;(4)不宜行MRI检查者。本研究获得了南阳市中心医院临床试验伦理委员会的批准(SOP-IRB-KYLW-008),入组患者或家属均对本研究知情同意。
1.2 资料收集 收集患者的基线资料,包括年龄、性别、吸烟史、饮酒史及肥胖、高血压、冠状动脉粥样硬化性心脏病、糖尿病、高脂血症发生情况,并记录患者24 h内TIA发作频率。本研究中持续吸烟半年以上或者长期吸烟但戒烟时间不足半年者定义为有吸烟史;持续饮酒半年以上或者长期饮酒但戒酒时间不足半年者定义为有饮酒史;体质指数≥28 kg/m2定义为肥胖;高血压、冠状动脉粥样硬化性心脏病、糖尿病、高脂血症的诊断参考第9版《内科学》[11]中相应的诊断标准。根据患者24 h内TIA发作频率,将其分为频发组(≥2次,56例)和非频发组(<2次,62例)。
1.3 HR-MRI检查 采用美国GE公司研发的SignaVH/I 3.0T成像设备,配备的头颅线圈为8通道。首先对患者行颅脑MRI常规扫描,序列包括:平扫T1加权像(T1 weighted image,T1WI)、T2加权像(T2 weighted image,T2WI)、液体衰减反转恢复序列(fluid-attenuated inversion recovery,FLAIR)、DWI、三维时间飞跃法(3D-time of flight,3D-TOF)-MRA。在原始及重建好的MRA图像上分析责任血管走行及明确血管狭窄位置,接着垂直MCA最狭窄处对责任血管管壁行矢状位HR-MRI平扫及增强扫描,序列包括:T1WI、T2WI、质子密度加权像(proton density weighted image,PDWI)及T1WI+C。HR-MRI扫描序列自带压脂技术。增强扫描时经高压注射器静脉注射对比剂钆喷酸葡胺(德国Bayer Pharma公司),注射剂量为0.2 mmol/kg,注射速度为2 ml/s,2 min后行HR-MRI增强扫描。HR-MRI各个序列的定位均一致,常用序列参数如下:层厚为2 mm,间距为0.5 mm,视野(field of view,FOV)为130 mm×130 mm,矩阵为256×256,采用ZIP512技术,共扫描7~13层。
1.4 图像分析 将原始扫描图像传入图像后处理工作站处理后,由两位高年资影像科医师采用双盲法对图像进行观察分析(评价者对患者的临床资料不知晓),剔除管壁及管腔或斑块显示不清晰的图像,当评价结果存在分歧时需要两位医师沟通并达成一致意见。观察指标:(1)斑块位置:斑块位于MCA的M1段或M2段,M1段指从颈内动脉分叉延伸至侧裂段;M2段指自膝部至侧裂顶及环状沟段。(2)血管狭窄程度:在T1WI增强序列图像上手动勾画斑块所处的血管内外壁边界及病灶近端正常参照段血管的内外界,若斑块近端血管不可选用,则选取斑块远端的正常血管作为替代;测量斑块处及参照处的管腔面积并计算血管狭窄率,血管狭窄率(%)=(1-A/B)×100%,其中A代表斑块处管腔面积、B代表参照处管腔面积;以血管狭窄率<50%为轻度狭窄,≥50%且<70%为中度狭窄,≥70%为重度狭窄。(3)斑块强化特点:①强化等级:手动勾画T2WI上最狭窄层面血管管腔内外壁的轮廓,拷贝到同一层面T1WI、增强T1WI中,将内外壁轮廓间的平均信号强度(signal intensity,SI)分别作为斑块T1WI平扫SI、增强SI,同时测量参考血管壁及垂体漏斗增强前后的SI。为避免基线信号强度对测量结果的影响,于同一层面的邻近脑皮质,手动放置一个大小约为15 mm的圆形区域,测量其增强前后的SI,分别对斑块、参考血管壁、垂体漏斗3个位置增强前后的SI进行标准化处理,即SI标准化=SI感兴趣区-SI邻近脑皮质,计算强化率(enhancement ratio,ER),ER=增强后SI标准化-增强前SI标准化)/增强前SI标准化。通过斑块、参考血管壁、垂体漏斗的ER确定强化等级:斑块ER≤参考血管壁ER为0级,参考血管壁ER<斑块ER<垂体漏斗ER为1级,斑块ER≥垂体漏斗ER为2级[12]。②强化模式:参照SWARTZ等[13]的研究方法,血管壁的强化模式通过视觉评估可分为偏心性强化和向心性强化,其中血管壁非圆周强化或圆周强化的血管壁最薄处不足最厚处的一半定义为偏心性强化;血管壁环形或均一强化(血管壁最薄处至少为最厚处的一半)定义为向心性强化。
1.5 统计学方法 采用SAS 9.4统计学软件进行数据处理。符合正态分布的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验,等级资料组间比较采用Z检验;采用多因素Logistic回归分析(后退法)探讨频发前循环TIA的影响因素,并构建斑块强化特点预测频发前循环TIA的模型;采用ROC曲线评估斑块强化特点对频发前循环TIA的预测价值。双侧检验水准α=0.05。
2 结果
2.1 两组基线资料及斑块位置、血管狭窄程度比较 两组年龄、性别、斑块位置和有吸烟史、饮酒史者所占比例及肥胖、冠状动脉粥样硬化性心脏病、高脂血症发生率比较,差异无统计学意义(P>0.05);频发组高血压、糖尿病发生率高于非频发组,血管狭窄程度重于非频发组,差异有统计学意义(P<0.05),见表1。
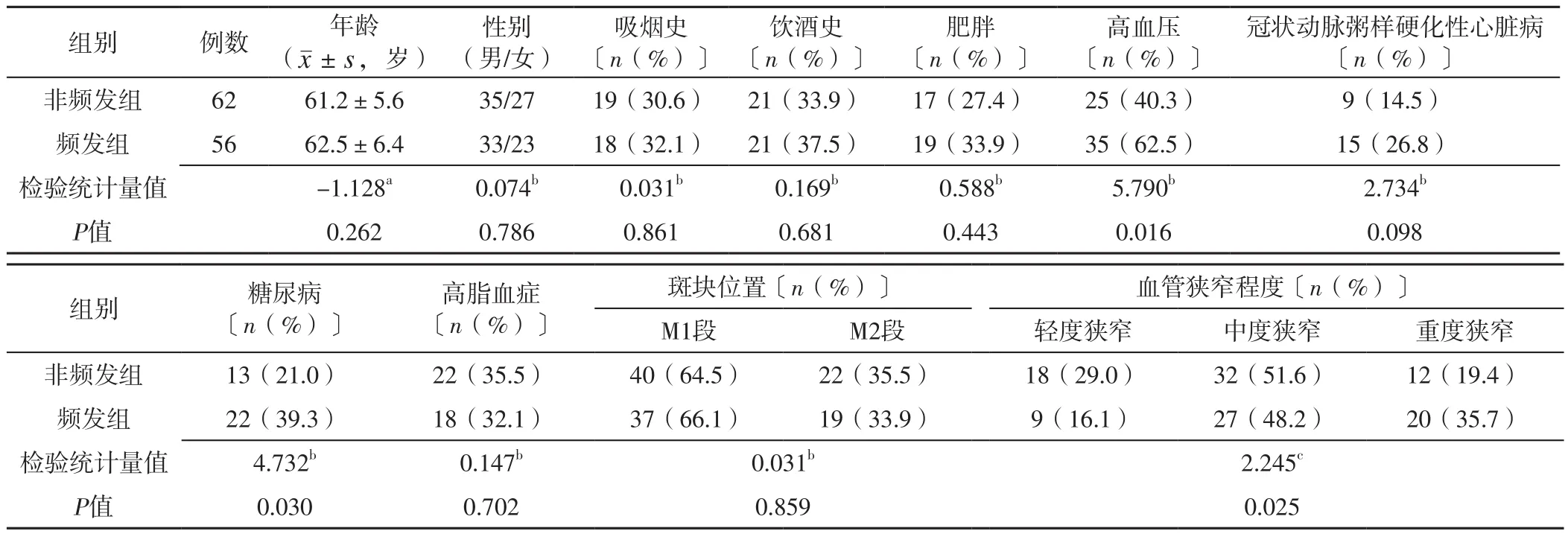
表1 频发组与非频发组基线资料及斑块位置、血管狭窄程度比较Table 1 Comparison of baseline data,plaque location and degree of vascular stenosis between frequent group and non-frequent group
2.2 两组斑块强化特点比较 频发组强化等级、偏心性强化率高于非频发组,差异有统计学意义(P<0.05),见表2。

表2 频发组与非频发组斑块强化特点比较〔n(%)〕Table 2 Comparison of plaque enhancement characteristics between frequent group and non-frequent group
2.3 频发前循环TIA影响因素的多因素Logistic回归分析 以高血压(赋值:无=0,有=1)、糖尿病(赋值:无=0,有=1)、血管狭窄程度(轻度狭窄=1,中度狭窄=2,重度狭窄=3)、强化等级(赋值:0级=0,1级=1,2级=2)、强化模式(赋值:偏心性强化=0,向心性强化=1)为自变量,频发前循环TIA情况为因变量(赋值:非频发=0,频发=1),进行多因素Logistic回归分析,结果显示,强化等级〔β=1.283,SE=0.551,Wald χ2=5.429,P=0.020,OR=3.607,95%CI(1.226,10.612)〕、强化模式〔β=-1.382,SE=0.689,Wald χ2=4.022,P=0.045,OR=0.251,95%CI(0.065,0.969)〕是频发前循环TIA的影响因素。
2.4 斑块强化特点预测频发前循环TIA的价值 根据多因素Logistic回归分析结果,构建斑块强化特点预测频发前循环TIA风险的模型,为Y=-1.697+1.283X1-1.382X2,其中Y为频发前循环TIA风险、X1为强化等级、X2为强化模式。ROC曲线分析结果显示,该模型预测频发前循环TIA的AUC为0.761〔95%CI(0.649,0.852)〕,最佳截断值为0.44,灵敏度为79.55%,特异度为64.52%,见图1。

图1 斑块强化特点预测频发前循环TIA的ROC曲线Figure 1 ROC curve of the characteristics of plaque enhancement in predicting the frequent anterior circulation TIA
3 讨论
虽然TIA临床症状较轻,持续时间不长(大多数持续1 h以内),但会明显增加缺血性卒中事件的发生风险[1]。《欧洲卒中组织(ESO)短暂性脑缺血发作管理指南》[14]将短期内复发性TIA视为高风险TIA的重要特征,并建议TIA发生后的24 h内医生应根据患者的发病情况对其进行复发风险评估。目前,TIA确切的发生发展机制尚未完全阐明。由于其发病机制的复杂性,学术界就如何对TIA进行频发风险评估目前也暂未达成一致意见。当前,因动脉粥样硬化造成的管腔狭窄仍然是临床医生评判患者TIA病情严重程度的主要依据,如赵晓玲等[15]认为频发TIA患者的血管狭窄率以≥50%为主,非频发TIA患者以<50%为主。近年来随着影像技术的不断发展,HR-MRI在精确评估管腔狭窄程度的同时还能无创、清晰地显示血管壁的病理学特征,极大地弥补了常规血管成像仅能显示血管狭窄程度的缺点[16],为频发TIA的病因学研究搭建了一座新的“桥梁”。且随着HR-MRI研究的逐步深入,部分学者开始质疑单纯根据血管狭窄情况衡量缺血性脑血管病复发风险的可靠性[17]。本研究结果也显示,尽管单因素分析发现频发组血管狭窄程度重于非频发组,但多因素Logistic回归分析并未发现血管狭窄程度为频发前循环TIA的影响因素,这也进一步揭示了仅依据血管狭窄程度来评估TIA病情的局限性。
病理学资料显示,粥样硬化斑块是ICAD的原发损伤,炎症反应在动脉粥样硬化的发生发展、斑块易损性、栓子形成、缺血性脑病的发生中发挥着重要作用;ICAD常见的危险因素如高血压、糖尿病等通过低密度脂蛋白的氧化引起动脉血管内皮损伤,逐步引发血管内的一系列慢性炎症反应,不断促使粥样硬化斑块内新生血管的形成及更多单核-巨噬细胞和T淋巴细胞的趋附,最终导致斑块易损性增加[17]。另外,HR-MRI增强扫描时由于斑块内的炎症反应会改变血管内皮的通透性,对比剂会从血管漏出致使在T1WI上表现出独有的强化特征[18]。SKARPATHIOTAKIS等[19]研究表明,近4周内发生急性脑梗死的患者其颅内责任动脉均表现出粥样硬化斑块的强化,且急性脑梗死发生后随着时间的延长,斑块的强化程度却逐步降低。而国内的一项研究也表明,急性脑梗死患者中,中、晚期斑块中的强化等级为2级的比例较早期斑块明显减少,且血清超敏C反应蛋白(hypersensitive C-reactive protein,hs-CRP)水平随时间的推延也逐渐减低,与粥样硬化斑块的强化程度呈正相关[20]。以上两项研究均证实了HR-MRI增强扫描下斑块的强化程度可以很好地反映斑块内的炎症反应程度,且强化程度越高意味着斑块内的炎症反应越强。本研究多因素Logistic回归分析结果显示,强化等级是频发前循环TIA的影响因素,随着强化等级的增高,频发前循环TIA风险逐渐增大。当前循环TIA患者的责任斑块出现强化,尤其为2级强化时,说明斑块内的炎症反应较强,炎症反应尚处于急性期,此时的斑块相对较易失稳,可形成脱落的微栓子,从而阻塞远端血管,最终造成患者频发TIA。
既往关于斑块的强化模式与缺血性脑血管病事件关系的研究尚存在争议。KESAV等[21]研究显示,19例ICAD患者中有16例(84.2%)存在症状性血管病变,其HR-MRI T1增强扫描显示局灶性偏心性强化。SWARTZ等[13]对13例ICAD患者的斑块行HR-MRI增强扫描后发现,有12例患者的责任斑块的强化模式表现为偏心性及不规律性,并认为动脉粥样硬化斑块的偏心性强化为斑块的标志性强化模式。然而,肖嘉昱等[22]持相反意见,其认为偏心性强化斑块的管壁受累程度相对较轻,斑块的稳定性相对较高;而向心性强化斑块成分更为复杂,管壁累及范围>50%,提示更广泛的新生血管形成或炎症细胞浸润可更好地反映斑块的易损性,与DIELEMAN等[23]的研究结果相似。此外,FAKIH等[24]对38例隐源性卒中患者进行7T HR-MRI血管壁成像,共识别出了374个动脉节段中的153个颅内斑块,结果显示,与非罪犯斑块相比,罪犯斑块(n=36)具有更高的强化率和更多的向心性强化(P<0.01),且向心性强化(P=0.030)是罪犯斑块的独立预测因子。而本研究结果显示,频发组与非频发组均以偏心性强化为主,且频发组偏心性强化率高于非频发组;多因素Logistic回归分析结果显示,偏心性强化是频发前循环TIA的危险因素。病理学资料显示,斑块内的胶原纤维对斑块的稳定性发挥着重要的调节作用,而偏心性强化斑块中的胶原纤维数量较向心性强化斑块明显减少,又因为斑块的强化模式取决于斑块炎性成分及其受累血管壁的增厚模式,所以斑块的偏心性强化更能代表斑块的不稳定性[25]。因此,相较于向心性强化,斑块的偏心性强化会给患者带来更高的TIA频发风险。
此外,本研究根据多因素Logistic回归分析结果构建了斑块强化特点预测频发前循环TIA风险的模型,ROC曲线分析结果显示,该模型预测频发前循环TIA的AUC为0.761,提示斑块强化特点对频发前循环TIA有一定预测价值。
综上所述,HR-MRI增强扫描下MCA粥样硬化斑块的强化特点(强化等级及强化模式)是频发前循环TIA的影响因素,且其对频发前循环TIA有一定预测价值。临床医生应根据责任斑块的强化特点尽早对前循环TIA患者进行频发风险评估,这对于预防进一步卒中事件意义重大。另外,本研究尚存在一定局限性:第一,本研究为单中心研究,样本量有限,可能有一定偏倚;第二,本研究基于HR-MRI增强扫描只探讨了MCA粥样硬化斑块的强化特点对频发前循环TIA的预测价值,而后循环TIA并未被纳入本研究;第三,本研究未能对患者进行长期随访,记录这些TIA患者中有哪些是在3年或5年内发生了脑梗死,并用HR-MRI增强扫描的相关指标预测其是否会发生脑梗死,而这将更具有临床指导价值。
作者贡献:徐金辉、张保朝进行文章的构思与设计;徐金辉进行研究的实施与可行性分析,数据收集、整理、分析,结果分析与解释,撰写及修订论文;张保朝负责文章的质量控制及审校,并对文章整体负责、监督管理。
本文无利益冲突。

