定量脑电图指标对急性脑损伤患者意识状态的预测价值研究
徐斌,元小冬,张萍淑,赵营,王京,欧亚
意识障碍是神经内科危重症患者的常见症状之一,主要是因脑干上行网状激活系统和/或两侧大脑皮质功能严重受损所致,其是患者预后差和死亡率高的重要原因[1-2]。目前临床对于意识状态的评定主要依据格拉斯哥昏迷量表(Glasgow Coma Scale,GCS)评分,但不同人员评定结果略有差异,缺乏客观性,因此,早期预测意识障碍的发生及恢复情况具有非常重要的临床意义。脑电生理学监测技术是评价大脑皮质功能状态和脑功能损伤程度及意识障碍患者预后的重要方法,研究表明,脑电活动与神经重症患者的大脑功能关系密切[3-4]。定量脑电图(quantitative electroencephalogram,qEEG)作为一种新型的脑电生理学检测技术,可在经典的记录大脑神经元电生理活动的脑电图(electroencephalogram,EEG)基础上,将原始、复杂、多变的脑电生理学曲线图转化为定量、单一、有序的自然数据,从而提高对脑功能变化的敏感性[5]。本研究应用qEEG监测急性脑损伤患者各导联不同波段脑波绝对功率值及其相关比值,并分析其对患者意识状态(意识障碍、昏迷)的预测价值,从而为发生意识状态改变的患者的临床个体化诊治提供客观依据。
1 对象与方法
1.1 研究对象 前瞻性连续收集2020年9月至2021年6月在华北理工大学附属开滦总医院神经内科重症加强治疗病房诊治的急性脑损伤患者78例为研究对象,其中男60例,女18例;年龄29~88岁,平均(65.2±11.5)岁;疾病类型:缺血性脑卒中64例,出血性脑卒中12例,中枢神经系统感染1例,代谢性脑病1例。纳入标准:(1)年龄≥18岁;(2)视频脑电监测时间≥4 h;(3)SpO2≥95%。排除标准:(1)进行qEEG监测时应用冰毯、冰帽降温及应用镇静、催眠、麻醉类药物者;(2)行颅脑手术者;(3)有精神类疾病史者;(4)伴有非惊厥性癫痫、惊厥性癫痫者;(5)谵妄躁动者;(6)脑死亡者。依据GCS评分,将患者分为清醒组(GCS评分为15分,25例)、意识障碍组(GCS评分为9~14分,35例)、昏迷组(GCS评分为5~8分,18例)。GCS包括睁眼反应(得分范围为1~4分)、语言反应(得分范围为1~5分)、运动反应(得分范围为1~6分)3个项目,总分范围为3~15分;GCS评分为15分表示患者意识清楚,12~14分表示患者存在轻度意识障碍,9~11分表示患者存在中度意识障碍,5~8分表示患者昏迷,<5分表示患者有严重脑损伤[6]。本项研究符合《赫尔辛基宣言》,经华北理工大学附属开滦总医院医学伦理委员会批准同意(编号:2020011),且患者监护人对本研究知情同意。
1.2 研究方法
1.2.1 一般资料收集 收集患者一般资料,包括性别、年龄、吸烟情况、饮酒情况、高血压史、糖尿病史、高脂血症史、高同型半胱氨酸血症史。
1.2.2 qEEG监测 患者入院24~48 h应用北京太阳电子科技有限公司生产的SOLAR3000N型神经中央监护分析系统(血压、心率、呼吸、SpO2、脑电监测、睡眠监测)进行4~6 h的长时程连续视频脑电监测(continuous video electroence-phalogram,CVEEG),采用国际10/20系统安放16导联单极记录法记录左、右侧前额区(Fp1、Fp2)、额区(F3、F4)、中央区(C3、C4)、顶区(P3、P4)、枕区(O1、O2)、前颞区(F7、F8)、中颞区(T3、T4)、后颞区(T5、T6)的脑电数据。参考电极为双侧乳突,低频滤波为0.5 Hz,高频滤波为35 Hz,时间常数为0.3 s,各导联阻抗为20 kΩ以内。应用脑功能分析软件分析各导联α(8~13 Hz)、θ(4~7 Hz)、δ(1~3 Hz)、β(14~20 Hz)脑波绝对功率值,计算各导联、全脑平均α/θ、α/(δ+θ)脑波绝对功率比值,分析尺度为10 s,随机提取无干扰的CVEEG结果进行离线qEEG分析。
1.3 统计学方法 应用SPSS 20.0软件进行统计学分析。符合正态分布的计量资料以(±s)表示,多组间比较采用单因素方差分析,组间两两比较采用q检验;非正态分布的计量资料以M(P25,P75)表示,组间比较采用非参数检验。计数资料以相对数表示,组间比较采用χ2检验。采用ROC曲线分析全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生意识障碍、昏迷的价值。以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较 三组性别、年龄、吸烟率、饮酒率及有糖尿病、高脂血症、高同型半胱氨酸血症史者所占比例比较,差异无统计学意义(P>0.05);三组有高血压史者所占比例比较,差异有统计学意义(P<0.05)。意识障碍组有高血压史者所占比例高于清醒组,差异有统计学意义(P<0.05),见表1。
2.2 三组各导联α、θ、δ、β脑波绝对功率值比较 三组Fp1、Fp2、F3、F4、C3、C4、P3、O1、O2、F7、F8、T3、T4、T5、T6导联α脑波绝对功率值比较,差异有统计学意义(P<0.05);三组P4导联α脑波绝对功率值比较,差异无统计学意义(P>0.05)。意识障碍组、昏迷组Fp1、Fp2、F3、F4、C4、P3、O2、F8、T3、T5、T6导联α脑波绝对功率值低于清醒组,昏迷组C3、O1、F7、T4导联α脑波绝对功率值低于清醒组,差异有统计学意义(P<0.05);昏迷组Fp1导联α脑波绝对功率值低于意识障碍组,差异有统计学意义(P<0.05),见表2。
三组Fp1、Fp2、F3、F4、C3、C4、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联θ脑波绝对功率值比较,差异有统计学意义(P<0.05)。意识障碍组、昏迷组Fp1、Fp2、F3、F4、C3、C4、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联θ脑波绝对功率值高于清醒组,差异有统计学意义(P<0.05);昏迷组Fp1、Fp2、F3、F4、C3、C4、P3、O1、F8导联θ脑波绝对功率值高于意识障碍组,差异有统计学意义(P<0.05),见表2。
三组Fp1、Fp2、F3、F4、C3、P3、F7、F8导联δ脑波绝对功率值比较,差异有统计学意义(P<0.05);三组C4、P4、O1、O2、T3、T4、T5、T6导联δ脑波绝对功率值比较,差异无统计学意义(P>0.05)。昏迷组Fp1、Fp2、F3、F4、C3、P3、F7、F8导联δ脑波绝对功率值高于清醒组,差异有统计学意义(P<0.05);昏迷组Fp1、F3、C3导联δ脑波绝对功率值高于意识障碍组,差异有统计学意义(P<0.05),见表2。
三组Fp1、Fp2、F3、F4、C3、P3、O1、O2、F7、T3、T4、T5、T6导联β脑波绝对功率值比较,差异无统计学意义(P>0.05);三组C4、P4、F8导联β脑波绝对功率值比较,差异有统计学意义(P<0.05),见表2。
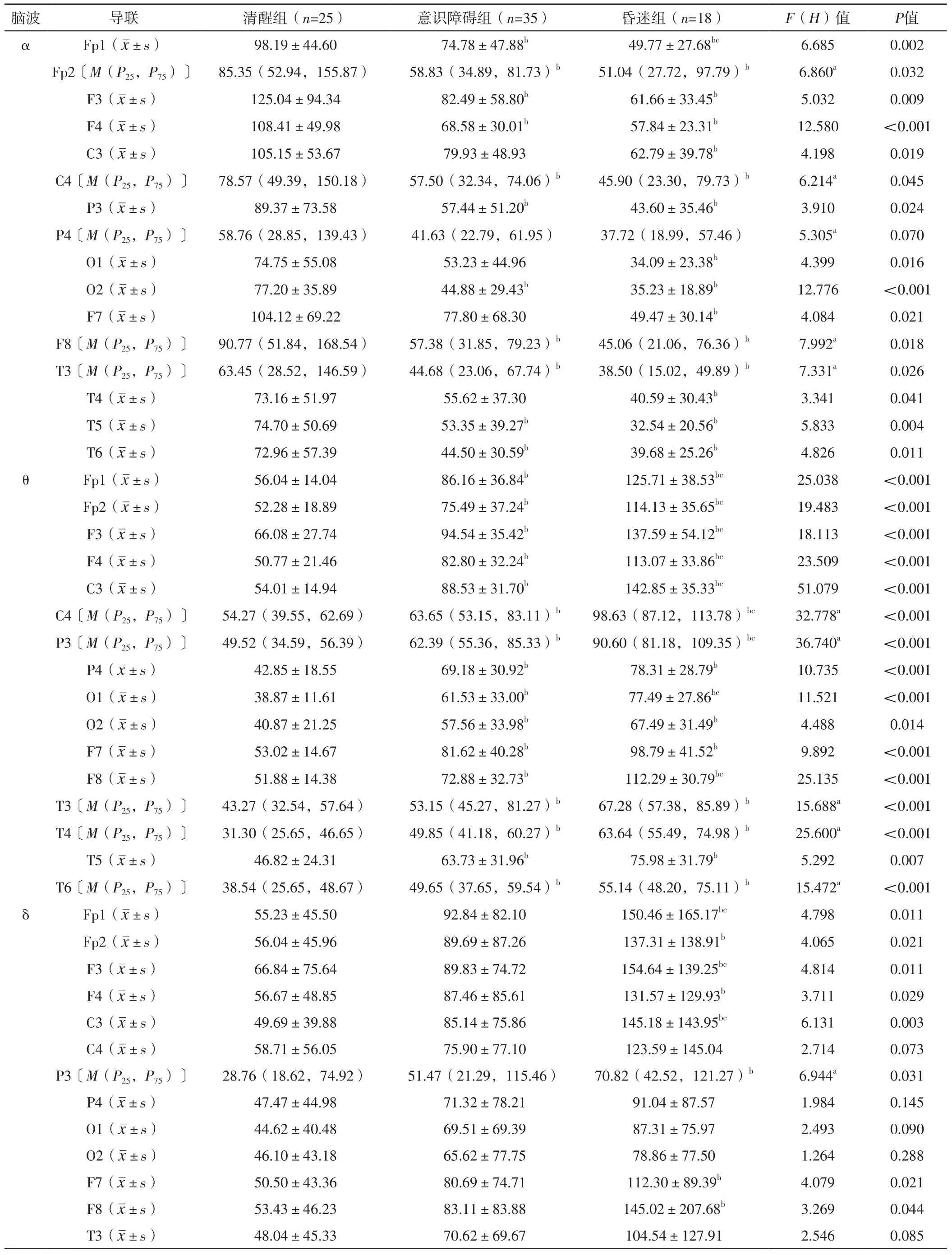
表2 三组各导联α、θ、δ、β脑波绝对功率值比较Table 2 Comparison of absolute power values of α,θ,δ,β brainwave in each lead in the three groups
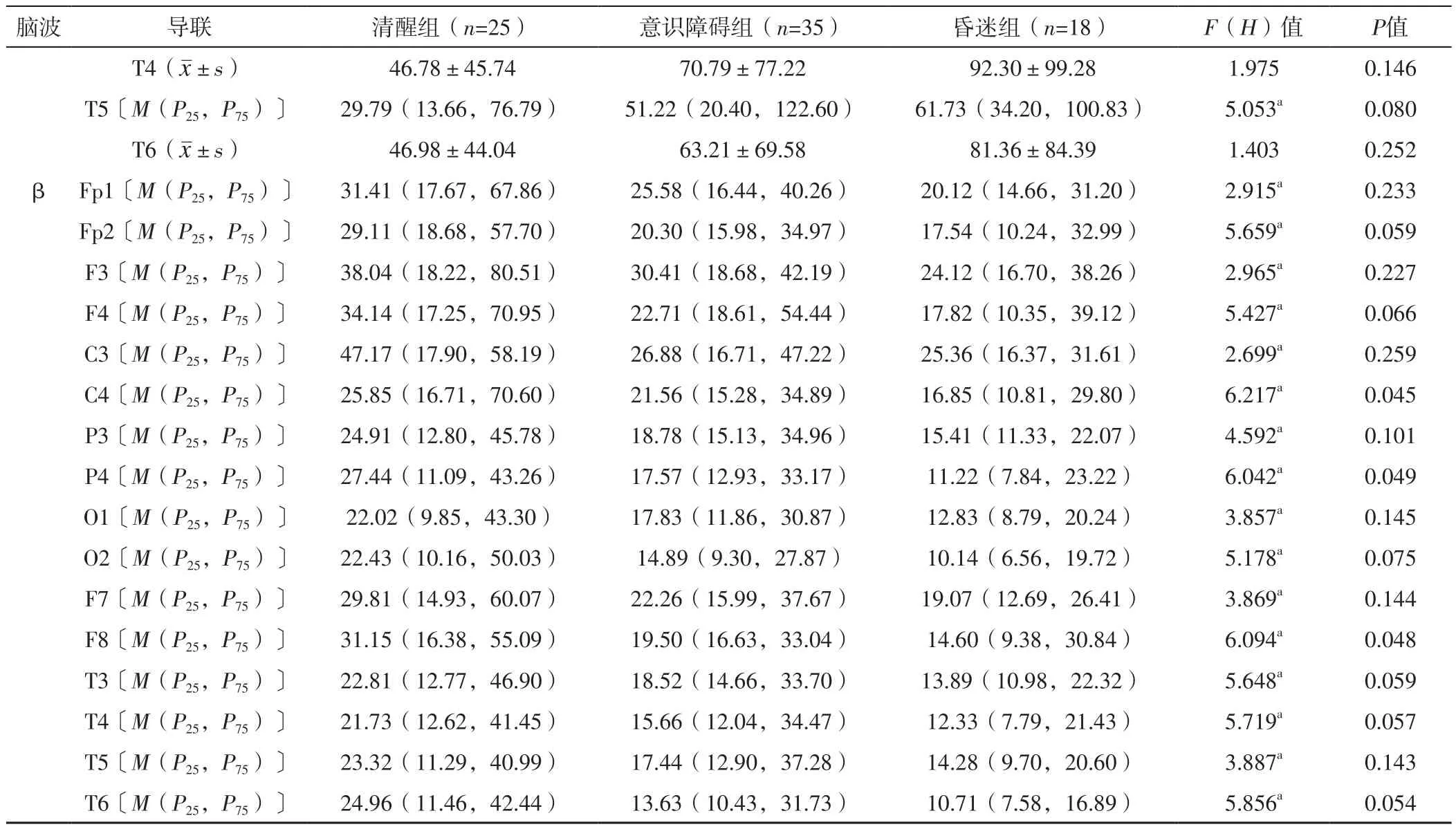
(续表2)
2.3 三组各导联、全脑平均α/θ、α/(δ+θ)脑波绝对功率比值比较 三组Fp1、Fp2、F3、F4、C3、C4、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联及全脑平均α/θ、α/(δ+θ)脑波绝对功率比值比较,差异有统计学意义(P<0.05)。意识障碍组、昏迷组Fp1、Fp2、F3、F4、C3、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联及全脑平均α/θ、α/(δ+θ)脑波绝对功率比值和C4导联α/θ脑波绝对功率比值低于清醒组,昏迷组C4导联α/(δ+θ)脑波绝对功率比值低于清醒组,差异有统计学意义(P<0.05);昏迷组F3、C4、P4导联及全脑平均α/θ脑波绝对功率比值和C4导联α/(δ+θ)脑波绝对功率比值低于意识障碍组,差异有统计学意义(P<0.05),见表3。
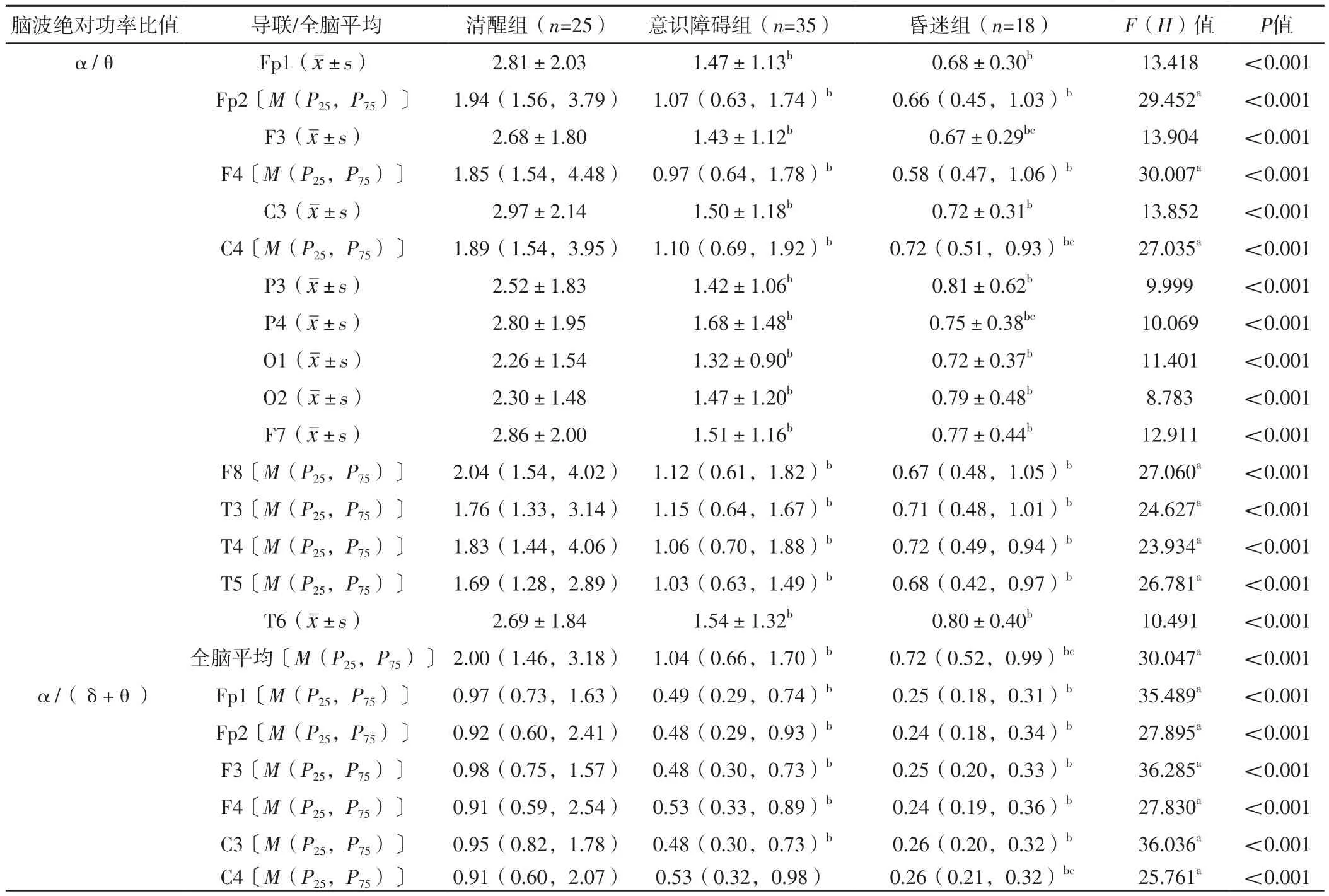
表3 三组各导联、全脑平均α/θ、α/(δ+θ)脑波绝对功率比值比较Table 3 Comparison of the ratio of absolute power values of α/θ,α/(δ+θ)brainwave in each lead and whole brain in the three groups
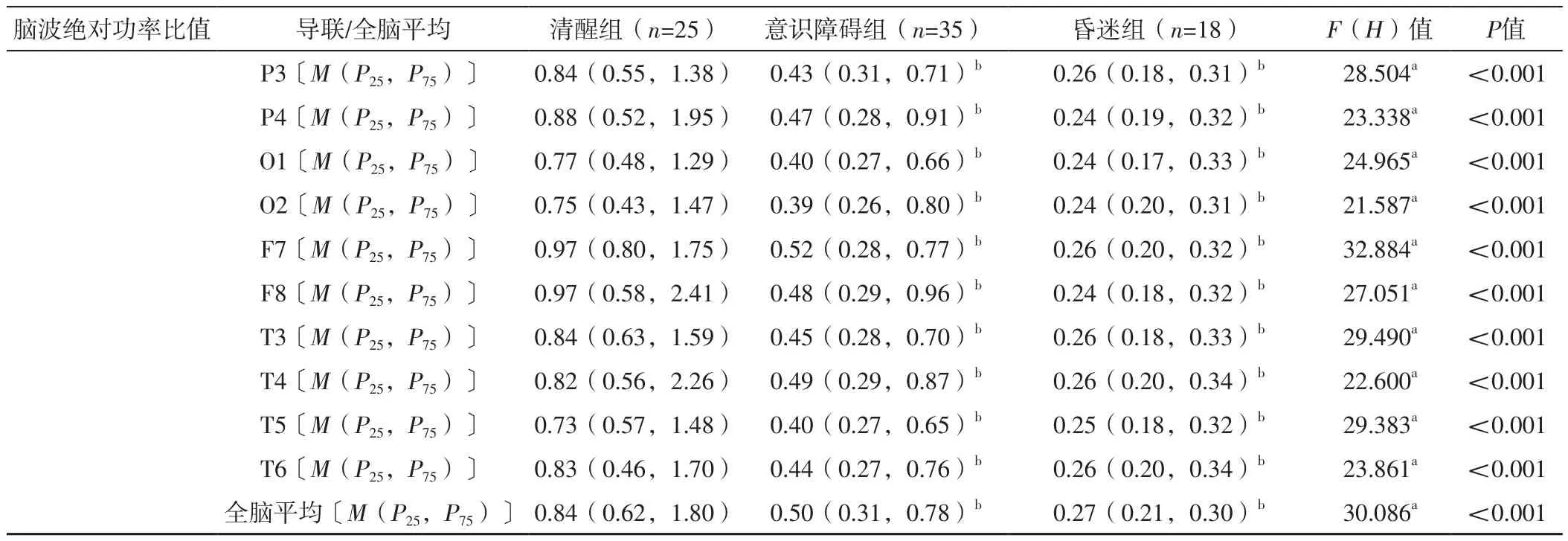
(续表3)
2.4 全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生意识障碍、昏迷的价值 ROC曲线分析结果显示,全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生意识障碍的AUC分别为0.838〔95%CI(0.752,0.924)〕、0.825〔95%CI(0.736,0.915)〕,最佳截断值分别为1.364、0.566,灵敏度分别为73.6%、69.8%,特异度分别为88.0%、88.0%,约登指数分别为0.616、0.578,阳性似然比分别为6.132、5.818,阴性似然比分别为0.300、0.343,见图1。
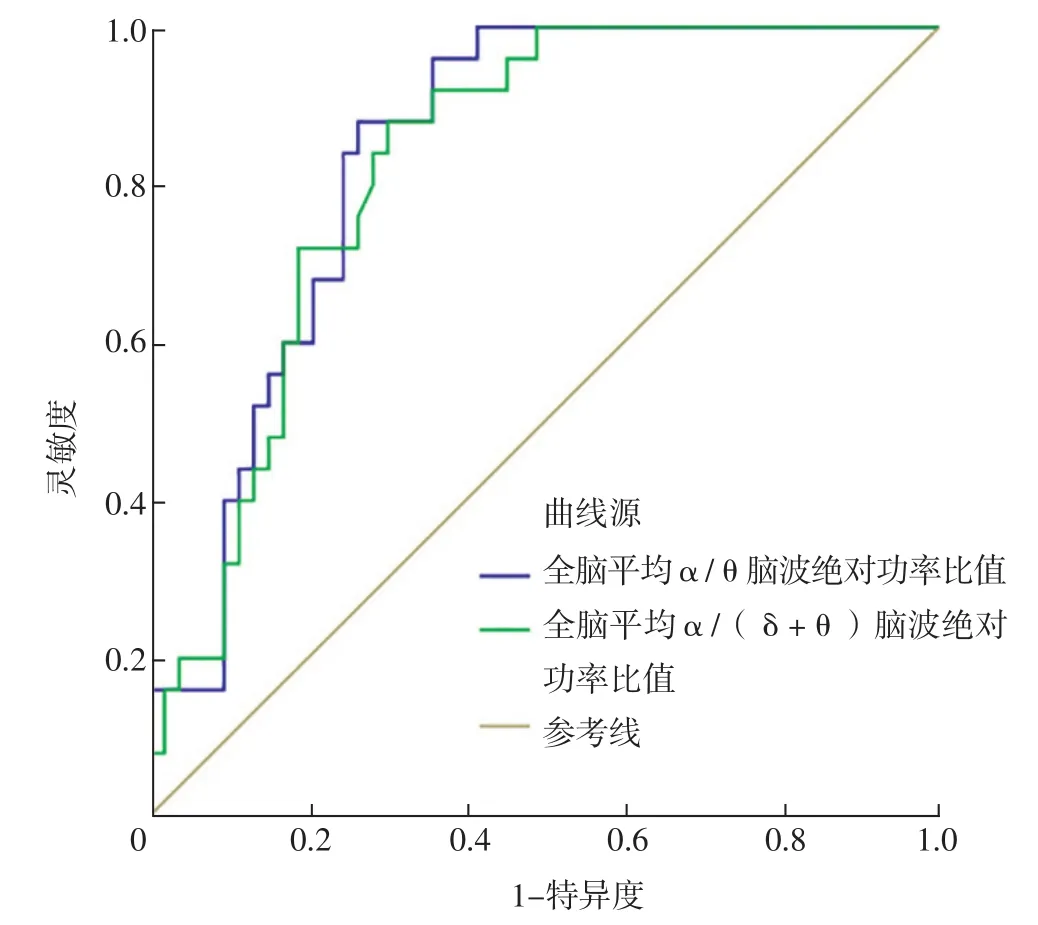
图1 全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生意识障碍的ROC曲线Figure 1 ROC curve of the ratio of total brain mean α/θ,α/(δ+θ)absolute power in predicting disturbance of consciousness in patients with acute brain injury
全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生昏迷的AUC分别为0.833〔95%CI(0.741,0.926)〕、0.850〔95%CI(0.750,0.950)〕,最佳截断值分别为1.080、0.342,灵敏度分别为88.9%、83.3%,特异度分别为68.3%、81.7%,约登指数分别为0.572、0.650,阳性似然比分别为2.807、4.545,阴性似然比分别为0.163、0.204,见图2。
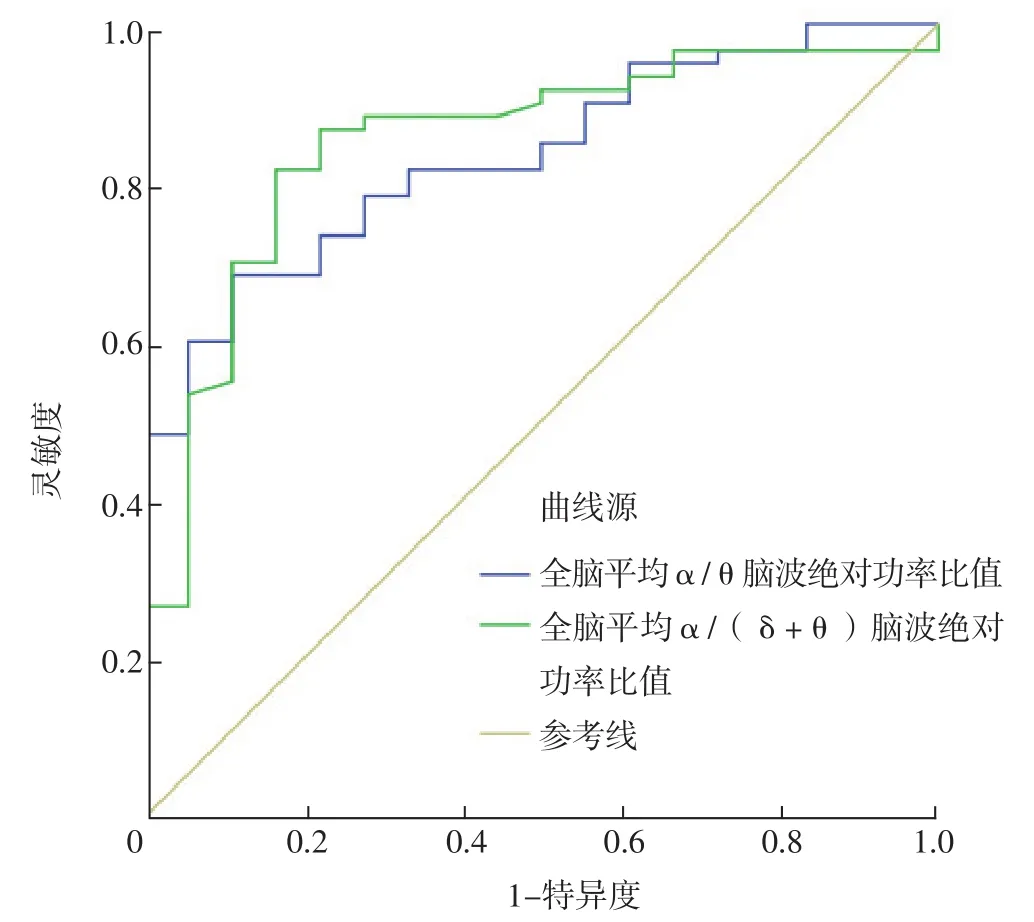
图2 全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生昏迷的ROC曲线Figure 2 ROC curve of the ratio of total brain mean α/θ,α/(δ+θ)absolute power in predicting coma in patients with acute brain injury
3 讨论
一系列研究表明,EEG的异常程度包括脑波的频率、数量、分布范围,其与脑损伤后患者的临床功能及意识程度呈正相关[7]。qEEG在原有EEG的基础上,可结合计算机与数学方法将数据定量化,使原始随时间变化的脑电波转化为随频率变化的数字化信号,量化相关参数使结果分析更加客观,更便于临床医师对大脑皮质功能的分析阅读与理解[8-9]。本研究应用qEEG监测急性脑损伤患者各导联不同波段脑波绝对功率值及其相关比值,并分析其对患者意识状态(意识障碍、昏迷)的预测价值。
本研究结果显示,意识障碍组有高血压史者所占比例高于清醒组,提示血压升高可能影响急性脑损伤患者发病时的意识状态。有观点认为,急性脑损伤患者大脑自我调节可能发生过度或失控调节,导致高颅内压、应激反应等多种引起血压升高的因素,进而引起脑组织缺血缺氧、组织损伤、周围水肿带形成,若不及时治疗高血压将增加预后不良风险[10-12]。
正常人量化脑电地形图功率频带以α频带占比为主,而麻醉状态、脑创伤及昏迷患者的功率谱向慢波频带移动,头部α节律解体,慢波活动增多,改变程度与患者意识障碍严重程度呈正比[4]。本研究结果显示,意识障碍组、昏迷组Fp1、Fp2、F3、F4、C4、P3、O2、F8、T3、T5、T6导联α脑波绝对功率值低于清醒组,昏迷组C3、O1、F7、T4导联α脑波绝对功率值低于清醒组;昏迷组Fp1导联α脑波绝对功率值低于意识障碍组;意识障碍组、昏迷组Fp1、Fp2、F3、F4、C3、C4、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联θ脑波绝对功率值高于清醒组;昏迷组Fp1、Fp2、F3、F4、C3、C4、P3、O1、F8导联θ脑波绝对功率值高于意识障碍组;昏迷组Fp1、Fp2、F3、F4、C3、P3、F7、F8导联δ脑波绝对功率值高于清醒组;昏迷组Fp1、F3、C3导联δ脑波绝对功率值高于意识障碍组;三组C4、P4、F8导联β脑波绝对功率值比较有统计学差异;提示从意识障碍的发生到昏迷状态,患者出现全脑α脑波绝对功率值减低、θ脑波绝对功率值增高以及左、右侧前额区、额区、前颞区δ脑波绝对功率值增高的脑电生理改变过程。
本研究结果还显示,意识障碍组、昏迷组Fp1、Fp2、F3、F4、C3、P3、P4、O1、O2、F7、F8、T3、T4、T5、T6导联及全脑平均α/θ、α/(δ+θ)脑波绝对功率比值和C4导联α/θ脑波绝对功率比值低于清醒组,昏迷组C4导联α/(δ+θ)脑波绝对功率比值低于清醒组;昏迷组F3、C4、P4导联及全脑平均α/θ脑波绝对功率比值和C4导联α/(δ+θ)脑波绝对功率比值低于意识障碍组。α/θ、α/(δ+θ)脑波绝对功率比值是qEEG中相对快波成分与慢波成分功率比值的量化指标,其越小提示患者的脑功能状态越差,脑电生理改变越明显。研究表明,α/θ、α/(δ+θ)脑波绝对功率比值是反映脑损伤和脑功能障碍比较理想的指标,意识障碍患者qEEG表现为α脑波绝对功率值降低、慢波功率增高,α/(δ+θ)脑波绝对功率比值低是昏迷的独立影响因素,可预测昏迷患者觉醒概率[13-15]。
研究表明,脑血流量由正常的50~70 ml/(100 g·min)下降至25~30 ml/(100 g·min)时,EEG即可表现出形态学、频率及波幅的改变,且其形态和频率变化与脑血流量减少及神经元损伤程度相关,脑血流量下降至12~25 ml/(100 g·min)时EEG会表现为慢波成分增多[10,16]。本研究ROC曲线分析结果显示,全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生意识障碍的AUC分别为0.838、0.825,全脑平均α/θ、α/(δ+θ)脑波绝对功率比值预测急性脑损伤患者发生昏迷的AUC分别为0.833、0.850,提示全脑平均α/θ、α/(δ+θ)脑波绝对功率比值对急性脑损伤患者发生意识障碍、昏迷有一定预测价值,这可弥补采用GCS预测急性脑损伤患者发生意识障碍、昏迷时可能存在的主观因素影响,同时可动态量化观察患者意识状态转归情况,客观反映神经元电活动的变化,精准评估大脑功能状态。
综上所述,从意识障碍的发生到昏迷状态,急性脑损伤患者全脑α脑波绝对功率值减低、θ脑波绝对功率值增高以及左、右侧前额区、额区、前颞区δ脑波绝对功率值增高,且全脑平均α/θ、α/(δ+θ)脑波绝对功率比值对急性脑损伤患者发生意识障碍、昏迷有一定预测价值。但本研究为单中心研究,且样本量较小,在今后的研究中将联合多中心、扩大样本量,同时增加亚组分析以进一步验证本研究结论。
作者贡献:元小冬、张萍淑进行文章构思与设计、结果分析与解释;徐斌、张萍淑进行研究的实施与可行性分析,撰写论文,负责文章的质量控制及审效,并对文章整体负责、监督管理;徐斌、赵营、王京进行数据收集、整理、分析;徐斌、欧亚进行论文修订。
本文无利益冲突。

