宫腔镜电切术联合醋酸甲地孕酮治疗围绝经期异常子宫出血疗效观察
余婧,董玉琼,徐静,张亚男,袁梅
安康市中医医院妇科1、产科2,陕西 安康 635000
围绝经期异常子宫出血是妇科常见的症状,主要由卵巢功能衰退、内分泌激素水平紊乱造成[1]。该类患者卵巢内卵泡发育而无排卵发生,导致孕激素分泌不足,在单纯雌激素的持续性刺激下,子宫病变风险显著升高[2-3]。针对因子宫内膜息肉、子宫黏膜下肌瘤等疾病导致的异常子宫出血的患者,可通过宫腔镜电切术切除病变组织,能有效控制病情进展。宫腔镜电切术属于妇科微创手术,具有手术创伤小、患者恢复快、住院时间短等优势,是异常子宫出血的常规治疗方案之一[4-5]。有研究指出,宫腔镜电切术后患者应口服补充孕激素,可稳定体内激素水平变化、拮抗雌激素对子宫内膜的不良刺激,控制出血状况的发生,预防异常子宫出血的复发[6]。但有关孕激素药物具体应如何选择和合理使用这一问题,目前临床医学相关研究意见仍未达成一致。醋酸甲地孕酮作为目前临床常用的孕激素药物,用于治疗子宫内膜不典型增生,其对激素依赖性肿瘤疗效突出,也可与宫腔镜电切术联合用于治疗早期子宫内膜癌[7-8],但有关该药物应用于异常子宫出血的疗效如何少见报道。为此,本文对宫腔镜电切术联合醋酸甲地孕酮治疗围绝经期妇女异常子宫出血的作用效果进行探讨,现报道如下:
1 资料与方法
1.1 一般资料 选择2019年1月至2020年1月于安康市中医医院就诊的100例围绝经期发生异常子宫出血患者作为研究对象。纳入标准:(1)均经宫腔镜检查、诊断性刮宫病理学检查确诊为子宫内膜增生,符合《中国子宫内膜增生诊疗共识》[9]相关诊断标准;(2)符合宫腔镜电切术适应证,接受手术治疗方案[10];(3)近期未服用同类型激素治疗药物;(4)处于围绝经期者;(5)精神及认知正常者。排除标准:(1)子宫内膜非典型增生病变者;(2)合并子宫器质性病变者;(3)心、肺、肾、肝严重损伤者;(4)药物过敏者;(5)合并内分泌疾病者;(6)合并免疫功能异常、凝血功能障碍或先天功能不足者;(7)因服用药物或其他原因造成的子宫出血者;(8)合并宫颈炎、子宫内膜炎者。按随机数表法将患者分为观察组和对照组各50 例。观察组患者年龄42~55 岁,平均(48.16±2.33)岁;病程3~14 个月,平均(8.94±1.62)个月;体质量指数(BMI)平均(23.85±3.29) kg/m2;贫血12 例,无贫血38 例。对照组患者年龄41~53岁,平均(47.99±2.46)岁;病程4~16个月,平均(9.41±1.87)个月;BMI 平均(24.01±3.55) kg/m2;贫血10 例,无贫血40例。两组患者的一般基线资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,所有患者知情并签署同意书。
1.2 治疗方法 两组患者均予常规治疗,贫血患者应用叶酸、维生素B12等药物缓解症状,术后应用抗感染药物。对照组接受宫腔镜电切术治疗,手术时间安排在患者月经干净后的3~5 d,术前12 h患者口服米索前列醇片(国药准字H20073696,湖北葛店人福药业有限责任公司)0.2 mg 软化宫颈,按常规禁食禁饮,于宫颈镜下行子宫内膜电切术:静脉全身麻醉后取膀胱截石位,常规消毒铺巾后使用Hegar扩张器扩张宫颈,置入宫腔镜观察宫颈形态及宫腔内子宫内膜生长情况。子宫内膜增生较厚的患者应使用负压吸引器吸除部分内膜组织,使其变薄后再行宫腔镜下切除。在宫腔镜直视下,使用双极电切环自宫底向宫颈方向依次切除子宫内膜增生病变,切割深度应控制在内膜下3 mm浅肌层内,应用电凝止血处理,病变组织送病理实验室进一步检测;患者术后1 个月内禁止性生活和盆浴,日常需保持外阴清洁,疼痛感明显的患者适当服用镇痛药物,术后定期复查宫腔内膜生长情况。观察组患者在对照组的基础上术后服用醋酸甲地孕酮片(上海新华联制药有限公司生产,国药准字H31021622)治疗,80 mg/次,2次/d,连续治疗3个月。
1.3 观察指标与评价方法 (1)月经失血图(PBAC)[11]评分:比较两组治疗前及治疗3 个月后月经失血图评分。(2)子宫内膜厚度:比较两组患者治疗前及治疗3 个月后的子宫内膜平均厚度。(3)激素水平:分别于治疗前后采集患者外周静脉血样,离心分离处理后得到血清样本,使用AU5800 全自动生化分析仪进行实验室检测,生化检测分析试剂盒及分析仪均购自美国贝克曼库尔特公司,应用化学免疫发光法测定血清促黄体生成素(luteinizing hormone,LH)、促卵泡生 成 素(follicle stimulating hormone,FSH)、雌 二 醇(estradiol,E2)水平变化。(4)复发率:统计两组患者治疗后3个月、6 个月、12 个月时异常子宫出血的复发情况。(5)术后并发症及药物不良反应:记录两组术后并发症及药物不良反应的发生情况。
1.4 统计学方法 应用SPSS 22.0统计软件包对所有数据进行分析。计数资料比较采用χ2检验,计量资料符合正态分布,以均数±标准差(±s)表示,组间比较采用独立样本t 检验,组内比较采用配对样本t 检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者治疗前后的PBAC 评分比较 治疗前,两组患者的PBAC评分比较差异无统计学意义(P>0.05);与治疗前比较,两组患者的PBAC 评分明显下降,且观察组患者的PBAC评分明显低于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后的PBAC评分比较(±s,分)

表1 两组患者治疗前后的PBAC评分比较(±s,分)
注:与本组治疗前比较,aP<0.05。
组别观察组对照组t值P值例数5050治疗前163.25±31.78157.49±33.620.8800.381治疗后28.43±11.52a 48.74±14.38a 7.7940.001
2.2 两组患者治疗前后的子宫内膜厚度比较 治疗前,两组患者的子宫内膜厚度比较差异无统计学意义(P>0.05);与治疗前比较,两组患者的子宫内膜厚度明显下降,且观察组患者的子宫内膜厚度明显低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者治疗前后的子宫内膜厚度比较(±s,mm)

表2 两组患者治疗前后的子宫内膜厚度比较(±s,mm)
注:与本组治疗前比较,aP<0.05。
组别观察组对照组t值P值例数5050治疗前12.03±2.3312.55±2.451.0880.280治疗后3.51±0.68a 3.94±0.72a 3.0700.003
2.3 两组患者治疗前后的性激素水平比较 治疗前,两组患者的血清LH、FSH、E2 水平比较差异均无统计学意义(P>0.05);与治疗前比较,观察组患者治疗后的血清LH、FSH、E2 水平明显下降,且明显低于对照组,差异均有统计学意义(P<0.05),但对照组患者治疗前后的血清LH、FSH、E2 水平比较差异均无统计学意义(P>0.05),见表3。
表3 两组患者治疗前后的性激素水平比较(±s)

表3 两组患者治疗前后的性激素水平比较(±s)
注:与对照组治疗后比较,aP<0.05。
组别观察组对照组例数5050时间治疗前治疗后t值P值治疗前治疗后t值P值LH(IU/L)13.52±2.858.88±2.32a 8.9280.00113.81±2.0113.30±2.381.5780.250 FSH(IU/L)14.87±5.577.05±2.58a 9.0080.00115.42±4.3714.33±3.251.4150.160 E2(pmol/L)414.22±29.64207.20±25.61a 37.3700.001422.94±31.96417.80±23.650.9140.363
2.4 两组患者随访期间的疾病复发率比较 两组患者治疗后3个月疾病复发率比较差异无统计学意义(P>0.05);观察组患者治疗后6 个月、12 个月后疾病复发率明显低于对照组,差异均有统计学意义(P<0.05),见表4。
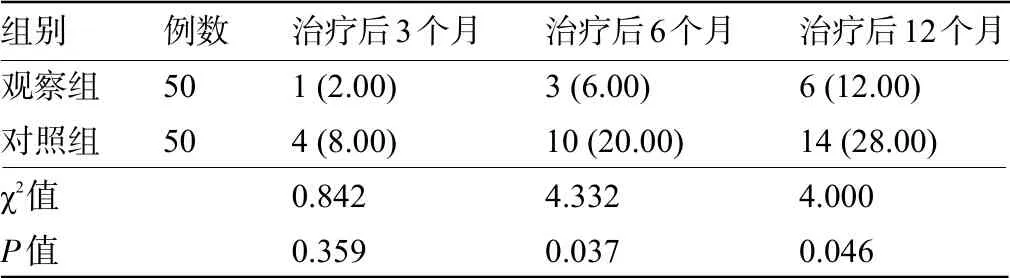
表4 两组患者随访期间的疾病复发率比较[例(%)]
2.5 两组患者的并发症与不良反应比较 治疗期间,观察组患者共发生2 例感染,1 例腹部疼痛,总发生率为6.00%;对照组患者共发生3 例感染,2 例阴道不规则流血,总发生率为10.00%,两组患者术后并发症发生率比较差异无统计学意义(χ2=0.136,P=0.712>0.05)。观察组患者服药后出现1 例恶心呕吐,1 例体质量增加,1例肢体水肿,总发生率为6.00%;对照组患者无不良反应发生,两组患者不良反应发生率比较差异无统计学意义(χ2=1.375,P=0.241>0.05)。所有发生术后并发症的患者均于第一时间接受治疗处理,药物相关不良反应也于停药后自行恢复,均未造成严重后果。
3 讨论
围绝经期是女性生殖系统功能由旺盛逐渐走向衰退的过渡时期,在此期间女性生殖内分泌发生的变化主要体现在卵巢和下丘脑垂体功能的改变[12]。孕激素和雌激素对女性月经周期起到重要调节作用,女性进入围绝经期后孕激素水平下降,月经周期出现紊乱,子宫内膜持续增厚,进而引发异常子宫出血。宫腔镜电切术能够在根除病灶的前提下最大程度地减少子宫内膜所受损伤,且对患者子宫体及周围组织器官影响较小,更有利于患者预后恢复[13-14]。但宫腔镜电切术仅能够治疗子宫病变造成的出血,无法改善人体内的孕激素缺乏,子宫病变极有可能再次复发。因此,宫腔镜电切术治疗后患者还需通过服用药物补充外源性孕激素,以保护子宫的正常生理功能。
醋酸甲地孕酮片属于孕激素类药物,其主要作用机制为通过抑制垂体促性腺激素的分泌调控雌激素水平[15]。除此之外,也有部分研究报道该药物能够与患者体内的雌激素受体结合,阻断雌激素与受体的结合,从而抑制雌激素发挥活性作用[16]。医学研究统计显示,醋酸甲地孕酮治疗子宫内膜不典型增生性病变的有效率可高达95.92%[17]。本研究结果显示,经过宫腔镜电切术联合醋酸甲地孕酮治疗后,观察组患者的PBAC 评分明显优于对照组,提示醋酸甲地孕酮片可有效改善月经失血。究其原因,可能与醋酸甲地孕酮片可刺激内膜系统合成调节蛋白,增加子宫肌层的收缩力有关。通过测定患者治疗前后体内性激素水平变化,本研究结果显示,经过宫腔镜电切术联合醋酸甲地孕酮治疗后,观察组患者血清LH、FSH、E2 水平均明显低于对照组,与叶天华等[18]研究结果相近。LH、FSH 主要由垂体分泌,作为判断卵泡发育状况的血清学指标,LH 与FSH 共同调节排卵功能并刺激卵巢分泌雌激素和孕激素[19]。E2 即为雌激素,是一种由卵巢分泌的类固醇激素,可促进子宫内膜细胞增生[20]。本研究中,观察组患者血清LH、FSH、E2水平明显低于对照组,提示醋酸甲地孕酮片可使雌激素维持在较低水平,进而减小其对子宫内膜细胞的刺激。分析其原因,可能是醋酸甲地孕酮片通过影响垂体促性腺激素的分泌,控制卵巢滤泡的生长发育,进而减少雌激素的产生。术后随访1年内疾病复发率明显低于对照组,表明宫腔镜电切术后应用醋酸甲地孕酮能够有效调节人体激素水平,降低疾病复发率。而单纯手术治疗对雌激素水平几乎无明显控制效果,手术联合药物治疗方案疗效表现更为突出。
女性正常月经周期中子宫内膜厚度会随性激素水平发生规律性变化,而围绝经期内分泌失调会导致子宫内膜出现增生,绝大多数子宫内膜增生属于良性病变,但也有部分病变具有一定癌变倾向,如不及时加以控制可能会发展为子宫内膜癌,可能会严重威胁患者的生命健康。本研究结果显示,经过宫腔镜电切术联合醋酸甲地孕酮治疗后,观察组患者子宫内膜平均厚度明显低于对照组,提示术后醋酸甲地孕酮片的使用可有效抑制子宫内膜增生。分析其原因,可能是醋酸甲地孕酮片能有效补充雌激素,使子宫内膜对血液中的雌二醇表现低敏状态,进而抑制子宫内膜增生。本研究中两组患者术后并发症及药物不良反应的发生比较差异无统计学意义(P>0.05),表明宫腔镜电切术联合醋酸甲地孕酮的治疗方案安全性较好,具有临床实践应用价值。但本研究受随访时间限制,未对患者远期预后结局进行调查分析,下一步将继续跟进患者预后恢复情况,观察宫腔镜电切术联合醋酸甲地孕酮的远期疗效表现。
综上所述,应用宫腔镜电切术联合醋酸甲地孕酮治疗围绝经期异常子宫出血患者疗效确切,可预防术后子宫出血的复发,限制子宫内膜增厚,降低患者体内雌激素水平,且未增加不良反应的发生风险,安全性较好。

