基于TCGA数据库研究肿瘤突变负荷与膀胱癌的相关性
罗雪颜,王光明
大理大学第一附属医院基因检测中心,云南 大理 671000
膀胱癌是目前世界上最常见的恶性肿瘤以及泌尿生殖系统第二大常见的恶性肿瘤。估计每年有356000 例新增病例和145000 例死亡病例,且具有复发倾向,患者诊断后需要终生进行身体监测[1]。膀胱癌根据治疗模式及疾病预后不同可分类为非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC)、肌层浸润性膀胱癌(muscle-invasive bladder cancer,MIBC)和转移性膀胱癌(metastatic bladder cancer,MBC)。NMIBC 为 大 多 数 患 病 类 型,约 占70%,其余的MIBC 患者占30%因发生远处转移而死亡风险较高,预后效果比NMIBC 明显更差。一直以来,膀胱癌的治疗仍然进展甚微,在过去的30 年里,临床医生通常采用以下两个方案对患者进行治疗,第一是以顺铂类药物展开化疗,第二是对患者采取手术方案进行根治性膀胱切除术或选择采用保留膀胱的手术。但治疗术后达50%的患者会死于远端转移,总体来说这类患者5 年生存率不高于30%[2]。有研究表明,采用铂类化疗药品联合化疗的方案对于MIBC 患者提高生存率并没有太大的体现[3]。此外,肾功能受损以及其他并发症的伴随,临床上认为这部分的MBC 患者不适合用一线顺铂化疗的治疗方案[4]。近年来,免疫疗法在MIBC和MBC患者的治疗中用于治疗难治性或不符合铂类化疗的膀胱癌有了一个新的突破方向,体现了潜在的临床应用前景[5]。
研究发现,肿瘤突变负荷(tumor mutation burden,TMB)是一种新兴的以微卫星不稳定性为特征的癌症生物学标志物,被认为是针对肿瘤免疫治疗有反应的预测因子,在不同的癌症当中表达不同[6]。根据定义,TMB是每百万碱基当中检测出的体细胞突变的累计总数,也是肿瘤细胞基因外显子编码区中每兆碱基发生突变的总数,包括置换、插入、缺失这几种突变类型[7]。高度突变的肿瘤被认为具有免疫原性和新抗原负荷,这两个因素被认为对免疫治疗有反应[8]。先前的研究表明,高TMB 的患者对免疫疗法的疗效反应明显更好[9]。因此,TMB 可能被作为潜在生物标志物应用于预测肿瘤行为和免疫治疗疗效评估[10]。本文将对TMB与膀胱癌的相关性展开研究。
1 资料与方法
1.1 膀胱癌数据获取 癌症基因组数据库(the cancer genome atlas,TCGA)是一项癌症基因组学计划,可提供公开可用的数据,有助于前沿癌症的研究。从2021年6月15日的TCGA数据库中筛选出膀胱癌患者的基因表达谱和相关临床病理数据,包括膀胱癌的转录组学数据、突变数据和临床数据。本次研究的样本包括414个膀胱癌组织样本和19个正常组织样本。
1.2 突变特征和临床数据的提取 用R 软件(版本3.6.3)的MafTools 功能包将提取的数据可视化,并探索突变数据的特征。通过使用目标编码区域的大小除以计数的突变数来计算出每百万碱基的体细胞突变总数。膀胱癌患者生存时间、生存状态、年龄、性别、肿瘤分期、分级和TMN分期的数据从临床资料库获取。然后用R 软件(版本3.6.3)绘制曲线表达生存期,分析TMB表达与临床资料的相关性。
1.3 差异表达基因分析 根据中位TMB值的大小将TMB 组分为高TMB 组和低TMB 组,使用“Limma”包识别与TMB 相关的差异基因,导出所有FDR<0.05 和|log2FC|>1.0 的差异基因,“heatmap”包用于执行层次聚类,绘制热图。
1.4 基因通路富集分析 根据TMB中位数将基因转录组数据分为高低TMB两组,通过基因集富集分析(gene set enrichmentanalysis,GSEA)软件进行KEGG(kyoto encyclopedia of genes and genomes)和GO (gene oncology)富集分析,设定随机组合次数为1000次。以标准化富集分数(NES)>1、标准化显著性水平(NOM) P<0.05和矫正多重假设检验(FDR)q<0.05为判读标准。
1.5 TMB 与免疫细胞的关系分析 从小提琴图中获取标记的免疫细胞,不同分组的免疫细胞亚群利用不同的颜色代表。基于RNA-seq 表达数据,利用新开发的CIBERSORT 评分方法,采用Wilcoxon 秩和检验分析高TMB组与低TMB组浸润性免疫细胞的占比差异,并通过Vioplot 函数包进行数据可视化,对比分析两组间CD8+T 细胞、记忆激活CD4+T 细胞、静息的NK细胞和静息的肥大细胞的表面标记的差异来评估每位患者中22个免疫细胞的比例。
1.6 统计学方法 采用R 软件(版本3.6.3)和Bioconductor包,总生存期分析采用Kaplan-Meier和对数秩和检验,亚组差异分析采用Wilcoxon 检验或Kruskal检验。以P<0.05判定差异具有统计学意义。
2 结果
2.1 膀胱癌的突变特征 首先将TCGA 数据库获得的突变数据可视化后可知超过94.9%的患者存在突变,其中最多的是错义突变。突变类型中以SNP居多。在SNV 中,最常见的是C>T,其次是C>G。单个样本突变频率的中位值为128,最高突变频率为3398(图1)。瀑布图揭示了TCGA 膀胱癌体细胞突变的整合状态,突变基因排在前十位的基因分别是:TP53、TTN、KMT2D、KDM6A、ARID1A、MUC16、PIK3CA、RB1、SYNE1、HMCN1 (图1)。通 过 对 比 数 据 发 现TP53、TTN、KMT2D的突变率居前三位(图2)。突变的互斥基因在膀胱癌中是TP53基因和FGFR3基因,TP53 基因与突变的RB1基因共突变。突变的TTN基因与突变的FAT4、ATM、MACF1、HMCN1、PIK3CA和MUC16 基因间均存在共突变。突变的KMT2D 基因与突变的KMT2C基因也存在共突变的现象(图3)。
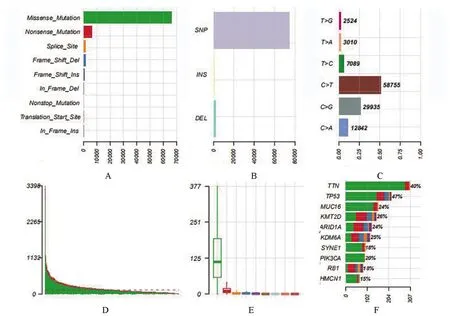
图1 膀胱癌体细胞突变可视化图
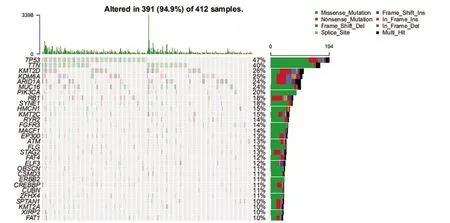
图2 膀胱癌前30位突变基因突变图
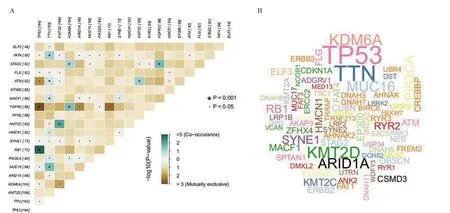
图3 膀胱癌突变基因的相关性
2.2 膀胱癌的TMB 与临床的相关性 通过计算每个膀胱癌样本每百万碱基的TMB数量,将患者分为高TMB组和低TMB 组。Kaplan-Meier 分析用于评估膀胱癌中TMB与预后生存期的潜在相关性,结果显示TMB(P=0.006,图4)与预后生存期相关,高TMB 患者预后较好,表明患者对免疫反应的影响较好。TMB在患者性别(图4,P=0.016)和肿瘤分级(肿瘤细胞分化程度,图4,P<0.001)两方面具有相关性。TMB的表达在男性膀胱癌患者中高于女性膀胱癌患者(P=0.016)。此外,肿瘤分级显示高分级的膀胱癌(P<0.001)的患者TMB值越高。膀胱癌病理分期、TMN分期与TMB之间差异无统计学意义(图5)。

图4 肿瘤突变负荷与临床特征相关性
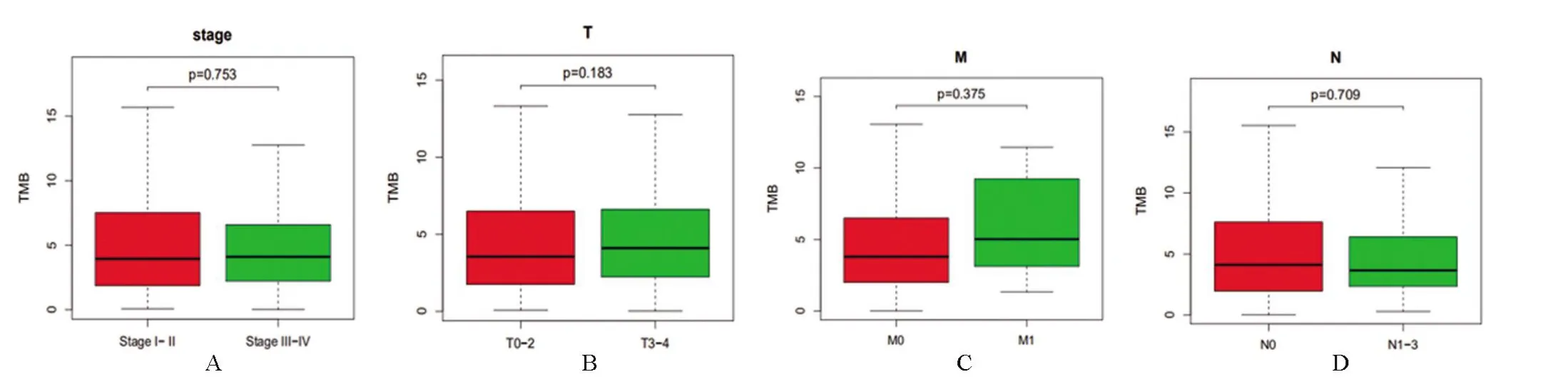
图5 肿瘤突变负荷与临床病理特征相关性
2.3 差异表达基因分析结果 从免疫学和ImmPort数据库中下载免疫相关基因1778 个,筛选得出69 个免疫相关的差异表达基因。选择高低组热图中显示的前40 个显著差异基因(图6),以|log2FC>1|,FDR<0.05关注基因在高低TMB组中的表达差异,观察到高TMB 组中的基因组表达水平通常会下降。
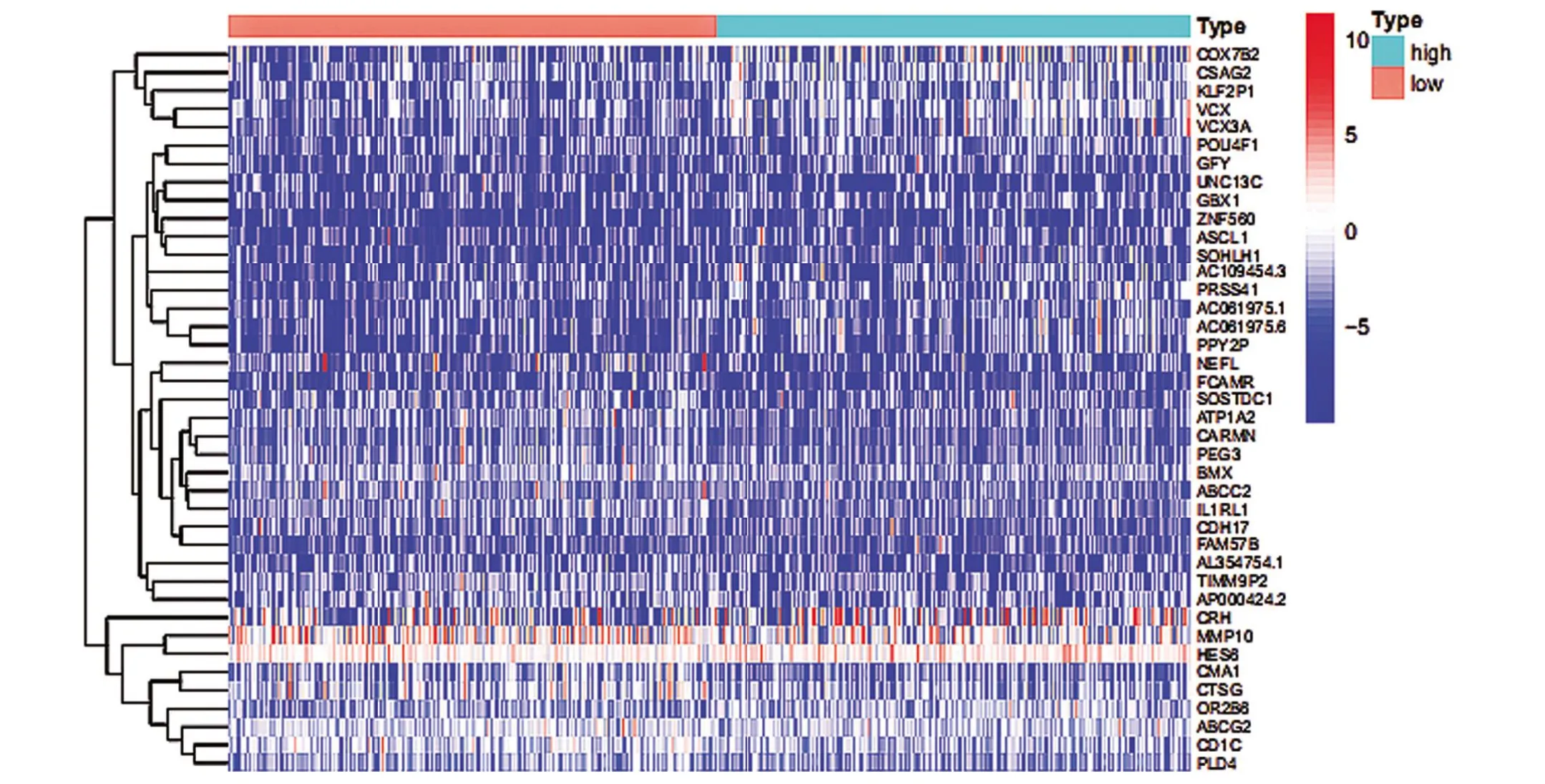
图6 差异基因的热图
2.4 GO 和KEGG 富集分析结果 进行GO 富集分析以阐明DEGs 的生物学功能,如图7 所示,GO 通路显示激素代谢过程、心肌组织发育、内分泌过程和全身动脉压调节在生物过程组明显表达;细胞成分组成富集在胶原蛋白细胞外基质、神经肌肉接头;受体配体活性、G 蛋白偶联受体结合、糖胺聚糖结合等方面与分子功能富集相关。肾素-血管紧张素系统、细胞因子-细胞因子受体相互作用、趋化因子信号通路显示DEGs 主要富集于KEGG(图8)通路。GO 和KEGG 的丰富结果表明,这些差异基因可能与细胞周期、核分裂、DNA复制或其他功能途径有关。
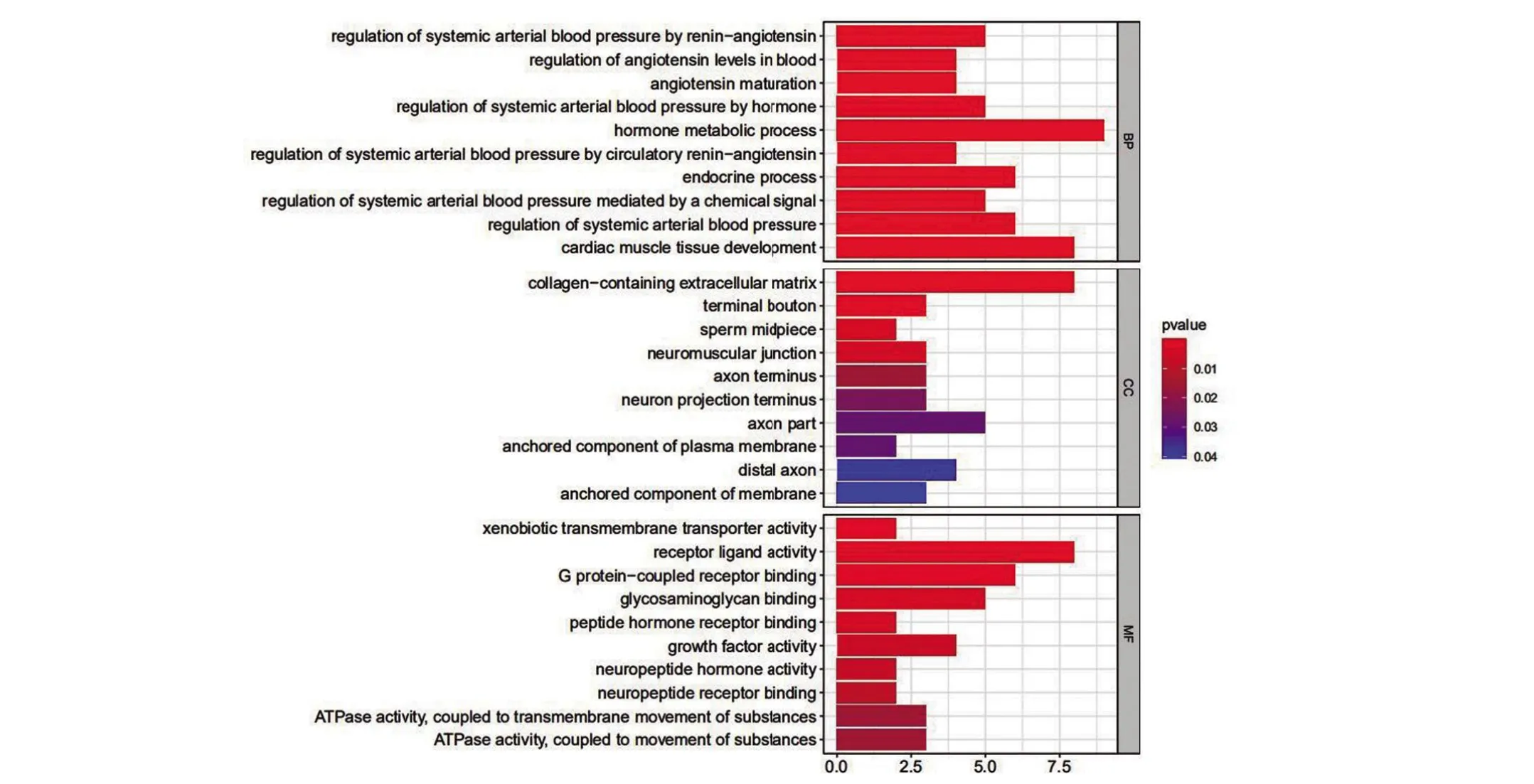
图7 GO富集
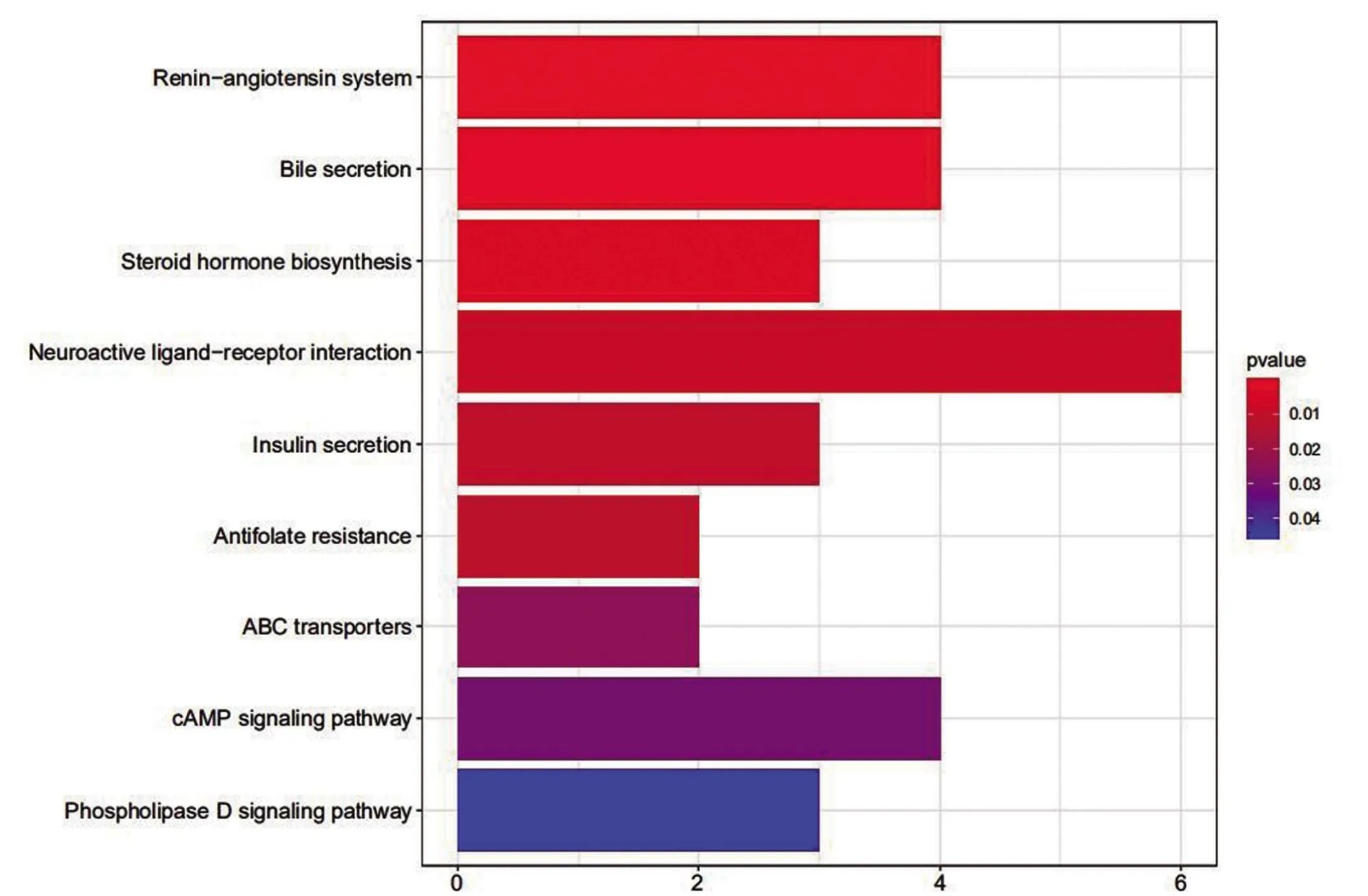
图8 KEGG富集分析
2.5 TMB 与免疫细胞的相关性 基于RNA-seq表达数据,运用新开发的CIBERSORT方法,评估每位患者22 个免疫细胞的比例,并在方框图中显示结果,其中不同的颜色代表了不同的细胞亚群(图9)。Wilcoxon 秩和检验表明,较高的浸润分别(图10)表现在高TMB 组的CD8+T 细胞(P=0.001)和记忆激活的CD4+T 细胞(P=0.004)。然而,高TMB 组静息肥大细胞的密度却明显较低。因此,与低TMB 样本组比较,高TMB 的样本中CD8+T 细胞,激活的记忆性CD4+T细胞和静息的NK 细胞含量较高,而静息的肥大细胞含量较低。鉴于在膀胱癌样本中评估两种TMB水平的免疫细胞差异丰度,进一步讨论TMB相关的免疫细胞是否具有预后价值。图11显示,膀胱癌中的预后相关的免疫细胞可能是CD8+T细胞(P=0.006)。
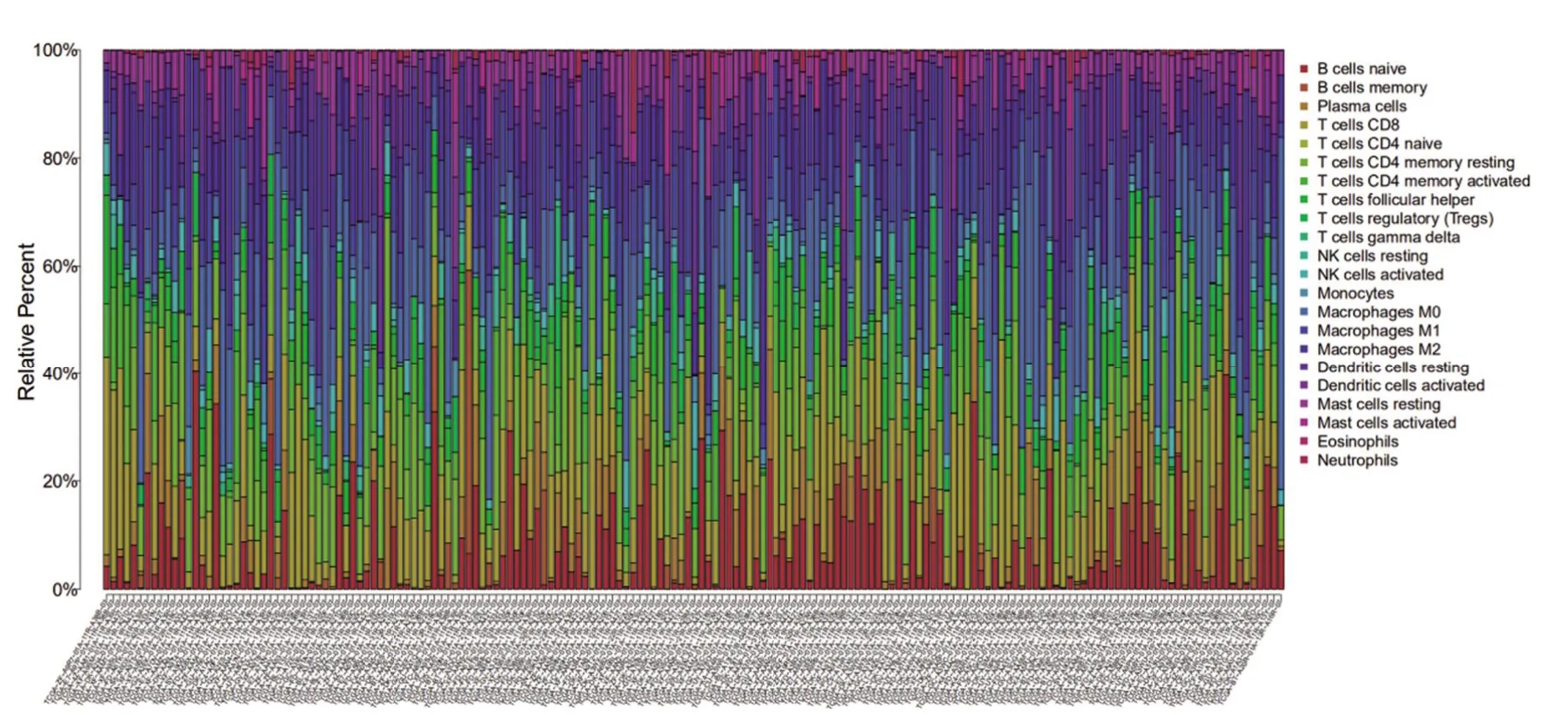
图9 来自CIBERSORT算法的22种免疫细胞亚型的评估分数汇总
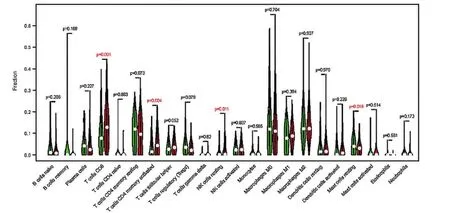
图10 高低TMB组22种浸润性免疫细胞的表达
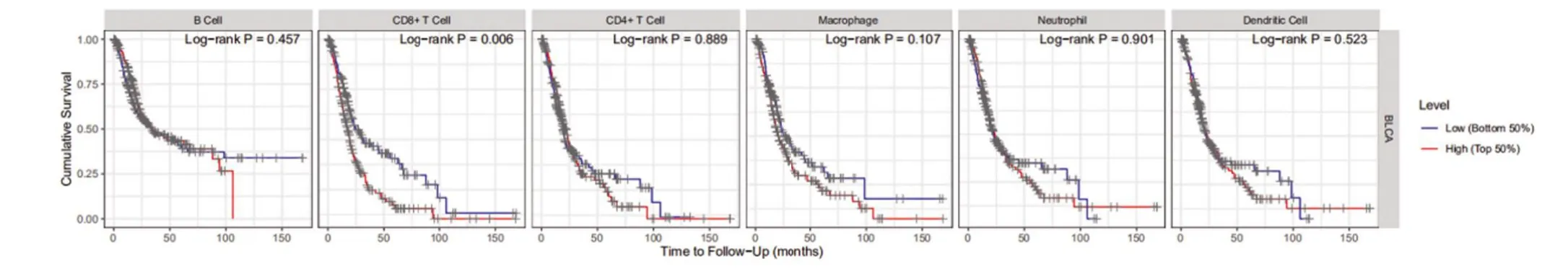
图11 高低TMB组中6种免疫细胞与生存的关系
3 讨论
膀胱癌是全世界第9 位最常见的癌症,并且具有较高发病率和死亡率。晚期或转移性膀胱癌患者的5 年生存率仅为15%左右,特别是采用顺铂的联合化疗的MBC患者,目前尚无有效的二线治疗方法,导致MBC患者的预后仍然较差[11]。有研究表明,膀胱癌是美国医疗系统中人均治疗费用最高的癌症[12],极大的治疗费用给患者及其家庭带来巨大的经济负担,此外,逐年增长的患病率、治疗范围有限的传统治疗方式等都使得膀胱癌免疫治疗方面的研究存在难度。
肿瘤的发生是一个复杂的过程,涉及与肿瘤微环境中免疫细胞相互作用的基因改变[13-14]。先前的研究表明,免疫检查点分子抑制剂开启了膀胱癌免疫治疗的可能性,对肌肉侵袭性和转移性膀胱癌的免疫治疗提供了可能[15],例如抗程序性死亡-1 (PD-1)和抗CTLA-4 抑制剂,对局部晚期转移性BLCA 的治疗有重要影响[16]。最近的研究将膀胱癌与肿瘤突变负荷联系起来[17],研究TMB与高免疫原性肿瘤之间的相关性可能有助于评估免疫治疗的效果。此外,有研究还发现膀胱癌与免疫环境有关。然而,仍需进一步探究来评估免疫疗法在膀胱癌中的有效性。
先前的研究已经证明错义突变和SNP 在膀胱癌在内的各种癌症类型中发生、进展和预后中的重要性[18]。本研究结果表明,错义突变、SNP 和C>T 突变是膀胱癌中最多见的三种突变形式。三个最常突变的基因是TP53、TTN和KMT2D。TP53是常见的肿瘤抑制基因之一,据报道其可通过调节细胞周期从而抑制癌细胞的发展[19]。本研究发现,突变频率最高的基因是TP53基因,达到了47%。TTN是编码肌节的基联蛋白基因,与扩张型心肌病可能存在关联,在肿瘤发生过程当中的作用有待进一步研究[20]。TTN基因突变频率达到了40%,KMT2D的突变频率达到了26%,排在了突变基因的第三位。KMT2D是一种已知的癌症相关蛋白,可调节肿瘤生长和转移,从而影响预后。在膀胱癌中,KMT2D作为肿瘤抑制因子发挥作用,起到抑制肿瘤细胞的活力、迁移和侵袭的作用[21]。研究膀胱癌的TMB 发现肿瘤分级高的患者TMB 评分较高,高TMB患者的生存期预后明显好于低TMB患者。这些结果表明,高TMB的表达对改善膀胱癌患者的预后生存很重要。
本研究通过分析DEGs 的潜在生物学功能,发现GO富集分析结果表明GO功能主要表现在:生物过程分组富集在激素代谢过程,心肌组织发育,内分泌过程和全身动脉压调节;胶原蛋白细胞外基质、神经肌肉接头与细胞成分表达分组相关;受体配体活动、G蛋白偶联受体结合、糖胺聚糖结合与分子功能相关。这表明TMB 及差异表达基因可能与膀胱癌的进展相关。另外,KEGG 富集通路分析显示DEGs 主要富集于肾素-血管紧张素系统、细胞因子-细胞因子受体相互作用、趋化因子信号通路。这表明TMB 及TMB 相关的基因和膀胱癌微环境变化密切相关。
先前研究表明,CD4+T细胞和CD8+T细胞可抑制肿瘤生长,形成肿瘤免疫原性[22]。在研究中发现,高TMB 组的CD8+T 细胞、CD4+记忆激活T 细胞和静息的NK细胞的浸润丰度比低TMB组显著增加,而静息的肥大细胞的浸润丰度显著下降。这些结果表明,CD8+T细胞、CD4+T细胞、静息NK细胞浸润水平较高的患者更有可能出现更好的免疫治疗效果和预后,目前肥大细胞在膀胱癌中的作用尚未明确。这些发现还推测CD4+T 细胞、CD8+T 细胞和NK 细胞可能是膀胱癌患者抗肿瘤免疫的主要参与者,表明TMB能影响免疫细胞的浸润,推测新抗原的出现可作为吸引免疫系统的效应细胞。
本研究对TMB 在膀胱癌中的相关性进行阐述,通过TCGA 数据库分析表明在高TMB 的膀胱癌患者中免疫治疗表现出较好的预后,存在潜在的应用前景;初步分析免疫细胞在膀胱癌肿瘤微环境中的表达差异可预测其在膀胱癌识别、治疗和预后中的临床意义,为膀胱癌的免疫治疗在临床上的应用提供理论基础,但仍需更多的临床实验研究来进一步验证。

