DCO理论在严重多发骨折患者救治中的应用
李德福 亢军强 范泽义 陈学山 许 兵
中国人民解放军联勤保障部队第九九〇医院骨科C区,河南信阳 464000
工业化进程的迅猛推进,给我国带来了辉煌巨变,但也伴随着各种创伤事故的频发,如交通事故、高空坠落、机械损伤等。这些创伤事故中,高能量创伤所致的严重多发骨折发生率高、致残率高、伤亡率高,因此规范科学的开展严重多发骨折患者的救治工作是迫切的社会需求。严重多发骨折患者入院时往往身体状况已经紊乱,以往的救治方式是早期即对患者进行确定性手术或者早期全面治疗(early total care,ETC),然而过早的手术干预往往导致低体温、酸中毒和凝血功能障碍即“致死三联征”的发生,致使病情进一步加重[1]。近年来,创伤控制骨科(damage control orthopedics,DCO)理论在临床的应用,有效降低了病死率和并发症的发生[2-3],得到了很多临床医生和学者的认可。本研究回顾性分析了2015年1月至2018年8月救治的52例严重多发骨折患者采用不同治疗方法的临床效果,报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2015 年1 月至2018 年8 月中国人民解放军联勤保障部队第九九〇医院创伤骨科中心收治的52例严重多发骨折患者的临床资料,根据治疗方案分为DCO 组和ETC 组。所有患者损伤程度采用简明损伤定级标准-损伤严重程度评分法(abbreviated injury scale-injury severity score,AISISS)进行评分[4]。DCO 组:所有纳入患者均采用DCO 理论救治,共29 例,其中男性21 例,女性8 例,年龄19~58 岁,平均(43.21 ± 7.11)岁,ISS 评分21~42 分,平均(30.1 ± 6.76)分。单纯四肢骨折20 例,骨盆合并四肢骨折4 例,四肢合并脊柱骨折3例,骨盆、四肢合并脊柱骨折2例。开放性骨折共21 例,占87.5%。ETC 组:均以ETC 理论为指导救治,共23 例,男性17 例,女性6 例,年龄18~64 岁,平均(40.04 ± 8.26)岁,ISS 评分17~38 分,平均(27.09±5.99)分。单纯四肢骨折17 例,骨盆合并四肢骨折2 例,四肢合并脊柱骨折3 例,骨盆、四肢合并脊柱骨折1 例。开放性骨折共22 例,占95.6%。两组研究对象性别、年龄、ISS评分、疾病种类等基本情况比较,差异无统计学意义(P>0.05),详见表1,具有可比性。
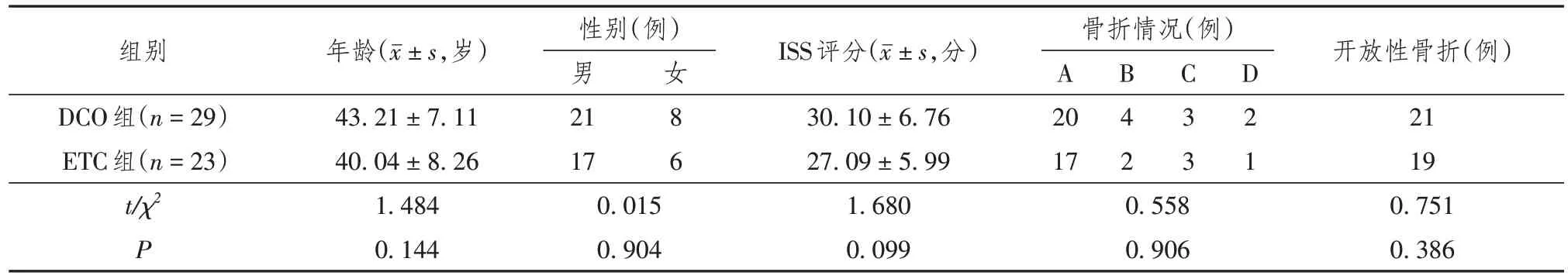
表1 所有研究对象基本情况
1.2 纳入和排除标准
纳入标准:(1)ISS评分≥16分,即ISS评分达到重伤;(2)X 线或CT 检查证实至少两处骨折;(3)年龄≥18岁。
排除标准:(1)合并其他重要脏器损伤者;(2)有其他严重基础性疾病、恶性肿瘤或者精神疾病患者。
1.3 治疗方法
1.3.1 急救处理 急救处理的首要原则是维持患者的生命,并尽可能的减少伤残和防治并发症。我科的处理方案是接诊后在不危及患者生命安全的情况下迅速检查并评估病情,确定受损部位,制定处置方案。急救时及时控制活动性出血,开放伤口包扎止血,骨折部位采用相应方式临时固定。
1.3.2 DCO 组救治方法 第一阶段:骨折的临时处理。骨折临时固定,可减轻创伤对紊乱的生理功能的再次破坏,宜在不干扰急救处理时尽早进行,且尽可能在最短时间内完成。四肢骨折依据具体情况采用夹板、石膏、骨牵引或者外固定架固定;骨盆骨折依据具体情况采用骨盆兜带或者半环形外支架固定。开放性骨折固定前先行清创术处理,大面积软组织缺损者,一期行负压封闭引流(vacuum sealing drainage,VSD)治疗。第二阶段:ICU 复苏。患者转入ICU进行系统复苏,积极抗休克,维持酸碱及水电解质平衡,复温,呼吸支持,控制感染等治疗,维持生命体征,使患者机体情况恢复平稳。事实上复苏治疗贯穿DCO 全部过程[5]。复苏成功指征[6]:血流动力学及氧饱和度稳定,无电解质紊乱,无凝血功能障碍,体温正常,尿量>1 mL/(kg·h)。第三阶段:骨折确定性手术治疗。待患者生命体征平稳后尽早行骨折确定性手术治疗。本研究DCO组患者手术时间为受伤后4~19 d,平均为7.5 d。骨盆骨折共6 例,4 例采用髂腹股沟入路或前后联合入路行切开复位接骨板螺钉内固定术,2 例骨盆骨折患者使用外固定支架;四肢骨折共29 例(共38 个部位骨折),其中采用髓内钉固定9 例(9 个部位),切开复位接骨板内固定14 例(23 个部位),有限切开复位内固定+外固定架6 例(6 个部位);脊柱骨折共5 例,3 例行椎弓根内固定,2 例行椎弓根内固定同时进行椎管减压术。
1.3.3 ETC组救治方法 ETC组23例患者均在8 h内给予确定性手术治疗。骨盆骨折共3例,均使用外固定支架;四肢骨折共23例(共30个部位骨折),其中采用髓内钉固定8例(8个部位),切开复位接骨板内固定10例(15个部位),有限切开复位内固定+外固定架5例(7个部位);脊柱骨折共4例,2例行椎弓根内固定,2例行椎弓根内固定同时进行椎管减压术。
1.4 观察指标及统计学方法
2 结 果
2.1 两组患者术中出血量、住院时间、术后并发症及死亡情况比较
DCO组术中出血量少于ETC组,差异具有统计学意义(P<0.05);DCO组住院时间与ETC组比较差异无统计学意义(P>0.05),表明延迟手术时间不会造成住院时间明显增加;两组死亡情况比较差异无统计学意义(P>0.05);DCO组发生术后严重并发症情况少于ETC组,差异具有统计学意义(P<0.05)。DCO组29例患者均治愈,无死亡病例。4例发生并发症,其中深静脉血栓形成1例,术后切口感染1例,坠积性肺炎1例,骨折延迟愈合1例,均经过相应治疗后痊愈。ETC 组23 例患者,其中21 例治愈(91.31%),2 例死亡(8.69%),1 例死于骨盆骨折合并大血管损伤出血难以控制,1例死于多器官功能衰竭。9例发生并发症,其中钉道感染1例,术后切口感染1例,呼吸窘迫综合征4例,骨折延迟愈合3例,均经过相应治疗后痊愈。本研究除2例死亡病例外,其余50例患者均进行随访,随访时间24~36个月,平均28.5个月,所有患者随访中均部分或完全恢复生活、工作,未发现远期特殊并发症。见表2。
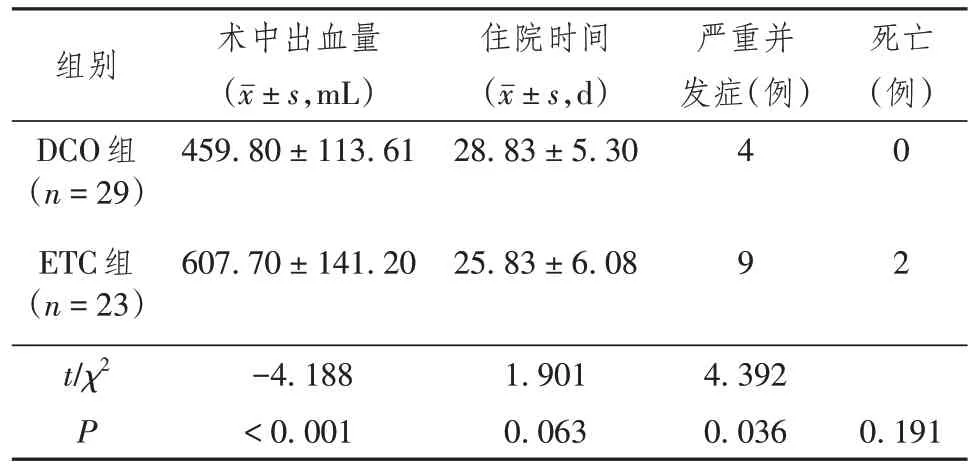
表2 两组患者术中出血量、住院时间、严重并发症情况
2.2 两组患者手术前后PT、APTT比较
组间比较:术前两组患者PT、APTT差异无统计学意义(P>0.05),具有可比性,术后3 d及术后7 d两组患者PT、APTT 差异具有统计学意义(P<0.05),DCO组凝血指标优于ETC组。组内比较:两组患者术前均未发生明显凝血功能障碍;两组患者术后3 d、术后7 d 凝血功能指标PT、APTT与术前相比差异无统计学意义(P>0.05)。详见表3。
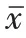
表3 两组术前、术后3 d、术后7 d PT、APTT比较(±s,s)
2.3 典型病例
患者邱某,女,57岁,交通事故致严重多发骨折:(1)左股骨开放性粉碎性骨折;(2)左胫腓骨开放性粉碎性骨折;(3)右股骨骨折。患者入院时已发生失血性休克,经积极补液、输血、抗感染等对症支持治疗,急诊行左股骨、左胫腓骨开放性骨折清创缝合+外固定架固定,术后转入ICU复苏;入院第6天患者生命体征稳定,行右股骨切开复位钢板螺钉内固定,术后对症支持治疗;入院第13天行左股骨、左胫腓骨切开复位钢板螺钉内固定,术后对症支持治疗,入院第34天出院。因患者要求,术后25个月取出左胫骨内固定物,余内固定物暂留体内。患者获随访25个月,骨折愈合良好,功能可,无远期并发症。见图1。
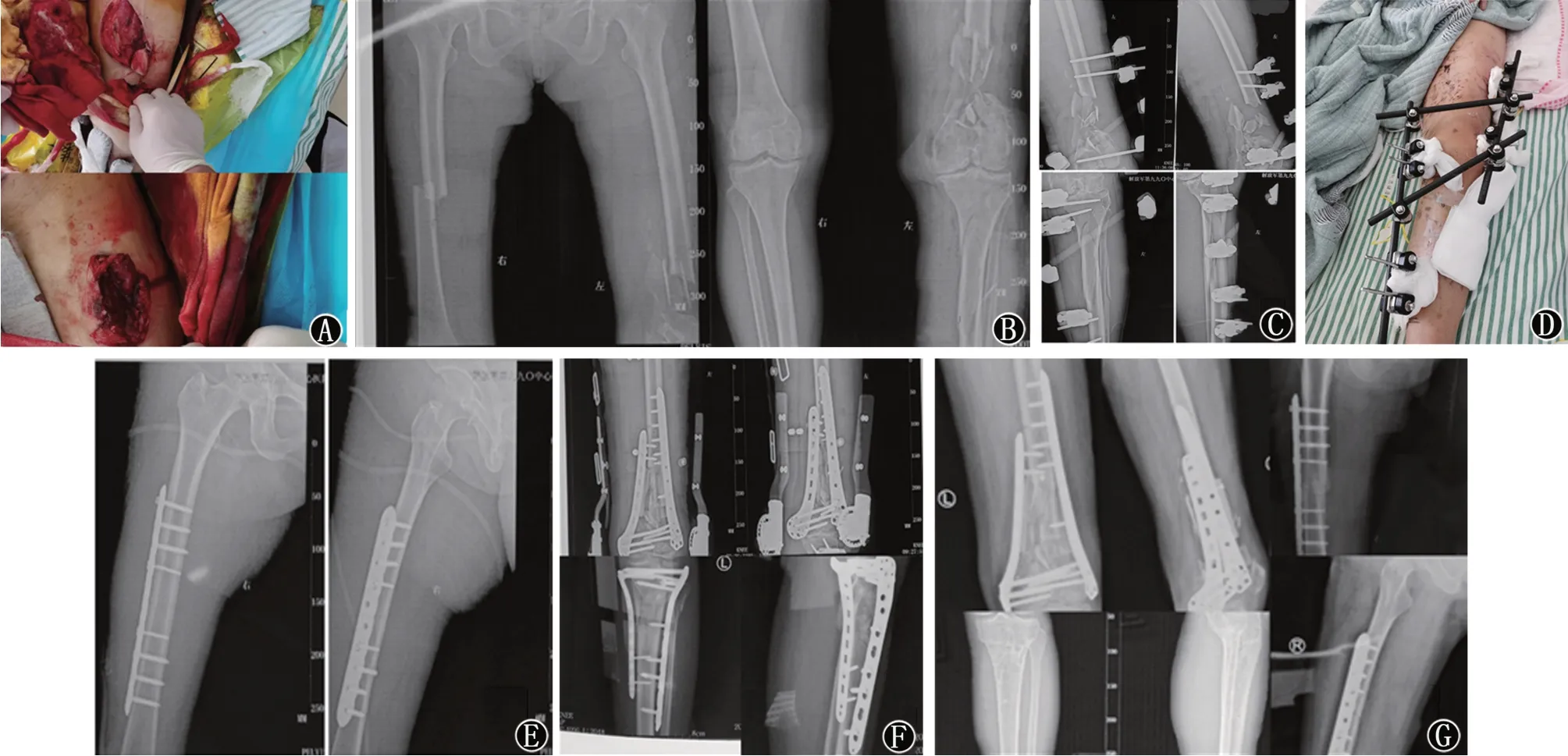
图1 典型病例A:伤后伤口照片;B:伤后X线片;C:急诊行外固定架治疗;D:外固定架照片;E:入院第6天行右股骨切开手术治疗;F:入院第13天行左股骨、左胫骨手术治疗;G:术后2年X线片
3 讨 论
3.1 DCO理论在临床治疗中的优势
严重多发骨折因其复杂、严重的损伤机制,往往患者入院时生理功能已经极度紊乱,且由于各损伤部位症状、体征常常相互交织、掩盖,甚至相互影响,导致病情愈发严重[7],目前对于严重多发骨折的救治尚无统一规范,如不能及时正确的诊断、处理以及选择恰当的手术时机、治疗方案,将会导致不良事件发生,预后不佳[8]。此类患者的救治,传统策略是早期积极治疗,尽早行骨折内固定手术。特别是随着重症医学水平的提升和医疗器械的改良,多数学者认同ETC的理念,但有研究发现在临床中应用ETC 理念对严重创伤患者进行治疗,风险较高,不良后果较多。胡小军等[9]认为严重创伤患者,机体产生大量炎性因子导致免疫力下降,容易合并感染,且血流动力学不稳,易出现低体温、凝血功能障碍和酸中毒等并发症,不利于对患者的救治。运用DCO 理论救治患者能够保证其在救治过程中的整体性和连续性,可以减少“二次打击”对机体的损害,有效降低并发症的发生率,提高患者的存活率。Howard 等[10]认为过早手术治疗会导致医源性损伤风险升高,创伤控制手术可减少不必要的损伤。黄静等[11]发现126例多发伤患者均有不同程度的凝血功能障碍,需将凝血功能相关指标纳入创伤严重程度评估系统中。张德刚等[12]认为外伤后2~4 d行确定性手术治疗的患者发生多器官功能不全综合征的概率明显高于外伤后6~8 d行手术治疗的患者。
为指导治疗严重创伤的救治,Rotondo 等[13]首先提出损伤控制外科(damage control surgery,DCS)理论,目的在于根据患者的病情严重程度及耐受程度分阶段治疗,降低不良事件发生率。随着DCS的推广,DCO理论逐步发展起来。DCO理念不主张早期采取全面确定性治疗,而是认为应当根据患者病情进行分阶段治疗,目的是使患者受到外伤的“第一次打击”后,免遭过早行确定性手术带来的“二次打击”或“持续打击”,避免病情进一步加重,以提高患者的生存率。李林等[12]通过动物实验发现损伤控制复苏有助于动脉血pH 值及乳酸浓度的改善,且大鼠血浆白细胞介素6(interleukin 6,IL-6)、肿瘤坏死因子α(tumor necrosis factor α,TNF-α)及S100β 蛋白含量均低于对照组,减少了炎症因子的激活对大脑的危害。叶晓生等[15]发现分期治疗高能量胫骨平台骨折,均骨性愈合,Rasmussen膝关节功能评级优良率达85.7%,无严重并发症,疗效理想。Maury等[16]认为过早手术治疗导致患者机械通气时间延长以及发生急性呼吸窘迫综合征的概率明显增高。
3.2 实施DCO的流程
严重多发骨折患者常常伴有其他脏器的损伤,因此来院后需尽快完善检查,及时作出诊断及制定相应的救治措施。我科按照“CRASHPLAN”流程(C=cardiac 心脏,R=respiration 呼吸,A=abdomen腹部,S=spine脊柱,H=head头颅,P=pelvis骨盆,L=limb 四肢,A=arteries 动脉,N=nerves 神经)进行仔细查体,避免漏诊。在具体的救治过程中,该流程顺序可根据患者的实际情况进行相应调整。
在早期救治方面,有学者将多发伤患者分为四种类型[4]:(1)心肺复苏型:患者就诊时已濒临死亡或心跳、呼吸停止,应立即行心肺复苏。(2)气道开放型:多见于头颈部外伤、脑外伤致呼吸窘迫者,应首先行气管插管、气管切开或使用呼吸机治疗。(3)抗休克型:多见于外出血、内脏损伤、多发长骨骨折等,应积极输血、输液抗休克治疗,必要时手术止血。(4)其他型:生命体征尚稳定,需密切观察病情变化。该分型有利于早期救治,但患者往往需要多种治疗措施同时进行,甚至需相关科室协助诊治。本研究排除并发其他重要脏器损伤病例,仅纳入严重多发骨折病例,所有纳入病例均为抗休克型或其他型,无心肺复苏型、气道开放型。
2003 年,Giannoudis 等[17]总结出DCO 治疗的三个阶段,第一阶段积极抗休克,止血,清创,控制感染,骨折的早期临时固定;第二阶段ICU 系统复苏,纠正酸中毒和凝血功能障碍,恢复体温,改善患者生理机能;第三阶段,复苏成功后,尽早实施骨折确定性手术。以DCO理论为指导,我科在接诊后对患者进行检查、评估,快速建立静脉通道,简单快速止血,生命体征平稳后,使用快速、简洁、有效的方式处理骨折和创面,如使用夹板、外固定架、VSD等进行第一阶段处理;第二阶段患者转入ICU 进行系统复苏,采取综合性的积极救治措施,如限制性补液、维持水电解质平衡、营养支持、防治感染及血栓等,该阶段的处理使患者生理机能得到有效恢复,为接下来的手术治疗奠定了基础;第三阶段根据患者的骨折情况采用相应的骨折确定性治疗方案,使骨折获得稳定,恢复患者的早期活动能力。
本研究依据DCO 理论对29例严重多发骨折患者进行治疗,前期较好地维持了患者生命体征平稳,避免“致死三联征”等不良事件的发生,二期行确定性手术治疗,将损伤后“二次打击”最小化,避免患者生理潜能过早耗竭,有效降低了患者死亡率和并发症发生率。延迟行骨折确定性手术治疗可能导致部分患者住院时间较长,并且可能使部分患者骨折复位质量受到影响,但患者拥有相对充足的时间来恢复其生理机能,有利于整体病情的康复[18]。应用DCO 理论救治患者,需严格把握适应证,准确把握手术时机,更需要专业的团队进行科学救治[19-20],不加区分地使用DCO 理论可能适得其反[21]。
总之,合理实施DCO方案治疗严重多发骨折患者,可减少并发症的发生,提高生存率,节约医疗费用,具有积极的临床意义。
利益冲突 所有作者均声明不存在利益冲突

