关节骨关节炎患者胫股关节软骨的磁共振变化
曾幸萍 何灿
骨关节炎又称做骨关节疾病、老年性关节炎,该病的病因尚未明确,临床特征为以关节软骨退行性病变以及继发性骨质增生为主。骨关节炎的发病率较高,属于退行性关节疾病,对中老年人群的身体健康以及生活质量造成严重的危害[1]。临床中,患者会出现进展性关节炎,会发生晨僵、关节肿大情况,并且骨关节炎一般无法治愈或者治愈难度极高。根据流行性病学表明,骨关节炎无传染性,年龄越大,发病率越高,且女性人群的发生率高于男性人群。通过X线检查无法对患者的半月板病变情况以及软骨的损伤程度进行观察,无法对早期诊断起到有效的指导作用[2],通过磁共振影像学技术进行检查,能够及早对软骨、关节间隙的变化情况进行观察,对关节软骨的体积以及厚度进行测量,进而对骨关节炎的病情进展进行预估[3],也是目前临床中对骨关节炎病情进展以及关节软骨厚度异常程度的主要评估手段[4]。但是,早期骨关节炎患者的关节软骨一般不会出现形态学变化情况,软骨中蛋白多糖、胶原纤维、水分含量已经发生明显的变化[5],主要表现为黏弹性降低等情况,磁共振影像学技术无法辨认细微的变化,增加早期确诊骨关节炎的难度[6]。因此,本研究以我院于2018年12月—2020年12月收治的183例膝关节骨关节炎患者为例,通过分析早期骨关节炎、晚期骨关节炎以及健康体检者的胫股关节软骨厚度、软骨接触面积以及内外侧股骨髁横径,对早期、晚期、健康之间的差异进行分析,为临床早期确诊骨关节炎提供有力依据,现报道如下。
1 资料与方法
1.1 一般资料
以我院于2018年12月—2020年12月收治的183例膝关节骨关节炎患者为例,根据病情早晚期分组,其中早期骨关节炎患者91例,将其作为早期组,其中男46例,女45例,年龄50~75岁,平均(62.75±4.51)岁。晚期骨关节炎患者92例,将其作为晚期组,其中男47例,女45例,年龄50~74岁,平均(62.53±4.46)岁。然后再抽取同时期来我院做检查的健康体检者90例作为对照组,其中男45例,女45例,年龄50~75岁,平均(62.73±4.56)岁,患者、患者家属、健康体检者于同意书上签字,得到院内伦理委员会的批准,三组患者一般资料,包括性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)所有患者的临床症状和《骨关节炎诊治指南》的诊断标准相符,包括:关节疼痛、关节压痛、关节受限、关节功能障碍、关节畸形、肌肉萎缩[7];(2)所有人员均在同意书上签字。
排除标准[8]:(1)精神疾病患者;(2)依从性差患者;(3)意识模糊患者;(4)心、肝、肾等重要脏器功能异常患者;(5)不在同意书上签字的患者。
1.2 方法
使用磁共振成像系统(德国Avanto1.5超导磁共振MAGNETOM Avanto1.5T)进行检查,设置扫描参数,FOV为160 mm,矩阵为256×256,层厚为3 mm,FLASH扫描序列,受检者需要去除所有体外的金属物品,保持仰卧位,足底垫木制薄板,将十千克重物用光滑的尼龙绳通过定滑轮垂直悬挂,另一端挂在患者足底,产生沿头侧的压力,成功定位之后,FLASH序列形冠状面扫描,得到关节胫股关节面的影像学资料。
1.3 观察指标
关节软骨接触面积的测量[9]:需要对冠状面二维断层上股骨和胫骨表面软骨接触的长度进行逐层测量,一次性测量相对平坦的层面,分段测量弯曲的层面,接触面积为所有层面的接触长度之和和厚度的乘积。
软骨厚度的测量[10]:垂直切线方向对内侧股骨髁和外侧股骨髁附近的受力区以及非受力区软骨叠加厚度进行测量。
内侧股骨髁和外侧股骨髁横径长度的测量[11]:对冠状面断层内外侧股骨髁左右最大的横径进行测量。
1.4 统计学处理
采用SPSS 18.0统计学软件对数据进行分析,计量资料以(±s)表示,两两比较采用t检验,多组比较采用F检验,计数资料以率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 三组人员不同性别的胫股关节软骨厚度比较
2.1.1 三组男性人员的胫股关节软骨厚度比较 内侧股骨髁受力区和非受力区:晚期组和早期组相比,差异有统计学意义(t=14.253,18.391,P<0.05),早期组和对照组相比,差异有统计学意义(t=2.372,2.423,P<0.05);晚期组和对照组相比,差异有统计学意义(t=14.805,16.139,P<0.05);外侧股骨髁的受力区和非受力区:早期组和对照组相比(t=0.657,0.915,P>0.05);晚期组和对照组相比,差异有统计学意义(t=3.828,18.131,P<0.05),早期组和晚期相比,差异有统计学意义(t=3.088,13.903,P<0.05),具体见表1。
表1 三组男性人员的胫股关节软骨厚度比较情况(mm,±s)
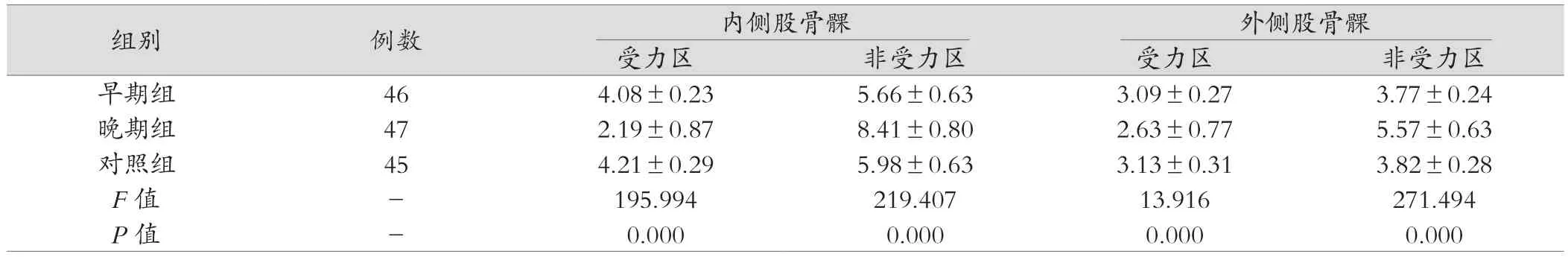
表1 三组男性人员的胫股关节软骨厚度比较情况(mm,±s)
组别 例数 内侧股骨髁 外侧股骨髁受力区 非受力区 受力区 非受力区早期组 46 4.08±0.23 5.66±0.63 3.09±0.27 3.77±0.24晚期组 47 2.19±0.87 8.41±0.80 2.63±0.77 5.57±0.63对照组 45 4.21±0.29 5.98±0.63 3.13±0.31 3.82±0.28 F值 - 195.994 219.407 13.916 271.494 P值 - 0.000 0.000 0.000 0.000
2.1.2 三组人员的女性人员的胫股关节软骨厚度比较 内侧股骨髁受力区和非受力区:晚期组和早期组相比,差异有统计学意义(t=8.367,18.040,P<0.05),早期组和对照组相比,受力区比较,差异有统计学意义(t=3.011,P<0.05),非受力区比较,差异无统计学意义(t=1.043,P>0.05);晚期组和对照组相比,差异有统计学意义(t=9.384,16.588,P<0.05),外侧股骨髁受力区和非受力区:早期组和对照组相比,差异无统计学意义(t=1.292,P>0.05),非受力区比较,差异有统计学意义(t=2.454,P<0.05);晚期组和早期组相比,差异有统计学意义(t=4.780,15.291,P<0.05),晚期组和对照组相比,差异有统计学意义(t=5.327,13.526,P<0.05),早期组和对照组相比,差异无统计学意义(P>0.05),具体见表2。
表2 三组人员的女性人员的胫股关节软骨厚度比较情况(mm,±s)
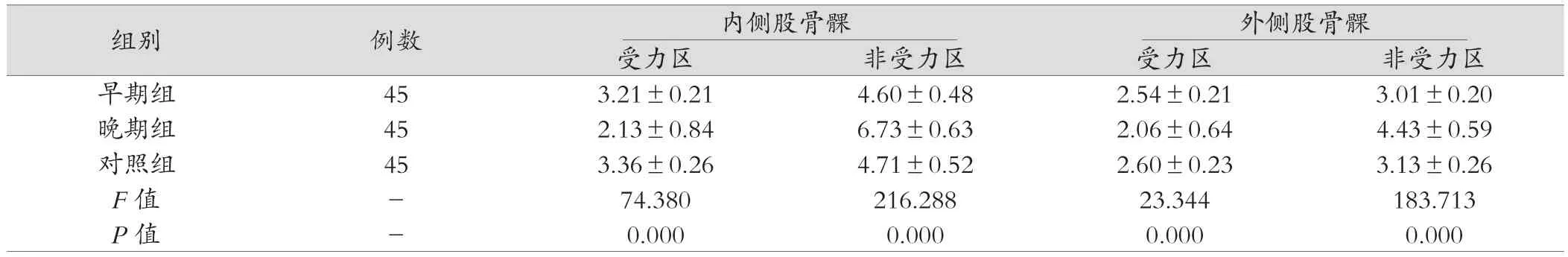
表2 三组人员的女性人员的胫股关节软骨厚度比较情况(mm,±s)
组别 例数 内侧股骨髁 外侧股骨髁受力区 非受力区 受力区 非受力区早期组 45 3.21±0.21 4.60±0.48 2.54±0.21 3.01±0.20晚期组 45 2.13±0.84 6.73±0.63 2.06±0.64 4.43±0.59对照组 45 3.36±0.26 4.71±0.52 2.60±0.23 3.13±0.26 F值 - 74.380 216.288 23.344 183.713 P值 - 0.000 0.000 0.000 0.000
2.2 三组不同性别的关节软骨接触面积以及内外侧股骨髁横径比较情况
2.2.1 三组中男性人员关节软骨接触面积以及内外侧股骨髁横径比较情况 早期组和晚期组的关节软骨接触面积、内外侧股骨髁横径比较,差异有统计学意义(t=64.664,2.196,P<0.05,),早期组和对照组的关节软骨接触面积比较,差异有统计学意义(t=31.192,P<0.05),内外侧股骨髁横径比较,差异有统计学意义(t=1.004,P>0.05),晚期组和对照组的关节软骨接触面积比较,差异有统计学意义(t=16.739,P<0.05),内外侧股骨髁横径比较,差异有统计学意义(t=1.097,P>0.05),具体见表3。
表3 三组中男性人员关节软骨接触面积以及内外侧股骨髁横径情况比较(±s)

表3 三组中男性人员关节软骨接触面积以及内外侧股骨髁横径情况比较(±s)
组别 例数 关节软骨接触面积(mm2) 内外侧股骨髁横径(mm)早期组 46 46.91±4.10 75.98±2.01晚期组 47 105.24±4.58 76.94±2.20对照组 45 84.56±7.06 76.43±2.26 F值 - 1398.828 2.303 P值 - 0.000 0.104
2.2.2 三组中女性人员接触面积以及内外侧股骨髁横径比较情况 早期组和晚期组的关节软骨接触面积比较,差异有统计学意义(t=42.228,P<0.05),内外侧股骨髁横径比较,差异无统计学意义(t=0.429,P>0.05),早期组和对照组的关节软骨接触面积比较,差异有统计学意义(t=19.815,P<0.05),内外侧股骨髁横径比较,差异无统计学意义(t=0.188,P>0.05),晚期组和对照组的关节软骨接触面积比较,差异有统计学意义(t=16.618,P<0.05),内外侧股骨髁横径比较,差异无统计学意义(t=0.590,P>0.05),具体见表4。
表4 三组中女性人员关节软骨接触面积以及内外侧股骨髁横径情况比较(±s)

表4 三组中女性人员关节软骨接触面积以及内外侧股骨髁横径情况比较(±s)
组别 例数 关节软骨接触面积(mm2) 内外侧股骨踝横径(mm)早期组 45 40.63±4.56 66.16±1.92晚期组 45 87.67±5.92 65.98±2.06对照组 45 65.11±6.92 66.24±2.12 F值 - 728.624 0.193 P值 - 0.000 0.825
3 讨论
陈吉波[12]的研究结果表明,晚期骨关节炎患者的内外侧股骨髁受力区的软骨厚度低于早期患者以及健康人群,非受力区的内外侧股骨髁软骨厚度高于早期以及健康人群。从此研究中可以看到,通过对膝关节适当加压,能够有效检测骨关节患者的胫骨关节软骨接触面积的变化情况,为骨关节炎的早期诊断以及预防提供一定的思路。而本次研究,同样是采用通过重物加压方式,让关节受到一定的外力压迫进行检查,结果发现:不论是早期男性,还是早期女性骨关节炎患者,其内侧、外侧股骨髁受力区以及非受力区的软骨厚度和对照组的健康人员相比,差异有统计学意义(P>0.05),这说明在发病早期,该疾病并不会对内外侧股骨髁的受力区以及非受力区造成明显的影响,另外和软骨轮廓没有变化的骨关节炎早期特征也相符。
骨关节炎晚期,不管是男性还是女性患者的非受力区的软骨厚度明显增加,受力区的软骨厚度大大降低,这也表明软骨形态学在发生变化,同时,也表明骨关节炎的病变过程中的病理变化十分复杂,由此可见,该疾病等发展到晚期,已经会对内外侧股骨髁的受力区以及非受力区功能造成较大的影响,且男性患者的健康状态下以及受病情影响状态下的内外侧股骨髁胫股关节软骨厚度、关节软骨接触面积、内外侧股骨踝横径要略高于女性患者,由此,于临床中进行测量时,也可以以此现象为根据,针对性治疗男性患者与女性患者。所以,骨关节炎晚期患者的受力区软骨厚度较低,可能会出现缺损以及缺失情况[13]。非受力区则会产生软骨肿胀情况。磁共振的完整序列上表明[14],骨关节炎晚期患者通过加压后,软骨接触层面变多,边缘外周区域的软骨也会相互接触,骨关节炎早期患者以及健康体检者在加压后检查,只发现中心区域的软骨在相互接触,骨关节炎早期患者的形态学虽然没有发生变化,但是,软骨细胞的黏弹性会降低,进而导致软骨弹性明显降低,逐渐变硬[15]。
本次研究结果表明,骨关节炎早期患者的关节软骨接触面积大大降低,晚期患者的接触面积增加。另外,本次研究中,作者分性别研究,从研究结果上看,男性患者和女性患者的胫股关节软骨厚度还是存在较大差异的,因此,分性别研究,可以更加精确的分析男女性患者的早晚期的胫股关节软骨厚度、关节软骨接触面积、内外侧股骨踝横径,为临床治疗提供更加准确的治疗思路。
综上所述,骨关节炎的早期诊断手段相对缺乏,临床中可以通过施加一定压力,对早期骨关节患者的软骨接触面积进行测量,能够为骨关节炎的早期诊断提供一定的指导意义。

