超声引导下外周静脉置入中心静脉导管老年患者常见并发症的预防与护理
罗桂芳
广州市第一人民医院老年病科 (广州 510180)
外周静脉穿刺中心静脉置管术是指经外周静脉(贵要静脉、头静脉、肘正中静脉)穿刺,将外周置入中心静脉导管(peripherally inserted central catheter,PICC)的尖端插入上腔静脉下1/3处或上腔静脉和右心房交界处的操作技术[1- 3]。PICC为恶性肿瘤化疗、静脉营养支持、长期静脉输液等诸多治疗的重要通路[4- 5]。也可用于中心静脉压监测、急救与手术的静脉通路建立等领域当中。PICC具有操作便捷、可长期置管的优势。传统盲穿的成功率较低,近年来随着超声技术的广泛应用,于超声引导下行PICC置管操作开始广泛应用于临床,成功提高了穿刺的一次成功率[6- 8]。然而老年患者因多存在不同程度的凝血功能亢进、静脉内皮功能下降或损伤、长期微炎症等情况,因此老年患者PICC置管后易形成静脉炎、静脉血栓等相关并发症,一旦出现并发症则可能导致置管中断或相关危重继发疾病,对患者的治疗、甚至是生命安全造成不良影响。因此如何预防PICC置管老年患者相关并发症成为了提高临床护理水平的重要课题。为此本院总结以往临床护理工作经验,通过循证等方法制定出一套专项护理措施。为客观评估这套专项护理措施的具体应用效果,本院特开展此项回顾性研究。
1 资料与方法
1.1 一般资料
回顾性分析本院2019年12月—2021年1月间收治的116例PICC置管老年患者,根据是否实施超声引导下PICC置管并发症专项预防护理(后简称专项护理)将入选患者分配为对照组及实施组各58例。纳入标准:①在本院接受超声引导下PICC置管的患者;②本院老年病科收治的首次接受PICC置管操作的患者;③年龄≥65岁的老年患者;④在本院相关资料完整的患者。排除标准:①既往有静脉手术史的患者;②合并外周血管病变的患者;③既往有静脉疾病史的患者;④同时存在沟通障碍与阅读障碍的患者,有认知功能障碍的患者;⑤既往有精神科疾病史、心理功能障碍的患者;⑥有超声禁忌症、PICC置管禁忌症的患者。纳入对照组的患者中男33例,女25例,年龄为74~91岁,平均(82.56±8.26)岁;体质量指数(body mass index,BMI)为:18.46~25.32 kg/m2,平均(21.37±1.46)kg/m2。实施组的患者中男34例,女24例,年龄为73~93岁,平均(82.71±8.31)岁; BMI为:18.32~25.41 kg/m2,平均(21.29±1.38)kg/m2。2组患者一般资料无统计学差异,P>0.05。
1.2 方法
1.2.1 置管方法 使用彩色多普勒超声仪,选取优势静脉作为穿刺的靶静脉。常规消毒铺巾后,于超声实时引导下,将穿刺针刺入靶静脉后见静脉回血正常,按改良赛丁格法置入PICC导管;妥善固定导管。
1.2.2 对照组 于上述操作后向患者及家属说明注意事项等,解答患者疑问,说明可能出现的置管异常情况,叮嘱患者发现异常情况及时通知护理人员进行干预。
1.2.3 实施组 实施专项护理,具体措施包括:①心理干预与宣教,于穿刺操作前向患者说明PICC置管的优势与必要性,说明患者的配合方法,了解患者主要顾虑疑问,给予耐心解答。对患者的心理状态依据焦虑自评量表(Self-Rating Anxiety Scale,SAS)、抑郁自评量表(Self-Rating Depression Scale,SDS)进行评估[9]。根据心理评估结果给予分级心理干预,无心理症状表现的患者给予鼓励,轻度心理症状的患者给予语言沟通、音乐、阅读等干预,中度心理症状的患者给予正念认知干预,重度心理症状的患者通知精神科医师会诊并遵医嘱进行治疗。②穿刺前护理,向患者详细说明包括穿刺时的配合方法,包括尽早保持平稳轻微呼吸、保持心理与肌肉放松状态等,对于喘息、咳嗽、心律失常等严重且持续的患者给予必要镇咳、止喘、抗心律失常药物后,观察患者症状较平稳时再行穿刺操作。③静脉血栓风险评估,穿刺前行凝血功能检查。依据Caprini分级风险评估患者静脉血栓形成风险评估,评估结果≥3分的患者通知主管医师,遵医嘱给予抗血栓预防性治疗。④PICC自我维护,穿刺后向患者与家属详细说明PICC置管后的异常情况、置管并发症征象与症状,自我维护方法等,向患者说明皮肤护理方法;输液过程中加强专项巡护,注意观察患者置管处皮肤颜色、管路通畅情况等;对于输注高浓度液体、血液制品等的患者采用生理盐水对导管进行冲洗,并使用脉冲式正压封管,注意加强导管的维护与冲洗。⑤建立联络机制,通过电话、短信、微信等多种渠道与患者建立置管期间联络机制,嘱患者注意观察,及时发现问题及时与院方取得联络。
1.3 观察指标
于置管操作后6个月或本次置管治疗结束时,对比2组患者穿刺效果:一次穿刺成功、平均穿刺次数、操作时间、头端到位、头端最佳,并发症:机械性静脉炎、导管移位、过敏性皮炎、导管相关感染、静脉血栓发生情况;评估2组患者护理前后的心理状态变化情况,调查患者满意度。
心理状态采用SAS、SDS评估[9]。SAS、SDS评分范围均为20~80分;SAS分级标准:<50分无焦虑表现,50~59分为轻度焦虑,60~69分为中度焦虑,≥70分为重度焦虑;SDS分级标准:<53分无抑郁表现,53~62分为轻度抑郁,63~72为中度抑郁,>72为重度抑郁。患者满意度调查采用不记分方式,分为非常满意、满意、不满意3个等组,除不满意外,其他为总满意。
1.4 统计学处理

2 结 果
2.1 2组穿刺效果对比
实施组一次穿刺成功、头端到位率、头端最佳率均高于对照组,平均穿刺次数、操作时间均少于对照组,差异均有统计学意义(P<0.05);见表1。
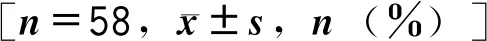
表1 2组穿刺效果对比
2.2 2组并发症发生情况对比
实施组各种并发症总发生率为18.97%,对照组为46.55%,实施组低于对照组,差异有统计学意义(P<0.05);见表2。

表2 2组并发症发生情况对比 [n=58,n(%)]
2.3 2组患者心理状态对比
置管前2组患者SAS、SDS评分差异无统计学意义(P>0.05);置管后2组患者SAS、SDS均低于本组置管前,且实施组均低于对照组,差异均有统计学意义(P<0.05);见表3。
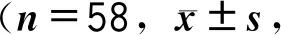
表3 2组患者置管前后心理状态评估对比 分)
2.4 2组患者满意度调查对比
实施组患者总满意率为96.55%,对照组为77.59%,实施组高于对照组,差异有统计学意义(P<0.05);见表4。
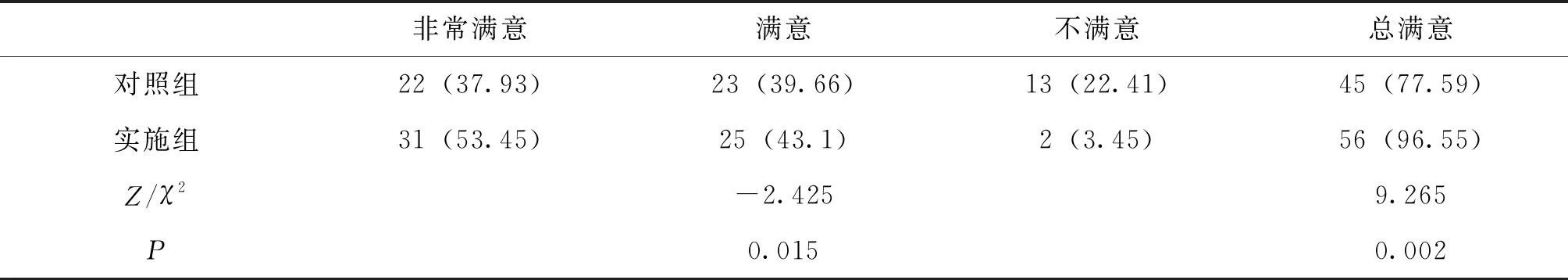
表4 2组患者满意度调查对比 [n=58,n(%)]
3 讨 论
PICC为老年疾病临床上一种重要的输液方式,具有置管时间长、创伤小等优势[10- 11]。老年患者因血管内皮功能进入自然衰退期,难以耐受反复多次的静脉穿刺输液,而老年疾病又多有病程长、治疗时间长等特点,因此PICC置管无疑是老年长期输液患者的一种良好选择。PICC置管操作是经外周静脉穿刺后将PICC导管插入至上腔静脉内的过程[12- 13]。PICC通常以肘静脉作为穿刺点,完成置管后通过导管将治疗用药输注至中心静脉内,发挥治疗作用[14- 15]。传统盲法穿刺的一次穿刺成功率较低,随着超声技术的引入PICC置管穿刺的精准度大幅提高,使PICC置管得到更为广泛的应用[16- 18]。虽然PICC具有明确的优势,但由于部分输注的药品对静脉具有一定的刺激,或患者输入血液制品、高黏度药物等易诱发血栓形成[19- 20]。且由于PICC置管时间较长,最长可长达1年左右,导致导管对血管形成机械性刺激而诱发机械性静脉炎。在置管过程中患者可因日常活动等原因致使导管发生移位,导管在皮肤处固定使用的胶布等亦可诱发过敏性皮炎,同时老年疾病患者机体多处于长期微炎症状态下,导管的侵入性可诱发相关感染。因此对PICC置管老年患者给予常见并发症的专项预防护理是十分必要的,是保障置管与患者正常治疗的重要基础。
为此本院总结以往工作经验,通过循证法等制定出一套专项护理措施。穿刺前对患者进行分级心理干预能够缓解患者心理压力,提高患者配合度,为提高一次穿刺成功率奠定良好基础。老年疾病患者多合并有多种慢性疾病,穿刺过程中如发生咳嗽、较重的喘息、心律失常等可对穿刺与导管置入造成不良影响。因此对患者进行症状观察,通过评估给予相应干预后再行穿刺,能够提高穿刺成功率与导管头端到位率与最佳率。指导患者自我观察置管并发症的征象与相关情况,能够及时发现置管并发症给予及时干预。向患者详细讲述置管的自我护理方法,能够减少导管移位等并发症的发生风险,提高置管安全性。在输液过程中加强巡护能够及时发现导管阻塞、皮肤过敏等相关问题,从而更好地预防或及时干预相关并发症。血栓形成为PICC置管老年患者的一项常见并发症,具有较高危险性。为此对患者进行预先风险评估,根据风险评估结果给予预防性抗凝治疗,能够改善患者高凝状态,预防置管后血栓形成,通过改善封管方法亦可有效降低血栓形成风险。
本次研究结果表明,实施组一次穿刺成功、头端到位率、头端最佳率均高于对照组,平均穿刺次数、操作时间均少于对照组;提示专项护理措施能够提高PICC置管的穿刺效果,缩短穿刺操作时间,对于减轻患者心理与生理负担均具有积极作用。实施组各种置管并发症总发生率低于对照组;提示专项护理措施能够有效降低PICC置管并发症的发生几率,对于保障患者长期输液治疗具有重要作用。实施组SAS、SDS均低于对照组;提示专项护理措施能够改善PICC置管老年患者心理状态,从而有利于提高患者配合度。实施组患者总满意率高于对照组;提示专项干预措施得到患者广泛认可。
综上所述,PICC置管并发症专项预防护理措施能够降低超声引导下外周静脉置入中心静脉导管老年患者相关并发症的发生风险,全面提高PICC置管穿刺效果与护理水平,减轻患者心理负担,提升患者满意度。

