基于动态增强MRI 影像组学评分和激素受体的列线图预测乳腺癌新辅助化疗不敏感的价值
姚纯 杨志企 杨佳达 廖玉婷 陈湘光 陈小凤
乳腺癌是女性常见的恶性肿瘤之一,新辅助化疗(neoadjuvant chemotherapy,NAC)是中晚期乳腺癌的标准治疗方案[1-2]。多数乳腺癌病人能从NAC中获益,甚至部分病人能够达到完全缓解,但仍有10%~35%的病人对NAC 不敏感[3]。于治疗前准确评估病人对NAC 的敏感性,筛选出对NAC 不敏感的人群,可指导临床选择最佳治疗方案。因此,寻找一种无创、准确的方法预测乳腺癌病人对NAC 的敏感性具有重要临床意义。影像组学可以表征肿瘤的异质性,在肿瘤鉴别诊断以及疗效和预后评估方面具有广阔的应用价值[2,4]。影像组学模型有望为乳腺癌NAC 疗效评估提供新思路。动态增强MRI(dynamic contrast enhanced-MRI,DCE-MRI)不仅能显示肿瘤形态学特征,还能提供肿瘤灌注方面的信息,在乳腺癌MRI 检查中具有非常重要的价值。因此,本研究旨在探讨基于治疗前DCE-MRI 影像组学评分和激素受体状态的列线图预测乳腺癌NAC不敏感的价值。
1 资料与方法
1.1 一般资料 回顾性收集2016 年1 月—2019年3 月在梅州市人民医院行乳腺癌NAC 治疗的128 例女性病人,年龄28~69 岁,平均(49.2±10.0)岁。纳入标准:①NAC 治疗前行乳腺DCE-MRI 检查;②NAC 治疗后行手术切除者。排除标准:①隐匿型或非肿块型乳腺癌;②MRI 影像质量差,不能满足诊断要求;③肿瘤复发者;④多发乳腺癌者。将128 例病人按照7∶3 比例随机分为训练集(90 例)和测试集(38 例)。
1.2 设备与方法 采用西门子Skyra 3 T MR 扫描设备,16 通道乳腺相控线圈。病人取俯卧位,双乳自然悬垂于乳腺相控线圈内。DCE-MRI 序列采用定量时间分辨随机轨道成像技术,时间分辨率8.7 s,总扫描时间305 s。DCE-MRI 包括增强前T1mapping 和34 期动态增强扫描。T1mapping 扫描参数:TR 3.78 ms,TE 1.38 ms,FOV 340 mm×340 mm,矩阵205×256,层厚2 mm,无层间距,扫描时间84 s。动态增强扫描参数:TR/TE 6.4 ms/3.3 ms,层厚2.0 mm,无层间距,矩阵288×384,FOV 340 mm×340 mm,翻转角9°。经手背静脉团注对比剂钆喷酸葡胺(Gd-DTPA,0.5 mmol/mL,拜耳公司),注射剂量0.1 mmol/kg 体质量,注射流率3.0 mL/s。
1.3 临床病理特征及NAC 疗效评估标准 由病理科的1 名主治医师和1 名副主任医师分析乳腺癌术后病理特征及NAC 疗效评估结果,意见不一致时由另1 名病理科主任医师进行核对。记录病人年龄、人表皮生长因子受体-2(human epidermal growth factor receptor,HER-2)、肿瘤增殖细胞核抗原-67(tumor expression of the proliferation antigen-67,Ki-67)、雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)及NAC 病理疗效评估结果。上述生物学标志物以术后病理结果为准,ER和PR 阳性标准为阳性肿瘤细胞核≥1%。Ki-67<20%定义为低表达,≥20%为高表达[5]。HER-2 阳性标准为免疫组织化学检测(+++)或免疫组织化学检测(++)同时荧光原位杂交法检测阳性[2]。NAC 术后病理疗效评估采用Miller-Payne 分级系统[3]:Ⅰ级,肿瘤细胞无变化,或单一癌细胞有变化但总体细胞数无减少;Ⅱ级,肿瘤细胞减少<30%;Ⅲ级,肿瘤细胞减少30%~90%;Ⅳ级,肿瘤细胞减少>90%,或仅残留小簇、散在单个肿瘤细胞;Ⅴ级,肿瘤细胞无残留但可存在导管原位癌。NAC 不敏感定义为:Miller-Payne 分级评价为Ⅰ~Ⅱ级的乳腺癌定义为对NAC不敏感,Ⅲ~Ⅴ级定义为对NAC 敏感[3]。依据上述标准得出,在训练集中疗效敏感者47 例,不敏感者43例;在测试集中疗效敏感者15 例,不敏感者23 例。
1.4 影像组学模型构建
1.4.1 肿瘤分割及特征提取 将DCE-MRI 中动态增强曲线峰值对应期相的影像导入ITK-SNAP 软件(Version 3.6.0)[2,6],由1 名影像科主治医师手动逐层标记肿瘤的体积兴趣区(VOI),然后由1 名副主任医师核对上述VOI 范围,意见不一致时再由1 名主任医师进行复核。标记VOI 时应尽量避免超出肿瘤外缘。将肿瘤原始图像和VOI 图像导入人工智能AK 软件(V3.0.0. R,GE 公司)自动提取特征,特征提取遵循影像生物标志物标准化倡议标准[1]。提取直方图、游程矩阵、形态学、灰度共生矩阵、灰度大小区域矩阵5 大类共396 个特征。
1.4.2 影像组学特征筛选和模型构建 采用Spearman 相关分析、最小绝对值收敛和选择算子算法对上述396 个影像组学特征进行筛选,然后将剩余特征纳入多因素逻辑回归模型进行分析,得到各特征对应的回归系数。影像组学评分(Radscore)通过特征值和回归系数线性组合得到,具体计算公式如下:,b 为常数项,Xi为选择的特征值,Ci为选择特征所对应的回归系数。
1.4.3 联合模型列线图构建 采用t 检验、χ2检验或Fisher 确切概率检验比较训练集和测试集中疗效敏感和不敏感组的临床病理特征差异,将上述差异有统计学意义的指标和Radscore 纳入多因素回归构建联合模型,并绘制其列线图。
1.5 统计学方法 采用R(Version 3.4.4)软件进行数据分析。符合正态分布的计量资料用均数±标准差(±s)表示,2 组间比较采用t 检验;计数资料以例(%)表示,2 组间比较采用χ2检验或Fisher 确切概率检验。采用受试者操作特征(ROC)曲线评估Radscore 和联合模型列线图的预测效能,并计算相应曲线下面积(AUC)、准确度、特异度和敏感度。应用决策曲线评估联合模型的临床净获益。P<0.05 为差异有统计学意义。
2 结果
2.1 训练集和测试集中疗效敏感和不敏感组间临床病理特征比较 训练集中组间的ER、PR 差异均有统计学意义(均P<0.05),但未得到测试集的验证(均P>0.05)。训练集和测试集中组间年龄、HER-2、Ki-67 表达状态的差异均无统计学意义(均P>0.05)。详见表1、2。
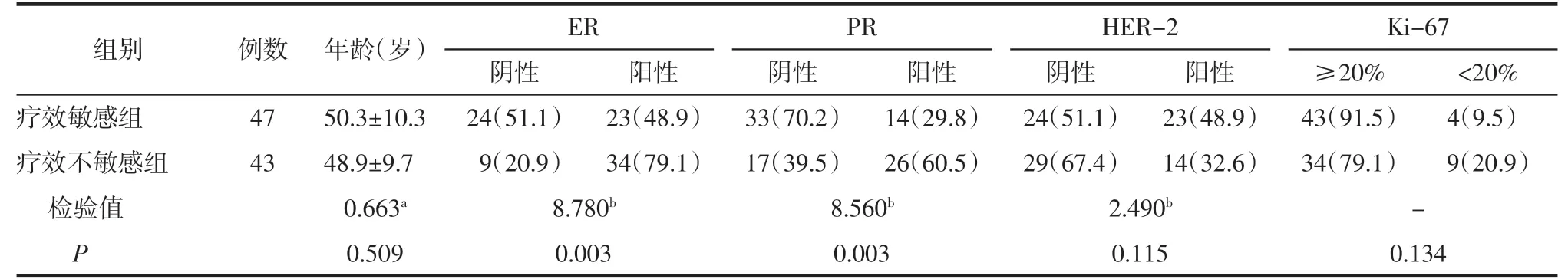
表1 训练集中疗效敏感和不敏感组间临床病理特征比较 例(%)
2.2 影像组学特征筛选及Radscore 构建 396 个特征经筛选后最终剩余4 个特征,包括灰度共生矩阵-All Direction-offset4-SD(特征1)、灰度共生矩阵-angle45-offset7(特征2)、全角度惯性标准差-offset4-SD(特征3)和短游程高灰度不均匀-All Direction-offset7-SD(特征4)。采用线性回归分析对上述特征进行加权并计算其Radscore,Radscore=0.626+2.288×特征1+0.840×特征2-1.764×特征3+1.951×特征4。
2.3 影像组学模型和联合模型的诊断效能 在训练集中,联合模型预测NAC 不敏感的AUC 值、准确度比影像组学模型分别提高了约3.8%和3.1%。在测试集中,联合模型预测NAC 不敏感的AUC 值比影像组学模型提高了约2.3%,但两者的准确度相同。详见表3。
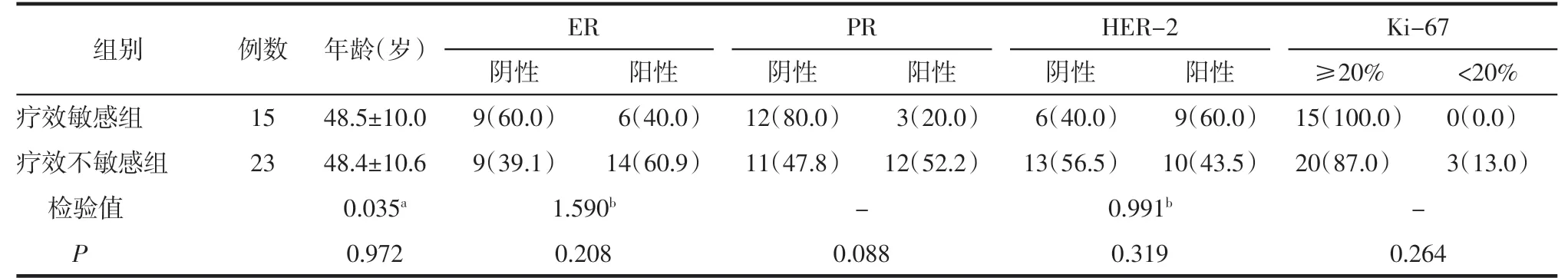
表2 测试集中疗效敏感和不敏感组间临床病理特征比较 例(%)

表3 影像组学模型和联合模型预测乳腺癌NAC 不敏感的诊断效能
2.4 联合模型列线图和决策曲线分析 基于ER、PR 和Radscore 构建联合模型列线图,结果显示,Radscore 得分最高,其次是ER 和PR(图1)。决策曲线分析显示应用联合模型的临床获益高于影像组学模型(图2)。

图1 联合模型列线图。列线图包括ER、PR 和Radscore。该模型预测NAC 疗效不敏感的概率为各特征相应预测概率的总和。
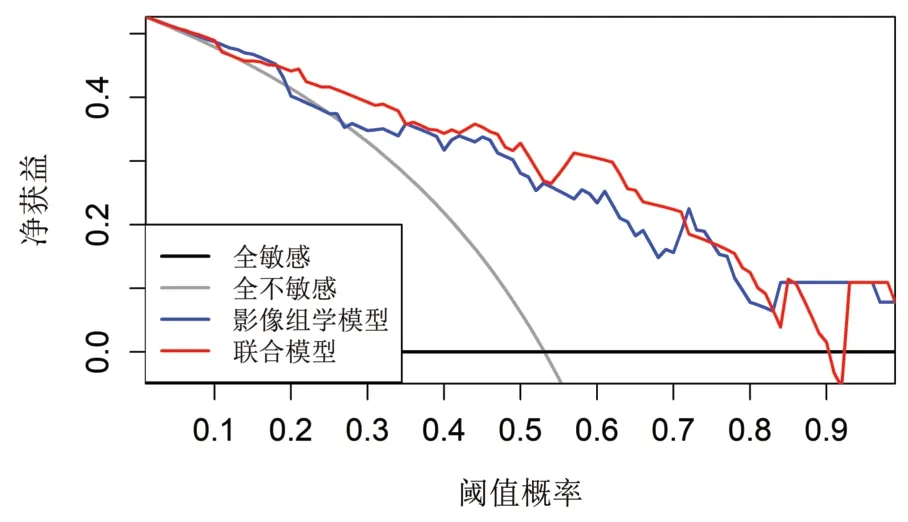
图2 联合模型与影像组学模型的决策曲线。横坐标表示为阈值概率,纵坐标为净获益值。联合模型的临床获益高于影像组学模型。
3 讨论
早期准确判断NAC 疗效将有助于制定乳腺癌个体化治疗方案[7],而NAC 疗效评价主要依靠病理学和影像学。病理是评价NAC 疗效的金标准,但属有创性检查且结果具有一定的滞后性,不能起到早期预测作用。乳腺钼靶、超声对预测NAC 疗效具有一定的价值,而其对预测残存肿瘤价值一般,不能作为预测乳腺癌NAC 疗效的独立指标。PET/CT 能在肿瘤缩小之前反映其疗效,可以进行更早期、更准确的评估,但检查成本较高,病人接受放射性核素剂量较大,不宜广泛采用。乳腺MRI 在NAC 疗效评价中发挥着重要作用,尤其是对NAC 病理完全缓解的评估[3,8-9],但其结果存在一定的假阳性。近年文献[1-2]报道,MRI 影像组学对预测乳腺癌NAC 病理完全缓解具有重要作用。但有关其预测NAC 疗效不敏感的研究报道仍较少,因此本研究利用基于NAC 治疗前DCE-MRI 数据进行建模并预测NAC不敏感的效能,结果显示基于NAC 治疗前DCEMRI 数据建立的影像组学模型可以有效预测乳腺癌NAC 不敏感,其训练集和测试集中的AUC 值分别为0.825、0.795,这与Xiong 等[3]研究结果基本相符。综上,本研究为早期准确预测NAC 不敏感以及筛选乳腺NAC 治疗病人提供了一种新的手段。
乳腺癌是具有高度异质性的恶性肿瘤,其异质性与疗效、预后相关[2,4]。影像组学可以从医学影像中提取高通量的反映肿瘤异质性的量化组学特征[10],进而判断组织特性,预测肿瘤疗效及预后。本研究基于DCE-MRI 影像最终提取的影像组学特征包括灰度共生矩阵-All Direction-offset4-SD、灰度共生矩阵-angle45-offset7、全角度惯性标准差-offset4-SD 和短游程高灰度不均匀-All Directionoffset7-SD。灰度共生矩阵特征是描述共生矩阵复杂性的参数,其值越高表示共生矩阵复杂性就越大,瘤内结构就越复杂,其异质性就越高。全角度惯性标准差反映了病灶部位的影像差异大小,该值越大,其差异性就越大。短游程高灰度不均匀描述了病灶部位的明暗程度和复杂程度,该值越大表明矩阵中像素灰度分布就越复杂,肿瘤异质性就越大,且整体亮度越高。因此,本研究亦从一侧面证实乳腺癌的异质性与NAC 疗效相关,这与Xiong 等[3]研究结果相符。
PR、ER、HER-2、Ki-67 在NAC 个体化治疗方案的制定和预后方面具有非常重要的临床价值[11]。因此本研究对上述临床指标进行独立分析,结果显示在训练集中,ER、PR 在乳腺癌NAC 敏感和不敏感组间的差异具有统计学意义,虽未得到测试集的验证,但这也在一定程度上反映了ER、PR 在NAC疗效评价中的临床潜在价值。由于个体化因素的影响,仅靠单一指标较难准确预测NAC 疗效,因此联合多种潜在的生物学标志物建立联合模型列线图将有可能提高预测的效能和准确性。本研究结果显示,单一Radscore 预测乳腺癌NAC 不敏感的AUC 为0.825,准确度为0.781。当纳入ER、PR 临床指标后,其联合模型列线图预测的AUC 值、准确度较Radscore分别提高了约3.8%和3.1%,这与Xiong 等[3]对乳腺癌NAC 疗效评价的研究结果基本一致。在联合模型的列线图中,Radscore 得分最高,提示其预测NAC 不敏感的概率就越高,其次是ER 和PR。决策曲线分析显示应用联合模型的临床净获益优于影像组学模型,该结果与程等[1]研究结果相符。
综上所述,基于DCE-MRI 影像组学模型的Radscore 和ER、PR 构建的联合模型列线图对预测NAC 不敏感具有较好的价值。本研究尚存在一些不足:①为单中心、小样本的回顾性研究,预测效能较为局限;②未将乳腺癌分级、分期、病理类型等其他病理特征以及肿瘤大小、动态增强定量参数等MRI影像特征纳入研究;③未考虑不同治疗方案对NAC疗效的影响;④未将非肿块型乳腺癌纳入研究。因此有待扩大样本量进行研究,并需要后续进一步细化、完善。

