颈动脉斑块超声特征与中老年患者缺血性脑卒中的关联性研究
孙丹丹,陈怡静,霍禹璇,姜紫薇,李玲玲,李 改吉林医药学院临床医学部,吉林吉林 3203;吉林医药学院附属医院 超声科,吉林吉林 3203
颈动脉粥样硬化斑块或附壁血栓脱落会引起相应颅内动脉的狭窄或闭塞,从而引发缺血性脑卒中 (ischemic cerebral stroke,ICS),及时有效地评价颈动脉粥样斑块状态对于ICS发病的临床预判具有积极的诊断意义[1]。颈动脉超声检查作为颈部斑块病变评价的一线方式,由于操作简便、成像效果佳、无辐射损伤且不受患者声窗的限制等优势,在临床的应用最为广泛[2]。既往关于ICS患者颈动脉超声检查价值的研究往往采取颈动脉超声检查结合多因素分析(如血清指标、血压、病史等)的方式进行[3-4]。研究结果的临床实际可操作性并不强。因此,本研究对中老年患者颈部血管斑块超声检测指标与脑卒中的相关性进行分析,以超声描述颈部斑块特征作为预警指标,实现ICS发病的临床预警,简化临床评估路径,从而提高超声诊断的应用价值和ICS的筛查和随访效率。
资料与方法
1 一般资料 收集 2017 年 9 月- 2019 年 11 月吉林医药学院附属医院诊治的≥45周岁临床确诊为ICS的患者作为研究对象(ICS组),采用随机抽样的方法抽取同时间段来院诊治的同年龄段非ICS患者作为对照。ICS诊断标准:询问病史、参照诊疗病历和有关住院记录[5],并由医生进行相关的体格检查,以确定是否符合ICS诊断标准。对所有受试者进行颈动脉超声检查。本研究获医院伦理委员会批准,患者及家属知情同意。
2 仪器与检查方法 使用 PHILIPS EPIQ5 超声诊断仪(Philips Ultrasound,Inc)进行检查,线阵探头型号为L12-3。患者仰卧位,采用横、纵断面连续扫查颈总动脉、颈动脉球部和颈内动脉,二维超声观察各血管的内中膜厚度和动脉硬化斑块的超声特征,频谱多普勒测量血流动力学参数。
3 颈动脉超声特征评价参数 1)颈动脉斑块形成:颈动脉内中膜厚度≥1.5 mm即诊断为颈动脉斑块形成[6];2)斑块数目:超声检查仅探及1处斑块即为单发,斑块数目多于2处即为多发;3)斑块回声:均质低回声、均质等回声和均质强回声均列为均匀斑块,不均质斑块指斑块内有20%以上的回声不一致[7];4)斑块形态:表面光滑、连续,形态规整为规则斑块;表面纤维帽破裂不连续的溃疡性斑块为不规则斑块[7];5)颈动脉狭窄:即由斑块造成的颈动脉血流动力学改变,根据北美超声放射医师协会共识评价狭窄程度并进行轻、中、重度狭窄和闭塞的分级[8]。
4 统计学方法 使用 SPSS16.0 进行统计分析。计量资料以±s表示,均数比较采用t检验。计数资料以例数(百分比)表示,比较采用χ2检验。与ICS的关联性分析应用多因素logistic回归(逐步向后法),P<0.05为差异有统计学意义。
结 果
1 两组一般情况比较 共收集资料完整的≥45周岁ICS患者992例,同年龄段对照组1 117例。ICS组患者年龄(68.66±10.71)岁,对照组(67.81±10.64)岁,两组差异无统计学意义(P>0.05)。ICS组男女性别比高于对照组(594/398vs493/624,P<0.01)。对照组体质量指数高于ICS组 (24.13±3.41vs24.65±3.41,P<0.01)。见表1。

表1 两组一般情况比较Tab.1 Comparison of general conditions between the two groups
2 两组颈动脉斑块超声特征比较 两组间斑块形成、斑块数目、回声、形态、颈动脉狭窄的差异有统计学意义(P均<0.05)。ICS组伴颈动脉斑块形成的比例高于对照组(86.90%vs69.92%,P<0.01)。ICS组多发斑块、不均质斑块、不规则斑块的比例高于对照组 (95.71%vs88.09%,51.62%vs45.45%,24.13%vs16.90%,P均<0.05)。伴有颈动脉斑块的病例中,ICS组由于斑块导致颈动脉狭窄或闭塞的患者有158例(18.33%,图1、图2),多于对照组的93例(11.91%)(χ2=13.055,P<0.01)。ICS组发生斑块所致颈动脉重度狭窄或闭塞的比例高于对照组 (3.71%vs1.15%,2.09%vs0.51%,χ2=11.036,7.704,P均<0.01)。见表2。
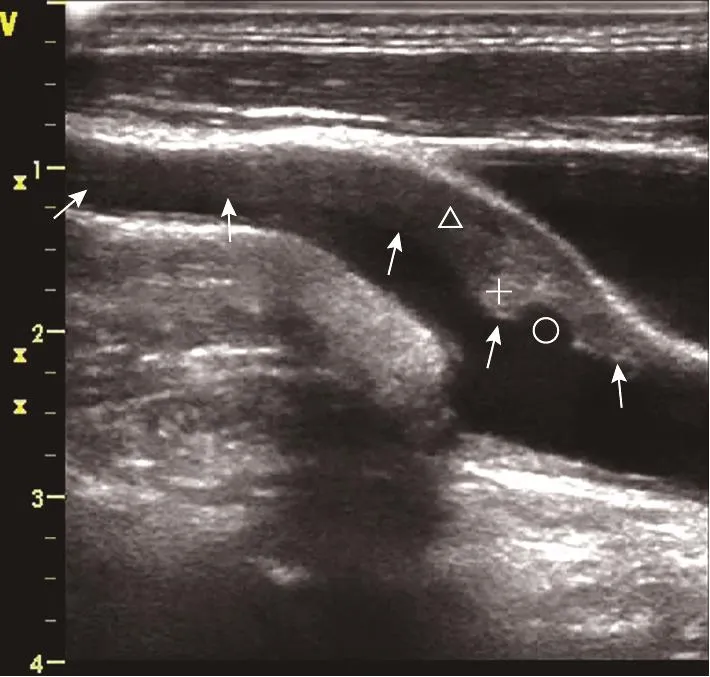
图1 颈动脉粥样硬化斑块二维超声图像77岁男性,患缺血性脑卒中。颈动脉二维超声显示颈总动脉球部前壁见一不均质不规则的动脉粥样硬化斑块向颈内动脉延续(↑),内部可见片状低回声区(△)和片状高回声区(+),近端表面见凹陷(2 mm×3 mm)呈火山口样改变(〇)Fig.1 Two-dimensional ultrasound image of carotid atherosclerotic plaque The patient was a 77-year-old man with ICS.Two-dimensional ultrasound of carotid artery showed an uneven and irregular atherosclerotic plaque on the anterior wall of the common carotid artery extending towards the internal carotid artery (↑), with hypoechoic area (△) and hyperechoic area(+) inside, and a concavity (2 mm×3 mm) on the proximal surface presenting a crator-like change (〇)

图2 颈动脉粥样硬化斑块致管腔狭窄的血流频谱图像77岁男性,患缺血性脑卒中。频谱多普勒显示管腔最窄处血流速度明显增快,收缩期峰值流速421 cm/s,舒张末期流速205 cm/s,提示颈内动脉重度狭窄Fig.2 Spectrum image of blood flow in carotid artery stenosis caused by atherosclerotic plaque The patient was a 77-year-old man with ICS.Spectrum Doppler showed that the blood flow velocity at the narrowest lumen increased significantly, with the peak systolic flow velocity of 421 cm/s and the end diastolic flow velocity of 205 cm/s, indicating severe stenosis of internal carotid artery
3 颈动脉斑块超声指标与 ICS 的关联性分析 建立非条件logistic回归模型,以是否患有ICS为因变量,赋值1=患有ICS,0=不患ICS。以前述单因素分析(表2)中P<0.10的指标为自变量,初选了斑块数目、斑块回声、斑块形态和颈动脉狭窄4个指标为自变量。斑块形成和其他指标共线性极强,经同临床和统计专家会商,将其剔除,不纳入回归。各变量赋值咨询专业统计人员,参考危险方向进行赋值(表3)。回归过程:采用逐步向后法进行自变量的筛选和剔除,设定α剔除=0.10,α入选=0.05。回归结果:斑块数目、斑块形态、颈动脉狭窄3个变量被保留入回归方程(OR=1.702,1.381,1.435,P均<0.05)。提示斑块数目、斑块形态、颈动脉狭窄是患者发生ICS的独立危险因素。见表3。

表2 两组患者颈动脉斑块超声特征分析Tab.2 Ultrasonic characteristics analysis of carotid plaque between the two groups

表3 颈动脉斑块超声特征与缺血性脑卒中的关联性分析Tab.3 Correlation analysis between ultrasound characteristics of carotid plaque and ICS
讨 论
颈动脉病变程度不仅是ICS的主要致病原因,在一定程度上也可以间接反映脑动脉的病变程度,因此对ICS患者或ICS高危人群进行颈动脉超声检查具有积极的窗口作用。超声检查指南中的检查规范细致具体,得出的参数众多,并不利于临床医生对结果的解读[9]。因此,本研究通过临床资料的收集,以颈动脉超声指标作为研究切入点,重点关注颈动脉斑块的超声特征与ICS的相关性。
国内一项研究对160例颈动脉内膜剥脱术后即刻获得的斑块进行观察分析,将大体标本形态学及高倍镜成像纵断面解剖结构特征与颈动脉粥样硬化斑块二维超声形态学及回声学特征进行对比,发现二维超声对斑块形态是否规则的诊断准确率达93.1%(149/160),对不规则斑块的诊断敏感度为95.3%,表明二维超声可以准确描述斑块的形态特征,有助于斑块易损性的初步判断[10]。其他研究也显示斑块的超声特征可以反映斑块的组成,与斑块的稳定性关系密切[11-13]。
笔者的研究结果显示,ICS组和对照组斑块的发生率分别为86.90%和69.92%。斑块形成与否与ICS的发生具有关联性,也就是说只要颈动脉斑块形成,就意味着发生ICS的风险大大增加,斑块是否形成是临床需要参考的重要指标。一项以 3683例 63 ~ 65岁参与者为研究对象的颈动脉超声研究结果也显示,参与者斑块的发生率达到87%,斑块的形成是心血管疾病的危险因素[14]。该研究认为超声检查技术的进步和内中膜厚度作为诊断标准的引入,导致了该年龄段人群的中高颈动脉斑块患病率[14]。由于颈动脉粥样硬化早期阶段患者的诊出和亚临床患者对疾病危险因素的认识、治疗的加强[15],本研究对照组中斑块的发病率也很高。关于哪些颈动脉斑块超声参数是ICS最佳的判别指标尚无共识[16-17]。Mitchell等[12]研究表明颈动脉斑块超声检查提供的反映灰度特征的指标(回声性质)的意义要低于斑块总面积等其他指标。本研究多因素回归的结果也显示斑块回声与斑块特征的其他因素相关,与ICS的发生不具有显著性关联。除了斑块超声特征外,研究结果显示ICS组与对照组总体颈动脉狭窄程度差异有统计学意义,ICS组重度狭窄及闭塞的比例更高。由于斑块的增大和继发血栓的形成,引起颅内外动脉管腔的狭窄甚至闭塞,会改变颅内、外动脉血管结构与血流动力学,直接导致颅内动脉的低灌注,是ICS的主要发病机制之一[18-19]。
本研究存在以下局限性:1)缺少表明颈动脉斑块与颅内动脉病变关系的直接证据,且研究对象为中老年患者,颅内血管的超声探查受到声窗影响无法提供对应数据,这也是本研究未纳入颅内血管超声测量数据的原因;2)研究未进行观察者内与观察者间的一致性研究,以排除观察者间或不同观察时相下的数据误差;3)超声颈动脉狭窄程度与ICS发病之间的关系需进一步扩大样本量以明确;4)斑块回声性质的超声检测容易受到设备信噪比、仪器调节、操作人员主观判断的影响。
综上所述,颈动脉粥样斑块的超声回声性质与中老年患者ICS的发生不具有显著性关联;当斑块导致颈动脉狭窄时,重度狭窄和闭塞与ICS的发生具有关联性。

