高龄结直肠肿瘤合并肠梗阻病人肠功能的预康复研究
龚冠闻 成汇 潘华峰 刘江 马坤 程双 王启飞 江志伟
结直肠癌是我国最常见的恶性肿瘤之一,多年来始终占据全性别死亡例数的前五名。肠梗阻是结直肠癌中晚期最常见的并发症之一。在肠梗阻的临床治疗中,胃肠减压是常规治疗方式之一,传统的胃肠减压主要是通过胃管来减压[1]。肠梗阻导管不仅可以对胃腔进行减压,还能对高位小肠起到充分引流减压的作用[2-3]。但是结直肠癌引起的梗阻往往表现为结肠闭袢性梗阻以及远端小肠的水肿扩张,传统的保守治疗效果欠佳,即便是3 m长的经鼻肠梗阻导管也无法起到良好的引流减压效果,因此多数需急诊手术解除梗阻。但是急诊手术易导致较多并发症,如:腹腔污染、脓毒症、切口感染等;微创手术成功率低、多需开放手术;行一期吻合概率低、多需行造口;视野暴露不充分导致淋巴结清扫不彻底,甚至肿瘤无法切除等[4]。高龄病人,特别是合并有较多基础疾病的高龄病人,围术期面临各类并发症的概率明显提升。因此,对于结直肠癌合并肠梗阻的高龄病人,手术的决策、围术期的处理对预后非常重要。鉴于此,本中心采用经肛型肠梗阻导管联合早期肠内营养治疗结直肠癌合并闭袢性梗阻的高龄病人,对肠道功能进行预康复治疗后再行手术,取得了良好的临床效果。现报道如下。
1 临床资料
1.1 一般资料 选取2018~2020年江苏省中医院普外科收治的结直肠癌合并肠梗阻病人43例,分为治疗组(n=23),对照组(n=20)。治疗组男12例,女11例,年龄71~88岁,平均(77.61±8.59)岁;对照组男13例,女7例,年龄72~87岁,平均(79.85±9.84)岁。2组病人年龄、性别差异无统计学意义(P>0.05)。
1.2 纳入标准 (1)年龄 70~90 岁;(2)肿瘤位于左半结肠或直肠,肠镜提示肿瘤为肿块型或浸润型,病理组织学证实为腺癌;(3)影像学证实为结肠闭袢性梗阻;(4)肿瘤分期为T3-4aN0-2M0,能行肠道肿瘤根治性切除或姑息性切除。
1.3 排除标准 (1)保守治疗过程中出现症状加重或绞窄性肠梗阻;(2)肿瘤腹腔广泛转移或已出现大量腹水;(3)有严重的心、脑、肺等基础疾病,无法耐受全麻手术;(4)严重营养不良,白蛋白<25 g/L;(5)既往有腹部手术史者。
1.4 治疗方法 治疗组入院后即在介入下放置经肛型肠梗阻导管,头端跨过肿瘤至近端扩张结肠,予以立刻冲洗引流,并保持引流通畅(图1)。引流6 h后开始予以口服无渣肠内营养,热卡为25 kcal/(kg·d)。对照组采用禁食、胃管减压、应用质子泵抑制剂及生长抑素类似物减少消化液分泌,并行肠外营养支持,热卡为25 kcal/(kg·d)。2组均在5~7 d后行腹腔镜探查术,根据探查情况决定是否中转开放及具体手术方式。
1.5 观察指标 检测入院当天、术后第3天的血液指标:血清白蛋白(Alb)、转铁蛋白(TRF)、WBC、中性粒细胞(NEUT)、CRP、IL-6、TNF-α、T细胞亚群(包括CD3、CD4、CD8细胞计数及CD4/CD8)。
记录2组腹腔镜微创手术成功率、一期吻合成功率;术后发热发生率(体温≥38 ℃);术后排气时间、术后住院天数(POD)、住院总费用(THE)。
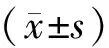
2 结果
2.1 临床相关指标的比较 治疗组置管成功率为87.0%(20/23,有2例肿瘤完全堵塞肠腔致置管失败,1例导致了肠穿孔,这3例均予以剔除,治疗组共纳入分析20例)。
治疗组行微创手术的成功率、一期吻合成功率显著高于对照组(P<0.05或P<0.01)。治疗组8例行末端回肠预造口,对照组5例行末端回肠预造口。2组均未出现吻合口瘘,2组的死亡率均为0;2组间发热发生率比较,差异没有统计学意义(P=0.2733)。治疗组的排气时间、POD及THE均显著低于对照组(P<0.05或P<0.01)。见表1。
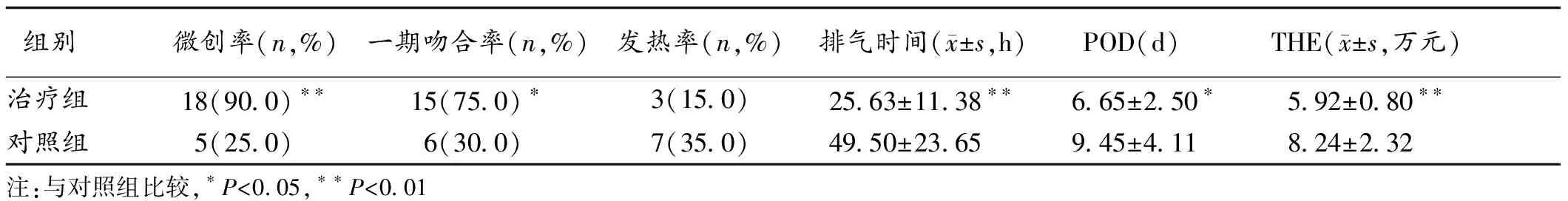
表1 2组临床相关指标比较(n=20)
2.2 炎症相关指标的比较 2组入院时的炎症指标差异无统计学意义(P>0.05),术后第3天,治疗组的CRP、WBC、NEUT、IL-6及TNF-α水平均低于对照组(P<0.05或P<0.01)。见表2。
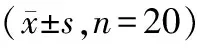
表2 2组炎症相关指标比较
2.3 营养及免疫相关指标的比较 2组入院时的营养、免疫等指标差异没有统计学意义(P>0.05),术后治疗组的Alb、TRF指标均高于对照组(P<0.01),治疗组的CD3、CD4和CD8细胞计数均高于对照组(P<0.05或P<0.01),CD4/CD8差异无统计学意义(P>0.05)。见表3。
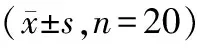
表3 营养与免疫相关指标
3 讨论
随着中国老龄化社会的到来,外科的高龄病人日益增多,为了更长的生存时间和更好的生活质量,许多合并有较多基础病的高龄肿瘤病人也有了手术需求。但是高龄病人出现并发症的概率更高,甚至会影响生命。为了保障高龄病人的围术期安全,选择合理的手术时机、制订优化的围术期策略,是对这类高龄病人安全的重要保障。
预康复理念是指通过术前锻炼心肺功能、改善营养状况,提高病人对手术创伤的耐受性,帮助病人早期恢复[5-6]。对于胃肠外科的病人来说,除了以上这些,肠道功能的改善和康复,对于术后的恢复以及并发症的防治同样至关重要。
鉴于此,本研究采用经肛型肠梗阻导管对肠道进行减压,并联合早期肠内营养滋养肠黏膜、促进肠蠕动,对肿瘤所致的闭袢性肠梗阻的高龄病人进行肠功能的预康复治疗,尝试将急诊手术变为限期手术,观察能否减少并发症,促进病人的恢复。结果显示:与对照组比较,治疗组术后第3天的炎症反应明显减轻,营养状况也有明显改善,而在T细胞免疫方面,CD3、CD4、CD8细胞计数均有明显改善,CD4/CD8变化不明显。治疗组腹腔镜微创成功率明显提高,一期吻合率也明显升高,并发症发生率降低,治疗组的POD比对照组明显缩短,THE也明显下降。
肠道是消化吸收的主要器官,也是人体最大的菌群库,还是人体最大的免疫器官[7]。肠梗阻时肠管急剧扩张,肠壁变薄,肠黏膜屏障受损,导致肠道菌群移位,进一步引起各种感染性并发症,并会引起机体免疫功能下降[8]。本研究采用经肛型肠梗阻导管联合早期肠内营养的方法,就是对肠功能的预康复治疗。通过预康复治疗可以迅速缓解梗阻肠管的压力,将急诊手术变为限期手术,并通过早期的肠内营养,使得肠黏膜很快恢复滋养,肠道功能逐渐恢复,肠管扩张水肿也逐渐好转,同时也减少了肠道菌群移位。经过这种预康复治疗后再行手术,病人的感染炎症状况能迅速得到控制,营养状况及免疫状况也都能得到明显改善,使外科并发症发生率降低,住院时间和住院费用也有明显降低。
本方法对于介入下的置管技术要求相对较高[9],因为扩张肠管肠壁菲薄,如果暴力置管,可能导致穿孔,本研究的治疗组中就有1例病人因置管导致肠穿孔而行急诊手术,另外有2例因为肿瘤巨大完全堵塞肠腔,导致置管失败。
总体来说,本方法为结直肠肿瘤合并肠梗阻的高龄病人提供了治疗的新思路,为临床医生提供了更宽的治疗时间窗,值得临床推广。

