2017 年—2020 年 南 宁 市35~64 岁 农 村 妇 女宫颈癌患病情况调查及影响因素分析
杨兴,李梅春,董艳华,黄桂凤,何丹丹,李江恒
广西医科大学附属南宁市妇幼保健院,南宁530011
宫颈癌主要病理类型为鱗癌,腺癌次之,接触性出血是外生型宫颈癌的早期症状[1],但内生型患者因宫颈外观正常而易漏诊或误诊。据WHO统计,2017年中国宫颈癌死亡患者占恶性肿瘤死亡患者总数的11.9%[2]。宫颈癌仍是重要的公共卫生问题[3]。如何有效降低宫颈癌发病率成为全球公共卫生学者关注的问题。目前控制宫颈癌发病的主要方法是人类乳头瘤病毒(HPV)疫苗注射和癌前病变筛查[4]。由于HPV 疫苗对已经感染了HPV 的女性无效,接种疫苗后可出现全身或局部不良反应,加之疫苗价格昂贵等因素,在国内还没有得到广泛应用[5]。我国幅员辽阔,不同地区经济水平差别巨大,宫颈癌前病变筛查更适合在我国推广使用[6]。自2009 年开始,南宁市启动了农村妇女宫颈癌筛查项目,在全市范围内为农村适龄妇女提供免费宫颈癌筛查服务。现对2017 年—2020 年南宁市35 ~64 岁农村妇女宫颈癌的患病情况进行观察并分析宫颈癌发病影响因素。
1 资料与方法
1.1 筛查对象 2017 年1 月—2020 年12 月在南宁市医疗保健机构参加免费宫颈癌筛查项目的农村妇女,共394 332 例,其中兴宁区16 156 例、青秀区13 856例、江南区19 441例、西乡塘区33 477例、良庆区13 660例、邕宁区18 004例、武鸣区36 600例、隆安县41 250例、马山县23 500例、上林县38 462例、宾阳县73 496例、横县66 430例。纳入标准:自愿接受免费宫颈癌筛查的南宁市户籍农村妇女;年龄35 ~64岁;1年内多次参加免费宫颈癌筛查者,只纳入首次结果。有宫颈癌病史或沟通障碍者不纳入研究。本研究通过南宁市妇幼保健院伦理委员会批准。
1.2 筛查方法 询问并记录筛查对象姓名、年龄、文化程度、民族等基本信息及既往是否接受过宫颈疾病筛查情况。卫生院技术人员负责对受检妇女进行妇科检查,由县妇幼保健院开展HPV 检测,市妇幼保健院负责组织辖区宫颈细胞学检查(TCT)和质量控制。市、县区级医疗保健机构负责对TCT结果可疑或阳性者进行阴道镜检查,对阴道镜检查异常者进行组织病理学检查。对检查异常的妇女,统一由辖区妇幼保健院负责追踪随访和动员下一步诊治。宫颈癌阳性病例信息全部录入《桂妇儿健康服务信息管理系统》,各县(区)妇幼保健院负责登录“广西卫生计生信息综合管理系统(平台)”按月完成《广西妇女宫颈癌筛查统计表》的网络直报任务。
1.3 分析方法 采用SPSS24.0统计软件。计数资料用频数(构成比或率)表示,组间比较采用χ2检验。宫颈癌影响因素的多因素分析采用二分类反应变量的非条件Logistic回归分析法。P<0.05为差异有统计学意义。
2 结果
2.1 宫颈癌筛查结果 TCT 查出无明确意义的非典型细胞改变(ASC-US)及以上7 613 例(1.93%),阴道镜检查异常或可疑2 782例(0.71%),组织病理检查宫颈上皮内瘤变(CIN)2 级及以上622 例(0.17%)。见表1。

表1 2017年—2020年南宁市农村妇女TCT、阴道镜检查、组织病理检查结果[例(%)]
2.2 宫颈癌组织病理类型分布 2017 年—2020 年共筛查出宫颈癌患者135 例,宫颈癌检出率为34.24/10 万。 组织病理类型以浸润癌为主(46.67%),原位腺癌次之(28.15%)。不同年度宫颈癌的检出率和宫颈癌组织病理类型分布差异均无统计学意义(P均>0.05)。见表2。
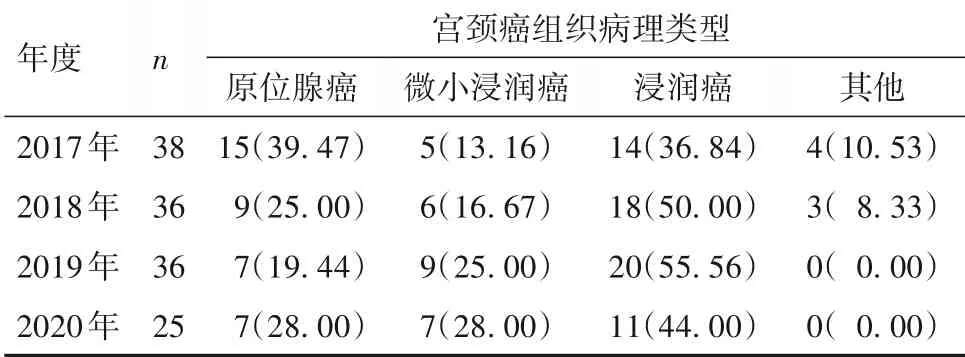
表2 2017年—2020年南宁市农村妇女宫颈癌组织病理类型分布情况[例(%)]
2.3 不同临床参数与宫颈癌发病的关系 不同民族、年龄、文化程度、HPV 检查结果、巨检类型患者宫颈癌发病比例差异有统计学意义(P均<0.05)。见表3。

表3 2017年—2020年南宁市农村妇女不同临床参数与宫颈癌发病的关系[例(%)]
2.4 宫颈癌发病影响因素分析 二元非条件Logistic 回归分析结果显示,壮族(OR=2.01,95%CI1.41 ~2.85,P<0.001)、年龄40 ~59 岁(OR=2.67,95%CI1.81 ~3.95,P<0.001)、初中及以下文化程度(OR=1.47,95%CI1.12 ~1.92,P<0.05)、HPV 检查结果阳性(OR=20.72,95%CI12.57 ~34.14,P<0.001)、巨检结果内生型(OR=0.34,95%CI0.22 ~0.53,P<0.001)是宫颈癌的危险因素,既往接受宫颈癌检查(OR=0.53,95%CI0.33 ~0.83,P<0.05)是宫颈癌的保护因素。见表4。

表4 2017—2020年南宁市农村妇女宫颈癌发病影响因素的非条件Logisic回归分析结果
3 讨论
宫颈癌是危害妇女健康的主要恶性肿瘤之一,2020年全球宫颈癌病例约60.4万,死亡病例约34.2万[7]。国际癌症研究中心肿瘤数据库估算,2018 年全球宫颈癌标化发病率为13.1/10 万[8]。中国宫颈癌发病率和病死率处于国际中等水平,高于西方发达国家,宫颈癌的防控形势不容乐观。为了提高农村妇女宫颈癌早诊早治率,降低病死率,我国自2009 年在全国范围内逐步实施农村妇女宫颈癌免费筛查。
本研究发现,自从2016 年南宁市投入使用《桂妇儿健康服务信息管理系统》和“两癌”筛查工作力度增加后,农村妇女参与TCT 筛查比例处于较高水平,说明农村妇女宫颈癌筛查项目工作质量稳步提升。南宁市宫颈癌的检出率高于北京等发达地区水平[9],原因可能是南宁农村基层卫生院大多仅能开展常规宫颈癌妇科检查和TCT 标本采样工作,很少有阴道镜检查和组织病理学检查条件,加之山区交通不便,农村妇女到上级医院做阴道镜和组织病理学检查的意愿不强,影响了农村妇女宫颈癌前病变检出率。所以需改进工作方式,进一步加强动员和随访力度,提高基层医务人员服务水平和宫颈癌筛查设备配置[10]。宫颈病理检查是宫颈癌组织学分型的重要依据,本研究发现南宁市农村妇女宫颈癌组织病理类型以浸润癌为主。浸润性细胞癌根据巨检类型,可分为外生型和内生型,本研究中内生型发病占比65.08%。因内生型宫颈癌早期缺乏典型的临床症状,且病灶隐匿,临床上常易漏诊,许多患者发现时已为晚期,错过了治疗的最佳时机。由此可见,内生型是宫颈癌预后的危险因素。及时行阴道镜和宫颈病理筛查,早发现、早手术治疗,能改善内生型宫颈癌患者的预后[11]。
宫颈癌的发病机制复杂,除了免疫性机制,衣原体感染、家族遗传性因素、吸烟、肥胖、不健康的生活方式及性生活紊乱等被认为与宫颈癌发生风险增高有关[12]。HPV 是目前公认的引起宫颈癌的主要原因[13]。本研究发现,HPV 检查结果阳性可使宫颈癌发病风险增加5.75 倍,原因可能是人体长期感染高危型HPV 后,HPV 可以将自身的DNA 整合到机体DNA 中,通过无限复制导致细胞癌变[14]。所以加强HPV 筛查,特别是针对高危型HPV(16、18 型)进行筛查,对宫颈癌的早诊早治有积极意义。本研究还发现,南宁市壮族女性较汉族女性的宫颈癌发病风险增加1.61 倍,可能原因是携带HLA-DQB1*04 等位基因的广西壮族妇女更容易感染HPV16 型病毒,从而使其患宫颈癌的危险性显著高于汉族人群[15]。本研究还发现,40 ~59 岁年龄段宫颈癌发病风险增高,与韩松筠等[16]报道的宫颈癌高发年龄结果相似。女性40 岁以后,工作和生活压力较大,免疫功能下降,卵巢功能衰退,绝经等引起雌激素水平紊乱,均可导致罹患宫颈癌的风险增加。初中以下文化程度者宫颈癌发病风险增加,原因可能是文化程度越低,对宫颈癌相关知识认知度和自我保健意识越差,更容易接触有害环境因素,对不良生活习惯缺乏纠正意识,使得宫颈癌的发病风险增加,与杨丽玲等[17]的研究结果一致。SODHANI等[18]认为,细菌性阴道病(BV)、HPV 感染与宫颈癌发病存在显著相关性。也有研究未发现BV、HPV和宫颈癌之间存在明显相关性[19]。对于BV 阳性是否为HPV 感染及CIN和宫颈癌发展过程中的协同因素,目前研究结论不一致。本研究发现,BV感染不是宫颈癌发病的直接影响因素。分析结果显示,既往接受宫颈癌筛查是宫颈癌的保护因素。毛康娜等[20]提倡每隔3 年做一次宫颈癌筛查,能有效降低宫颈癌的发病率和病死率,与本研究结果一致。
综上所述,壮族、年龄40 ~59 岁、低文化程度、HPV 阳性、巨检内生型是南宁市农村妇女宫颈癌发病的危险因素,既往接受宫颈癌筛查是宫颈癌发病的保护因素。因此,政府部门在制订宫颈癌防控措施时应因地制宜,采取针对性预防措施,减小危险因素的影响。同时加强对农村贫困地区居民的健康教育,提高农村妇女的宫颈癌预防意识,做到早发现、早诊断、早治疗,提高生活质量,降低病死率。

