碳酸氢钠林格液在创伤性肝脾破裂伴失血性休克早期复苏中对炎症因子及乳酸水平的影响
韩圣瑾,杨 翠,周正武,储曾飞,顾 鹏
当发生腹部创伤时,肝脏及脾脏最容易发生破裂,一旦破裂可诱发大量出血导致患者出现休克[1-2]。外伤性肝脾破裂伴失血性休克患者微循环功能障碍,组织灌注不足导致缺氧,从而发生无氧代谢,进而导致乳酸水平升高,最终引发机体酸碱平衡紊乱出现代谢性酸中毒。在休克早期还会激发机体炎症系统,大量的炎症因子被释放入血,甚至会引发全身炎症反应综合征[3]。失血性休克患者早期最主要的抢救措施是液体复苏。目前用于临床液体复苏的液体常见为生理盐水、乳酸钠林格液(Sodium Lactate Ringer's Solution,LRS)和醋酸林格液等[4],最新的研究提示一种新型的复苏晶体液碳酸氢钠林格液(Sodium Bicarbonate Ringer's Solution,BRS)在治疗创伤性失血性休克中相比于常规的液体具有明显的优势[5-6],鉴于此,本文采用BRS对创伤性肝脾破裂伴失血性休克患者进行早期复苏,并与LRS比较探讨其对抑制炎症因子以及降低乳酸水平方面的效果。
1 对象与方法
1.1 研究对象 本课题采用前瞻性随机对照研究,收集2020-12-01 至2021-12-31 在六安市人民医院急诊科就诊的60 例创伤性肝脾破裂伴失血性休克患者作为研究对象,依照随机数字表法分为观察组(采用碳酸氢钠林格液复苏)和对照组(采用乳酸钠林格液复苏),各30 例。观察组中男性20 例,女性10 例,年龄为19~67 岁;对照组中男性16 例,女性14 例,年龄为18~68 岁;对照组中创伤性肝破裂8 例,创伤性脾破裂22 例;观察组中创伤性肝破裂11 例,创伤性脾破裂19 例,两组一般资料具有可比性。本课题已获得六安市人民医院伦理委员会批准(批号:2020LL017),并与患者家属告知相关情况,在获得知情同意后开展实验。
1.2 纳排标准 纳入标准:(1)按照《创伤失血性休克诊治中国急诊专家共识(2017)》中标准诊断为创伤失血性休克的患者[7],并且通过超声检查(Focussed Assessment Sonograph Trauma,FAST)考虑为肝脾破裂的患者;(2)入院时平均动脉压<60 mmHg;(3)年龄≥18 岁;(4)受伤后6 h内入院。排除标准:(1)术中证实非肝脾而是其他腹腔脏器或肠系膜破裂出血者;(2)复苏1 h内采取输血抑或手术等治疗的病人除外;(3)高血压、颅脑损伤(其中高血压病患者如近期血压控制在正常水平也可纳入研究,脑外伤指中、重型颅脑外伤);(4)甲状腺功能低下者。
1.3 治疗方法 两组患者进入抢救室后立即予以心电监护、吸氧、导尿等一般常规处理,并开通静脉通道,给予扩容补液,补液之前进行血常规、凝血功能、血型鉴定、备血等基本检查项目,同时抽取外周静脉血检测炎症因子、动脉血气分析等。完善腹部重点FAST,即按照剑突下、左右肋间、肋下和耻骨联合上方快速探查心包、肝肾间隙、脾肾间隙和盆腔是否存在无回声的液性暗区,初步诊断为肝脾破裂伴失血性休克患者行限制性复苏治疗。对照组使用乳酸林格液进行复苏,观察组采用碳酸氢钠林格液进行复苏,两组均采用限制性液体复苏,当患者平均动脉压低于50 mmHg时,输注速率控制在20 ml/(kg·h),到达50 mmHg后,逐渐降低输液速率,根据平均动脉压适当调整,使两组患者的平均动脉压在复苏30 min 内达到65 mmHg~70 mmHg[8],并维持至1 h,若达不到标准,则将其排除并继续搜集符合标准的患者。
1.4 观察指标 复苏前检测两组患者的一般资料、血压等。采集两组患者复苏前、复苏1 h后外周静脉血,通过ELISA法检测外周血清白细胞介素-6(Interleukin-6,IL-6)、肿瘤坏死因子-α(Tumor Necrosis Factor-α,TNF-α),同时行血气分析观察乳酸水平。
1.5 统计学方法 采用SPSS 19.0 进行分析,计量资料通过(M±SD)表示,计量资料采用t检验,其中组间比较采用两独立样本t检验,组内复苏前后比较采用配对设计t检验,计数资料比较采用χ2检验,以P<0.05 表示差异有统计学意义。
2 结 果
2.1 两组患者一般资料比较 对两组患者年龄、性别、老年人分布、疾病种类、以及ISS评分资料进行了比较,两组比较差异均不具有统计学意义(P>0.05),见表1。
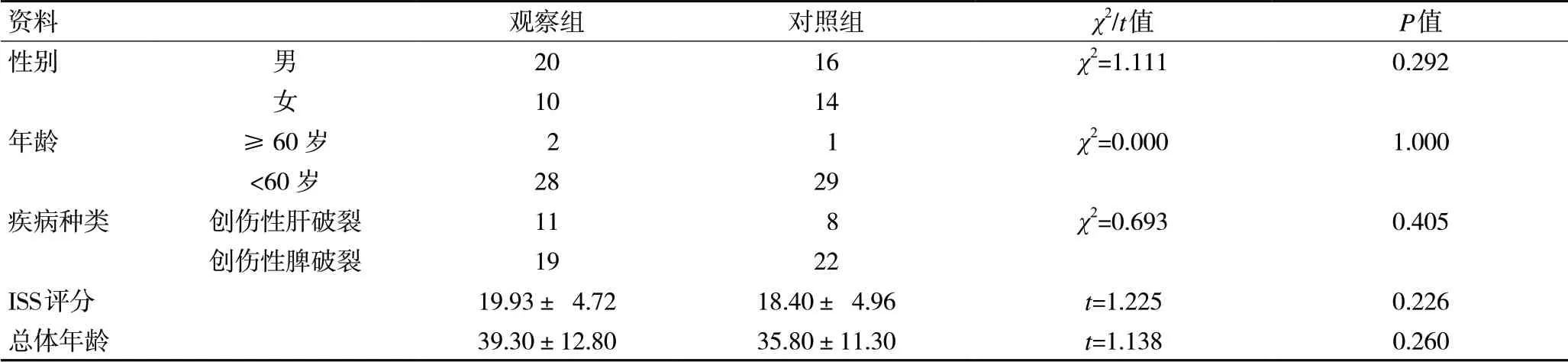
表1 两组患者一般资料比较
2.2 两组患者复苏前后细胞炎症因子水平比较 两组患者复苏前与复苏1 h后外周血中IL-6 和TNF-α比较,观察组IL-6、TNF-α水平在复苏1 h后均较复苏明显下降(P<0.01),差异具有统计学意义,而对照组复苏1 h后IL-6、TNF-α水平较复苏前升高(P<0.01),差异具有统计学意义,见表2。
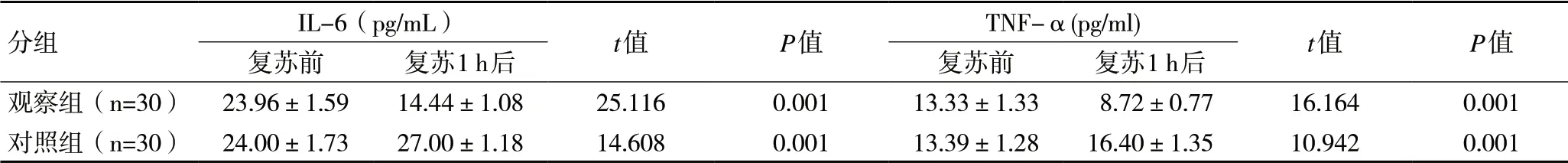
表2 采用配对t 检验比较两组患者在复苏前后细胞炎症因子水平(M±SD)
2.3 两组患者复苏前、复苏1 h后细胞因子水平比较 两组患者在复苏前、复苏1h后IL-6 和TNF-α水平复苏前的比较,两组IL-6 和TNF-α水平比较均无统计学差异;复苏1h后观察组中IL-6 和TNF-α水平明显低于对照组,差异具有统计学意义(P<0.01),见表3。
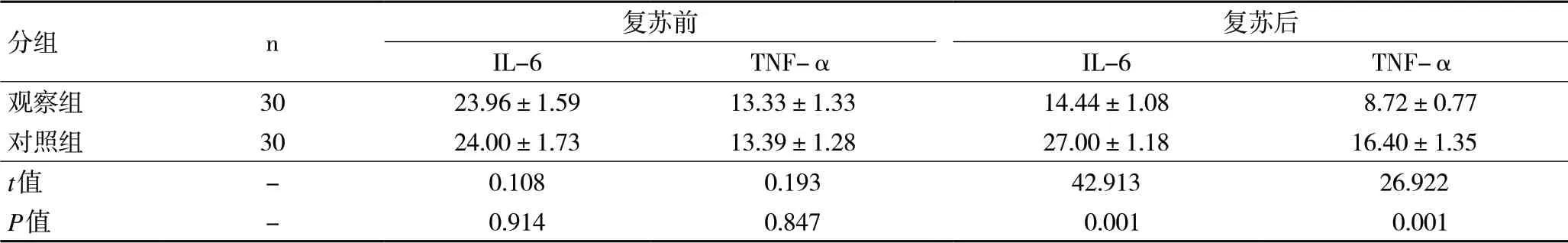
表3 采用独立样本t 检验比较两组复苏前、复苏1h 后细胞因子水平(M±SD)(单位:pg/mL)
2.4 两组患者动脉血乳酸值比较 两组患者复苏前动脉血乳酸值比较差异无统计学意义(t=1.930,P=0.059),复苏1 h后,观察组动脉血乳酸值低于对照组,差异具有统计学意义(t=8.951,P=0.001);在观察组中,相比于复苏前,复苏1 h后乳酸水平下降,差异具有统计学意义(t=8.052,P=0.001),对照组在复苏前后比较,差异无统计学意义(t=1.111,P=0.276),见表4。

表4 两组患者乳酸水平比较(M±SD)
3 讨 论
创伤是中青年人群的第一位死因,其中30%~40%是由创伤失血性休克(Traumatic Hemorrhagic Shock,THS)引起[9],创伤患者由于突然的血容量下降,导致组织器官低灌注,从而产生无氧代谢、乳酸升高以及炎症反应。IL-6 和TNF-α处于炎症级联反应的中央位置,是全身炎症反应的重要因素。TNF-α可以影响内皮细胞的生理功能,可以使毛细血管的通透性发生改变,局部缺血和血栓形成是最终的结局[10-11]。研究显示通过抑制TNF-α的表达,休克患者外周血中的炎症反应和组织细胞氧化应激反应可以得到明显减轻[12]。IL-6 是急性时相蛋白反应的主要诱导者,具有催化甚至扩大炎性反应和毒性的作用,造成组织细胞损害[13]。研究证实当休克患者肾脏灌注明显不足的时候,IL-6 水平是急性肾损伤的预测因子[14-15]。本研究的结果显示采用碳酸氢钠林格液进行液体复苏的患者,复苏1 h后体内的IL-6 和TNF-α水平明显低于乳酸钠林格液组,复苏前后比较观察组两项指标下降明显,相反对照组指标呈上升趋势,这说明碳酸氢钠林格液具有抑制炎症因子表达的作用,有助于减轻炎症反应,然而其中的具体分子机制及信号通路目前尚未明确,有待进一步研究。
限制性液体复苏已经成为创伤失血性休克早期干预首选的复苏模式[16],有效的液体复苏不仅可以提高病人组织灌注,改善微循环氧气输送[17],并可以抑制炎症反应[18]。本科室需要对危重病人在1 h内完成液体复苏和紧急术前准备,继而进行下一步的手术等其他治疗,所以本研究参考文献[5]选择复苏1 h为时间节点来研究。目前临床上常用的复苏液主要包括乳酸钠林格液与醋酸钠林格液[19],而对于碳酸氢钠林格液在创伤失血性休克早期限制性液体复苏中的应用报道目前较少。有实验显示碳酸氢钠林格液是治疗代谢性酸中毒和维持电解质平衡的较理想的晶体液[20-22]。碳酸氢根(HCO3-)是人体体内的主要缓冲成分,所以在平衡晶体液中添加HCO3-作为碱化剂是一个绝妙的好主意。本研究中,碳酸氢钠林格液组在复苏1 h体内乳酸水平明显低于对照组,其机制很大可能为碳酸氢根中和休克患者体内的氢离子,从而纠正酸中毒。传统的乳酸钠林格液需要在肝脏中代谢,而肝破裂患者本身肝功能受损,在加上大量乳酸钠林格液的应用,无疑增加了肝脏的负担,与常用的乳酸和醋酸林格液相比,碳酸氢钠林格液的优势在于几乎不经肝肾代谢,主要通过呼吸代谢,研究显示[6]BRS对组织和器官具有一定的保护作用,所以对于创伤性肝破裂伴失血性休克患者在进行液体复苏时碳酸氢钠林格液似乎是更为理想的复苏液。
通过本课题研究,希望寻找一个更理想的液体对创伤性肝脾破裂伴失血性休克患者进行复苏,减少炎症因子对创伤后的作用,提高患者救治率。本研究中不足之处在于未将高血压、糖尿病、冠心病、高龄以及青少年患者纳入研究,这类患者必定有着不同的复苏效果以及内环境的变化,后期仍需大样本的研究以及更深入的探讨其作用机制。

