介入诊疗相关医源性股动脉假性动脉瘤危险因素及治疗分析
周亚东, 官云彪, 薛 明, 郑学洵, 陈幸生
随着微创血管腔内技术不断发展和进步,近十几年来血管外科已从传统开放性手术越来越多地向微创血管腔内介入手术转变。Seldinger技术自1953年应用以来,通过股动脉/静脉穿刺已成为血管诊断性和治疗性手术最常见血管入路之一,手动加压仍是止血最常用方法和金标准[1]。越来越多疾病通过血管腔内介入方法治疗,穿刺入路相关并发症也随之增多,其中常见的有医源性股动脉假性动脉瘤(iatrogenic femoral pseudoaneurysm,IFPA)。假性动脉瘤发生和发展的危险因素较多,治疗方法多样,但缺乏关于外周血管疾病腔内介入相关IFPA危险因素及治疗的系统性报道[2-3]。本文回顾性分析临床介入诊疗过程中采用股动脉入路患者临床和影像学资料,探讨外周血管疾病介入诊疗相关IFPA发生的高危因素及治疗结果。
1 材料与方法
1.1 一般资料
收集2015年1月至2019年12月在福建医科大学附属协和医院就诊并接受经股动脉穿刺入路手术的1 624例患者临床和影像学资料。纳入标准:①接受经股动脉穿刺入路介入诊疗;②完成术后至少1个月随访。排除标准:①股动脉切开入路;②未完成至少1个月随访。排除失访12例,术后自动出院7例,共入组1 605例患者,其中IFPA患者42例。对入组患者术后IFPA发生和治疗情况进行分析。本研究获福建医科大学附属协和医院伦理委员会审查和批准(2020KY035)。
1.2 治疗方法
采用Seldinger法穿刺股动脉并根据手术需求置入5~24 F鞘(包括抗折长鞘)等,围手术期常规应用普通肝素或低分子肝素。术毕即拔除鞘管,若已用血管闭合装置,拔除鞘管后在切口上方2 cm处手动加压并持续5~10 min,达到局部止血后用弹力绷带加压包扎;若未用血管闭合装置,拔除鞘管后则于切口上方2 cm手动加压并持续15~20 min,止血后用弹力绷带加压包扎。术后所有患者髋关节禁屈曲4~6 h,随后床上活动,术后24 h下床活动,术后48 h解包扎。
住院期间、出院前及出院1个月随访时检查腹股沟穿刺点,如果怀疑腹股沟并发症,特别是穿刺点疼痛或肿胀和/或腹股沟压痛或搏动肿块,则行超声检查明确IFPA诊断,明确破口位置、血流情况、假腔大小等。
记录IFPA确诊患者瘤体大小,并即刻行超声定位下手动加压修复治疗(每次按压30 min,每日1~2次,按压后继续加压包扎),直至复查彩色超声提示破口闭合。对于手动加压修复无法闭合瘤腔患者,采用凝血酶注射、外科手术修补破口及覆膜支架植入等方法闭合。
1.3 资料收集和分析
根据入院登记及门诊随访信息,结合电话随访,收集患者现病史、体质量指数(BMI)、伴发疾病(高血压、糖尿病、高脂血症等)、手术方式、留鞘时间、是否使用血管闭合装置、IFPA发生、治疗方法及结果等资料。通过统计学分析筛选与IFPA发生相关的因素。
1.4 统计学方法
2 结果
入组经股动脉穿刺入路介入诊疗患者1 605例中男1 276例,女329例;年龄为(68.3±10.5)岁,BMI为(23.93±2.63)kg/m2;伴高血压1 423例(88.66%),伴糖尿病482例(30.03%),伴高脂血症287例(17.88%),有吸烟史1 251例(77.94%);置管溶栓治疗94例(5.86%),诊断性手术132例(8.22%),治疗性手术1 473例(91.78%,包括下肢动脉介入1 178例,内脏动脉介入32例,主动脉介入236例,27例颈动脉及锁骨下动脉介入)。术后共发生IFPA 42例(2.61%),其中发生于股总动脉13例(0.81%),股浅动脉19例(1.18%),股深动脉10例(0.62%)。患者临床特征见表1。
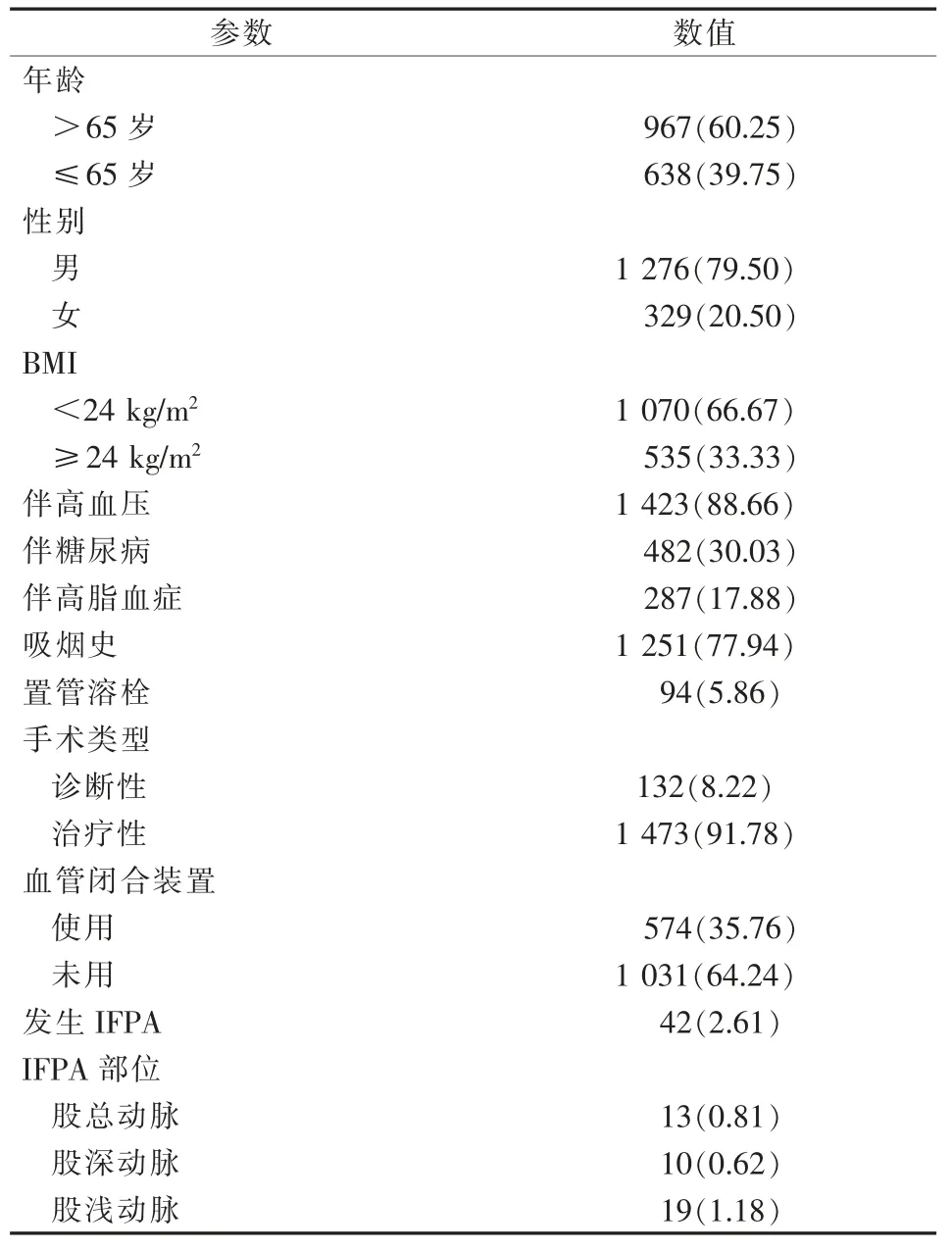
表1 患者临床特征 n(%)
42例发生IFPA患者中年龄>65岁患者比≤65岁患者IFPA发生率更高,女性患者比男性患者IFPA发生率高,有吸烟史比不吸烟患者IFPA发生率高,联用置管溶栓患者可能导致IFPA发生率更高,血管闭合装置应用可明显降低IFPA发生,而伴高血压、伴糖尿病、伴高脂血症与否,诊断性与治疗性手术,BMI是否超重患者间IFPA发生率差异均无统计学意义(P>0.05),见表2。
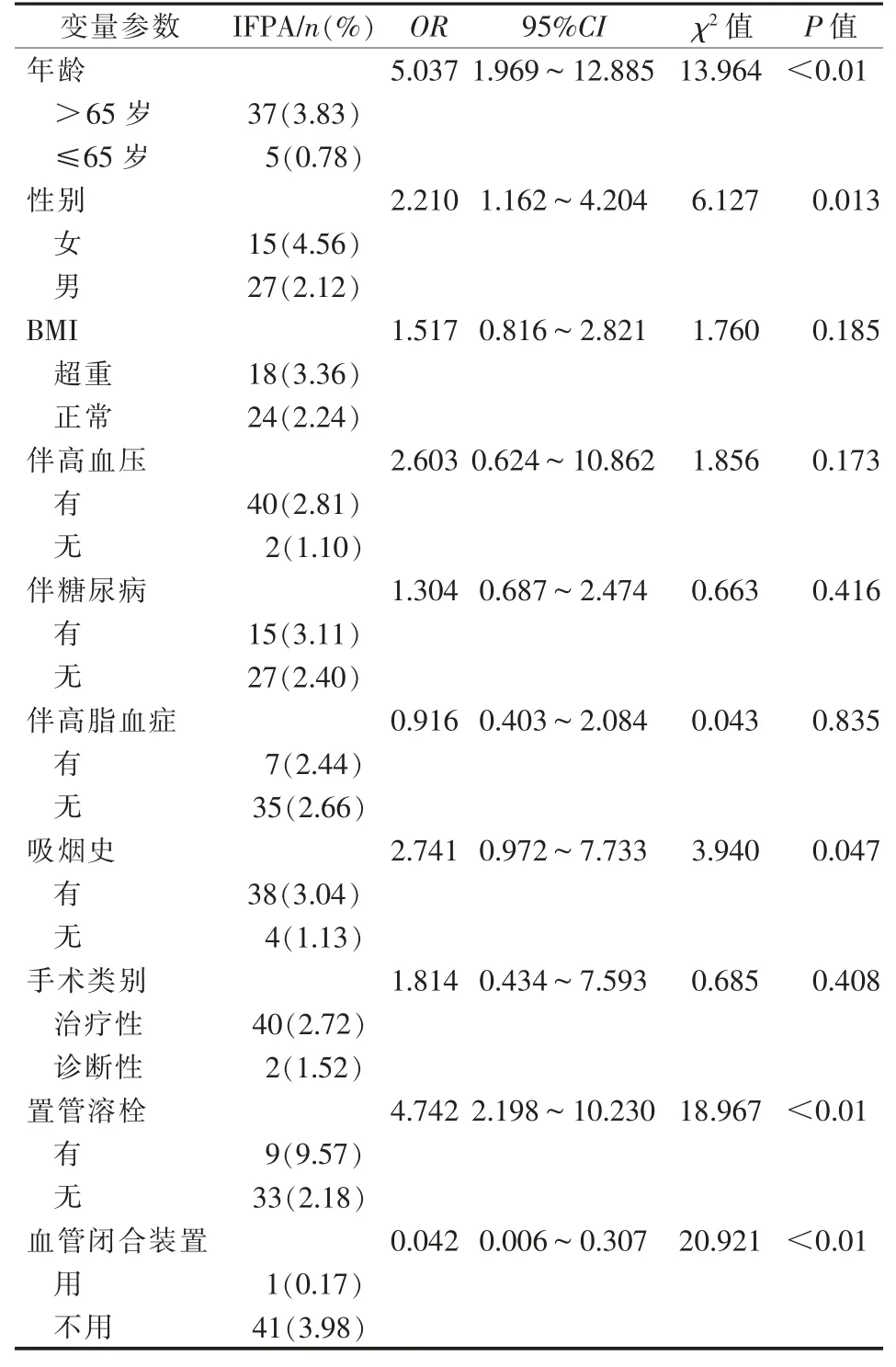
表2 单因素分析经股动脉相关IFPA的影响因素
IFPA相关风险因素多元logistic回归分析结果显示,>65岁、女性、吸烟史及置管溶栓是IPFA发生的独立预测因子,使用血管闭合装置是IFPA发生的保护因素,见表3。
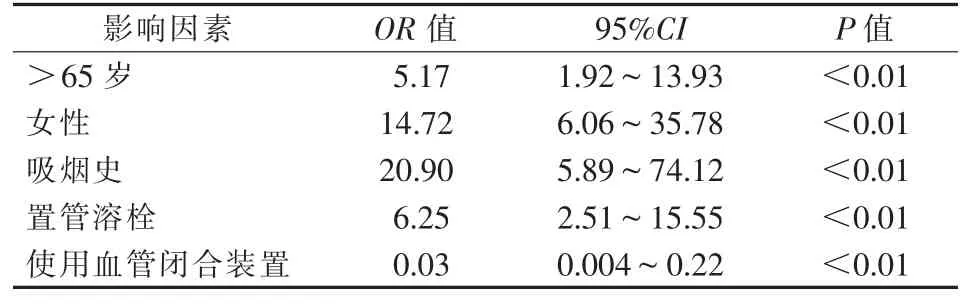
表3 多元logistic回归分析IFPA相关预后风险因素
42例发生IFPA患者中40例于术后1~5 d确诊,2例因转至他科未及时发现,分别于术后28 d、35 d确诊,平均确诊时间(3.07±1.44)d。对早期确诊40例患者均采用彩色超声定位IFPA破口,通过按压破口进行加压治疗,所有破口均闭合;对早期漏诊2例患者,反复加压破口无法闭合,予以覆膜支架腔内隔绝治疗。
3 讨论
假性动脉瘤是由于动脉部分断裂时周围形成血肿,血管腔与血肿腔相通,高压动脉血不断冲击血肿腔而形成瘤样扩张,其区别于真性动脉瘤在于血液流出了动脉壁外,瘤壁由周围被压缩的组织组成而非动脉壁[4]。介入诊疗操作时因为穿刺外周动脉(桡动脉、股动脉、肱动脉等)和/或留置鞘管后造成局部动脉壁损伤,拔除鞘管后如动脉破口未能及时闭合,即导致血液外渗至血管外,在周围纤维组织包裹下局部形成血肿,从而出现医源性假性动脉瘤。随着外周血管、心血管及神经等学科介入诊疗的发展及对入路血管管径的要求,腹股沟区穿刺成为最常用的穿刺入路,相应IFPA发生率已跃居各种假性动脉瘤首位[5]。本中心经股动脉穿刺入路IPFA发生率为2.61%,与文献报道其发生率为0.05%~8%相似[6]。
与文献报道[7]相似,本研究中女性患者IPFA发生率更高,>65岁及吸烟史患者IPFA发生率较≤65岁患者更高,可能与高龄、吸烟患者动脉硬化更严重且术后难以耐受制动有关;置管溶栓时,溶栓剂应用且留置导管时间延长易致血管破口不易闭合,同样导致IPFA发生率更高;与诊断性动脉造影患者相比,治疗性手术IPFA发生率更高,可能是由于使用导管较大、手术持续时间更长及使用溶栓剂等所致;治疗性与诊断性手术IFPA总体发生率差异无统计学意义,考虑可能是治疗性手术中应用血管闭合装置比例较高的缘故。
在不正确位置行股动脉穿刺是导致穿刺点并发症的重要危险因素之一[8]。本研究中42例IFPA患者按发生部位统计,发生于股总动脉13例(30.95%),股浅动脉19例(45.24%),股深动脉10例(23.81%)。按血管介入要求,理想的穿刺部位应在腹股沟韧带以下和股动脉分叉上方1~2 cm处股总动脉,出现股浅动脉或股深静脉假性动脉瘤意味着穿刺部位错误(包括误穿刺及穿刺部位过低),这也证实穿刺部位错误与高血管并发症间存在密切关系。
欧美国家自20世纪90年代中期将血管闭合装置引入临床实践,旨在提高疗效和安全性[9]。在不同的临床试验研究中均发现,血管闭合装置应用与手动压迫相比,可缩短止血时间并更早开始下肢活动,但是否能降低穿刺部位假性动脉瘤发生率尚存在争议[2,10-11]。本中心自2011年开始逐步尝试对部分患者应用血管闭合装置ExosealTM(美国Cordis公司)、Perclose ProGlideTM(美国Abbott Vascular公司)及StarClose SETM(美国Abbott Vascular公司),但用血管闭合装置后照样附加标准的手动压迫,有助于让患者更早解除制动,增加舒适度;应用血管闭合装置患者IFPA发生率明显降低,多因素分析表明使用血管闭合装置是非常好的IFPA发生保护因素。本研究中也观察到胸、腹主动脉病变诊疗中使用大鞘、Perclose ProGlideTM患者无一例出现IFPA,提示对高危人群使用血管闭合装置联合手动压迫能有效减少IFPA发生。
假性动脉瘤治疗方法包括手术切除瘤腔修补术、单纯局部压迫、超声导引下压迫、超声导引下注射凝血酶、弹簧圈封堵、覆膜支架植入等,但针对介入诊疗相关IFPA该如何选择,尚缺乏系统报道。对于IFPA,本研究经验是术后密切关注其发生情况,对术后穿刺点疼痛或肿胀和/或腹股沟压痛明显或触及搏动肿块患者应立即予超声检查定位,即使未看到明显破口亦应再次手动压迫,以预防迟发性IFPA。本组42例IFPA患者中有40例术后早期发现,通过超声定位破口后手动加压单一治疗方法即达到理想效果,这也提示IFPA宜早发现、早处理,通过简单压迫即可达到理想效果。一旦瘤颈瘘管形成,在不能避免抗栓药物应用情况下破口很难通过压迫闭合,这时需要考虑应用凝血酶注射、弹簧圈封堵、手术修补或覆膜支架植入,具体如何选择需结合患者情况予以个体化处理。
本研究为单中心随机对照研究,纳入患者病种有限,且仅分析患者自身及围手术期部分因素,未纳入医者因素(按压时间、血管闭合装置选择等)对IFPA的影响,需要在今后研究中进一步完善。
总之,高龄、女性、有吸烟史及置管溶栓治疗患者经股动入路介入诊疗术后发生IFPA风险较高,应密切关注,早诊断早处理。采用血管闭合装置联合手动压迫可有效减少IFPA发生,对于慢性IPFA经反复手动压迫破口无法闭合患者建议手术干预。

