胰岛素无针注射器在成年1型糖尿病患者中应用研究
吴卫明,宋晓枫,金艺璇,钱玲玲,陈新宇
1型糖尿病(T1DM)约占糖尿病患者的5%,需终身使用胰岛素治疗,有针胰岛素笔进行胰岛素皮下注射给药会引起注射部位疼痛[1]。国外的一项调查显示,50.8%的患者不能忍受每天注射胰岛素所带来的疼痛[2]。2016年,中国糖尿病药物注射技术指南(2016年版)将无针注射器列为临床常用胰岛素注射装置[3]。目前国内已有少量文献对无针注射器与胰岛素笔的吸收情况、血糖控制情况进行对比,但以成年后T1DM患者为研究对象的临床报道较为缺乏[4-5]。本研究选择成年T1DM患者作为研究样本,观察无针注射器与胰岛素笔不同注射技术的安全性,比较患者的血糖控制情况、皮肤反应。
1 对象与方法
1.1对象 本研究方案经本院伦理委员会批准,选取2019年1月~2021年6月在南京中医药大学常熟附属医院住院治疗的64例1型糖尿病患者,随机数表法均分为两组,每组32例。胰岛素笔组男17例,女15例,年龄19.1~63.4岁,平均(32.6±19.5)岁,平均体质量指数(BMI)为(21.69±1.65)kg/m2,空腹血糖(9.35±1.47)mmol/L。无针注射器组男19例,女13例,年龄20.1~66.2岁,平均(34.4±22.3)岁,平均BMI(22.14±1.59)kg/m2,空腹血糖(9.16±1.83)mmol/L。两组一般资料比较,差异无统计学意义(P>0.05)。纳入标准:(1)符合《中国1型糖尿病诊治指南》诊断标准[6];(2)年龄18~80岁;(3)仅使用胰岛素控制血糖;(4)认知能力、自我管理能力良好;(5)签署知情同意书。排除标准:(1)酮症或酮症酸中毒未纠正;(2)合并严重的糖尿病肾病、糖尿病视网膜病变、周围神经病变;(3)脑血管疾病后遗症;(4)体重超过标准体重20%以上;(5)使用其他影响血糖药物;(6)妊娠期、哺乳期妇女。
1.2方法 入组患者均采用中华医学会糖尿病学分会《中国1型糖尿病胰岛素治疗指南》中每日多次胰岛素注射(MDI)方案,每日基础量为全天胰岛素总量的50%,使用长效胰岛素地特胰岛素[诺和诺德(中国)制药有限公司,国药准字J20150072]每晚固定时间注射1次。餐时胰岛素使用门冬胰岛素[诺和诺德(中国)制药有限公司,国药准字J20140106],早、中、晚3餐量按餐时总量的35%、30%、35%分配,于3餐前注射。胰岛素笔组使用诺和诺德(中国)制药有限公司生产的诺和胰岛素笔注射。无针注射器组使用北京快舒尔医疗技术有限公司生产的QS-P型无针注射器。住院期间由经培训的护士进行注射,出院后由患者自行注射,安排专人对患者进行注射技术培训。观察周期为6周。
1.3观察指标 于入组后的第1~3天,抽取空腹和餐后20和40 min的血样测定血浆葡萄糖和血清总胰岛素,计算平均值。于患者入组时和第6周结束后测定患者空腹血糖(FBG)、糖化血清蛋白(GSP)水平。记录两组低血糖发生率。使用记录表记录注射部位的疼痛、出血、红肿淤青等局部反应。采用胰岛素注射依从性量表,观察两组患者的依从性,胰岛素注射方法、剂量、时间、频次中出现任意一项不遵照医嘱的行为,即判定为不依从[7]。
1.4统计学处理 采用SPSS 25.0统计软件进行数据分析,计数资料以(%)表示,行χ2检验,计量数据以(±s)表示,同组间各时点的数据比较采用配对t检验,两组间同一时点的数据比较,服从近似正态分布则行t检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组不同时点血糖、胰岛素比较 患者无失访,均完成了随访。两组空腹血糖和胰岛素差异无统计学意义(P>0.05);餐后20和40 min无针注射器组的血糖水平低于胰岛素笔组,胰岛素水平高于胰岛素笔组,同一时点两组间差异有统计学意义(P<0.05),见表1。
表1 两组1型糖尿病患者空腹、餐后血糖、胰岛素比较(±s)
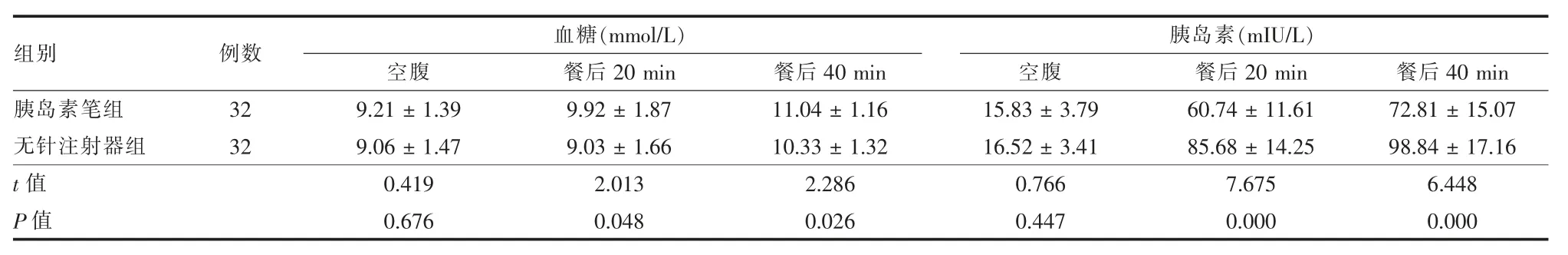
表1 两组1型糖尿病患者空腹、餐后血糖、胰岛素比较(±s)
?
2.2两组治疗前后血糖控制情况比较 两组入组时的FBG、GSP比较,差异无统计学意义(P>0.05),6周观察期结束时,两组的FBG、GSP均低于入组时,且无针注射器组低于胰岛素笔组,组间差异有统计学意义(P<0.05),见表2。
表2 两组1型糖尿病患者治疗前后FBG、GSP比较(±s)
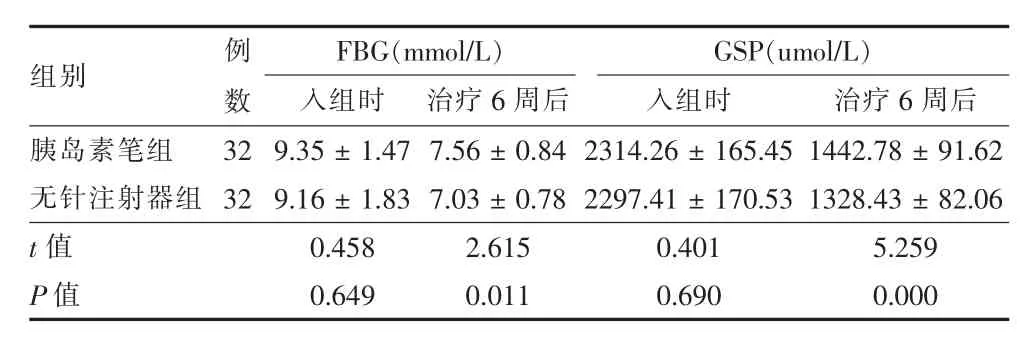
表2 两组1型糖尿病患者治疗前后FBG、GSP比较(±s)
?
2.3两组注射后皮肤局部反应比较 胰岛素笔组总不良反应及疼痛和硬结发生率高于无针注射器组,组间差异有统计学意义(P<0.05);无针注射器组红肿淤青发生率高于胰岛素笔组,组间差异无统计学意义(P>0.05),见表3。
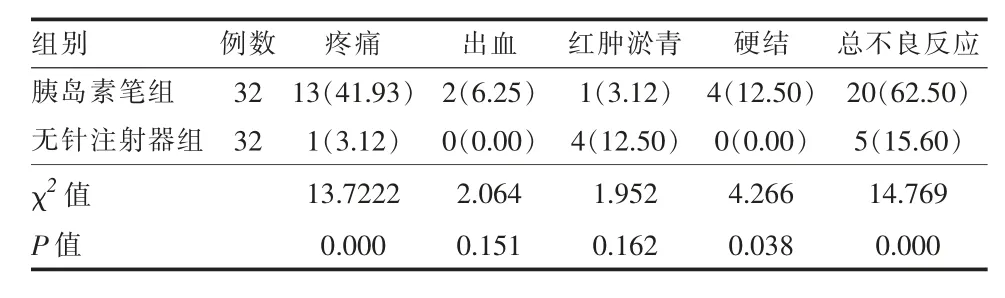
表3 两组1型糖尿病患者注射后皮肤局部反应比较[例(%)]
2.4两组低血糖发生率及依从性比较 胰岛素笔组发生低血糖3例(9.37%),无针注射器组发生低血糖1例(3.13%),两组低血糖发生率差异无统计学意义(P>0.05)。无针注射器组25例(78.12%)依从,高于胰岛素笔组14例(43.75%),无针注射器组依从率高于胰岛素笔组,两组间差异具有显著统计学意义(χ2=7.942,P<0.01)。
3 讨论
T1DM糖尿病患者的自我管理涉及多个方面,除血糖的自我监测、饮食及生活方式管理外,提高患者胰岛素注射的依从性是重中之重。
无针注射器采用压力射流原理,通过无针注射器内部的压力装置所产生的巨大压力,使药液瞬间穿透人体表皮到达皮下组织,药液在皮下呈弥散状分布[8]。其具有如下优势:首先,迅速起效。本研究中无针注射器组注射20和40 min后血浆胰岛素高于胰岛素笔组。这是由于高速射流注射使皮下胰岛素分布均匀,较针式注射增大了吸收面积,有利于药物快速吸收入血[9]。其次,疼痛、出血等皮肤局部不良反应较低。本研究中无针注射器组总皮肤不良反应发生率低于胰岛素笔组。无针注射器没有针头,明显减小了皮肤刺激,因此疼痛、硬结的发生率低于胰岛素笔组。但是皮肤淤青红肿发生率高于胰岛素笔组,笔者发现皮肤红肿淤青主要出现在老年身体瘦弱的患者,估计是由于衰老导致皮下脂肪流失再加注射时按压不当,冲击力过大造成局部青肿。除年龄因素影响外,心脑血管系统疾病患者常常应用抗血小板聚集药物以降低血栓形成的风险,此类患者出血倾向增强易出现注射部位淤斑,因此,选择患者时应注意年龄偏大和应用抗血小板聚集药物的患者不适合使用无针注射器。第三,减少胰岛素使用剂量。国内的一项多中心RCT研究比较了2型糖尿病患者采用无针注射器和注射笔胰岛素给药16周后HbA1c等多个指标变化,表明无针注射器可减少胰岛素使用剂量,推测一方面是由于无针压力注射使胰岛素在皮下呈弥散扩散,改善胰岛素的药物代谢/药物效应动力学[10]。另一方面,长期在同一部位使用注射笔,会形成胰岛素池,刺激皮下脂肪细胞增生肥大,形成脂肪垫或注射部位硬结,造成胰岛素吸收障碍,导致胰岛素用量增加[11]。
由于上述优势,无针注射对舒适度影响小,更易被T1DM患者接受,提高了胰岛素注射的依从性。本研究与既往研究均得出了与注射笔相比,无针注射器患者依从性、满意度更高的结论[12]。
无针注射器拆洗安装过程较为复杂,相信随着技术进步,其使用操作会得到优化。本研究数据证实,无针注射器可较好地控制血糖、减少患者对有针注射的恐惧心理,减轻对注射皮肤局部的刺激,为T1DM患者长期注射胰岛素提供更好的选择。

