贵州省住院医师规范化培训中内科临床实践技能考核情况
康 乾,徐述雄,徐燎宇
1上海市中医文献馆,上海,200020;2贵州省人民医院,贵阳贵州,550002
十八大以来,党中央、国务院高度重视医学教育工作,2020年国务院印发《关于加快医学教育创新发展的指导意见》,提出在保障住院医师合理待遇的同时,全面提升住院医师规范化培训(以下简称住培)质量,“夯实住院医师医学理论基础,强化临床思维、临床实践能力培养”。2017年开始实行全国统一的住培结业考核,结业考核成绩是检验住培效果的关键指标之一[1],国内已有不少研究对不同学历、不同来源的住培学员的结业考核结果进行统计分析[2-3],发现培训及考核中存在的问题,针对薄弱点进行完善,为实现住培的“同质化”目标提供参考依据[4-5]。现阶段还少有研究聚焦于基地间考核结果的差异性分析,本文通过对贵州省2018年和2019年内科住培医师临床实践技能的考核结果进行分析,探讨不同基地间技能考核结果的差异,以考促培,为加强住培基地建设、促进住培同质化发展建言献策,深化住院医师规范化改革。
1 资料来源与方法
1.1 研究对象
数据来源于省卫生健康委公布的2018年两个批次和2019年第一批次的住院医师规范化培训结业临床实践能力考核结果。选取607名内科专业住培学员作为研究对象,包括2018年及2019年完成培训年限且符合报名审核要求的内科住培学员,不包括补考学员,对其考核结果进行分类统计。参加2018年第一批次临床实践技能考核的内科住培学员共254人,其中5人缺考;参加2018年第二批次临床实践技能考核的内科住培学员共112人,其中5人缺考;参加2019年第一批次临床实践技能考核的内科住培学员共有241人,无人缺考。
共涉及全省22家三级甲等医院,包括15个培训基地、7个协同基地。15个培训基地中有3家为省级综合性医院,12家地州市级医院遍布全省9个地州市。协同基地中,5家为综合性附属医院,1家为专科医院,1家为综合医院。
1.2 考核方法
1.2.1 临床实践技能考核方式。住院医师规范化培训考核包括过程考核和结业考核,结业考核包括理论考核和临床实践技能考核,是住培医师完成三年培训课程毕业前的考核。贵州省临床实践技能考核由省卫建委统一组织实施,根据《2017年住院医师规范化培训结业实践技能考核指导标准(试行)》《住院医师规范化培训标准与内容(试行)》分专业进行多站式考核,采用人机对话、模拟操作、临床操作、现场问答、笔试等形式进行,在考核中的具体要求均参照国家标准执行。
1.2.2 临床实践技能考核内容。内科临床实践技能考核共有七个大站、12个小站,第一站为门诊接诊,包括病史采集和体格检查,第二站为急诊处理,包括心肺复苏、急救相关知识和吸痰及吸氧,第三站为综合技能,包括骨穿/胸穿/腰穿/腹穿和专科技能,第四站为辅助检查,包括心电图判读和X光片及CT片判读,第五站为临床思维分析1,从心内、呼吸中抽取一项进行病例分析,第六站为临床思维2,从消化、肾病、内分泌、血液、感染中抽取进行病例分析,第七站为病历书写,书写第一站病史采集中病人的首次病程记录。任何一个站点未合格均视为不合格。
1.3 研究方法
将临床实践技能考核结果录入Excel 2016,按照考核批次和所在基地类型,对考核结果进行分类,计算合格率,并进行描述性分析;使用SPSS 21.0对数据进行分析,比较不同基地、不同考核批次以及不同站点间的合格率差异,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 临床实践技能考核基本情况
按照基地和考核批次,对内科住培学员的考核结果进行分类统计。结果显示,内科临床技能考核合格率明显提高,2018年第一批次仅有66.54%的住培学员通过考核,2019年合格率大幅提升,达到了91.29%。不同基地的合格率存在差异,且具有统计学意义(P<0.05)。省级培训基地虽然只有三家,但培训的学员人数最多,三次临床技能考核的合格率也为最高。协同基地进步巨大,2018年第一批次技能考核合格率仅为48.94%,与培训基地相差较大距离;2018年第二批次合格率达到了77.78%,几乎与地州市级培训基地合格率持平;2019年第一批次合格率达到了93.33%,超过了培训基地整体的合格率。见表1。
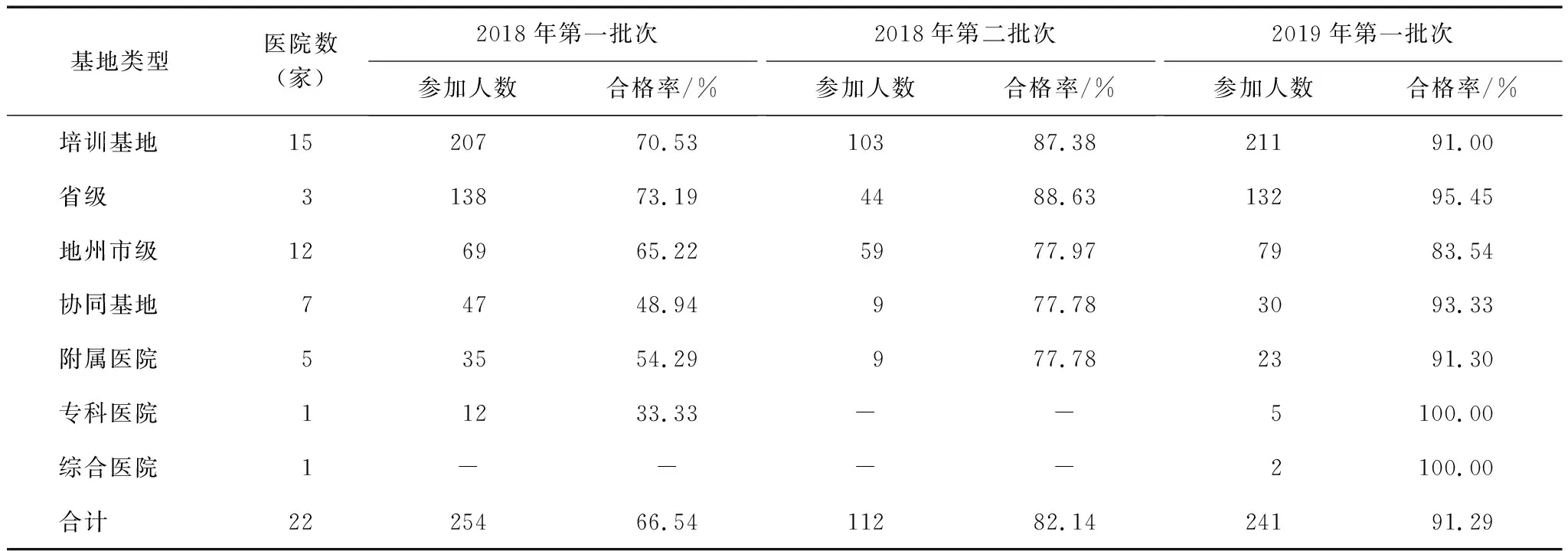
表1 内科临床实践技能考核的基本情况
2.2 各考核站点通过情况
根据表2显示,三个批次的考核薄弱之处各有不同。2018年第一批次临床实践技能考核中,第三大站综合技能合格率最低,为85.4%,其次为第四大站辅助检查,合格率为86.6%;12个小站中,专科技能合格率最低,为87.0%,X光片及CT片判读次之,为90.2%。
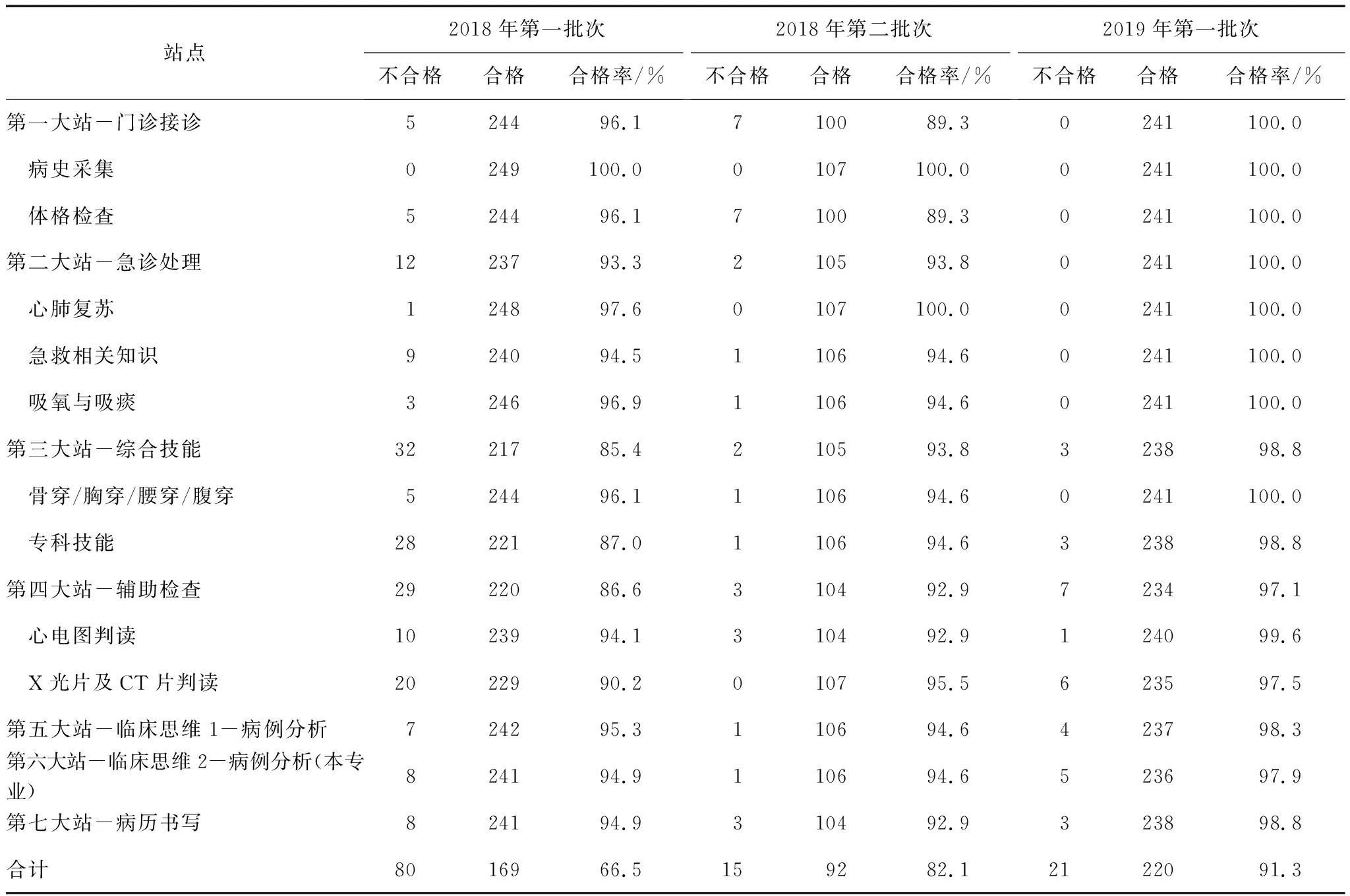
表2 临床实践技能考核各站点合格率情况
2018年第二批次临床实践技能考核中,体格检查小站合格率最低,为89.3%,因此第一大站门诊接诊也是合格率最低的大站。第四大站辅助检查和第七大站病历书写合格率紧随其后,为92.9%,第四大站主要不合格集中在心电图判读。
2019年第一批次临床实践技能考核中,第一大站门诊接诊与第二大站急诊处理全部合格,不合格主要集中在第四大站辅助检查和第六大站临床思维2,合格率分别为97.1%和97.9%,第四大站不合格的主要原因是X光片及CT片判读。
2.3 不同类型基地考核通过情况的比较
由于各基地参加考核的学员基数不同,所以结合该基地的不合格率来综合评价考核情况,见表3。协同基地中综合医院参加考核的内科住培医师仅有两名,样本量较少,因此不予以考虑。从整体合格率来看,培训基地明显高于协同基地;在培训基地中,省级医院合格率高于地州市级医院,而在协同基地中,附属医院合格率高于专科医院。
临床实践技能考核的不合格主要集中在第三大站综合技能及第四大站辅助检查,其中省级医院不合格率最低,其次是地州市级医院和附属医院,专科医院的不合格率最高(P<0.05)。对省级医院来说,第四大站辅助检查不合格人数略高于第三大站综合技能,第二大站急诊处理也不容乐观;而对于地州市级医院,不合格情况主要集中在第三大站综合技能,除此之外,第六大站临床思维2和第七大战病历书写不合格人数也较多。
3 讨论
3.1 内科专业临床技能考核整体分析
从近两年的考核通过情况来看,贵州省的临床技能考核合格率和不同考核站点合格率都处于增长态势,表明随着住培工作的落实与推行,贵州省的住院医师规范化培训与考核制度正在不断规范,培训质量得到了稳步提升。省级医院承担了培训的主要任务,地州市级医院在人数及合格率等方面均与省级医院有一定差距。各级医院在诊疗水平、医疗资源、带教师资、培训管理以及相关配套设施上水平参差不齐,造成了培训质量的差距,在一定程度上影响同质化发展,不利于实现住院医师规范化培训“过程规范、结果同质”的目标。
根据《关于建立住院医师规范化培训制度的指导意见》,允许国家级住培基地联合区域内符合条件的医院作为协同单位,并选取部分符合条件的专业科室,建立专业基地,联合培养住培学员。从研究结果来看,协同基地培训人数和合格率呈现显著上升趋势,2018年远远低于培训基地的合格率,但2019年协同基地的合格率已经超过了培训基地。这说明就内科专业而言,协同基地本身与培训基地在医学教育资源和医疗硬件条件上存在较大差距,但随着住培工作的不断深入,协同基地的规范化培训工作取得了一定成效。协同基地发展对住院医师规范化培训起到较好的辅助作用,既能在一定程度上缓解培训基地的重担,又能够保证住培学员的培训质量。
因此,应当加强住培基地建设,依托医联体建设,建立住院医师规范化培训教学联合体,以培训效果佳、教学质量优的培训基地为标杆,以点带面,促进基地间交流学习,共享优质教育资源和先进成熟的管理模式,从而实现住培同质化发展。
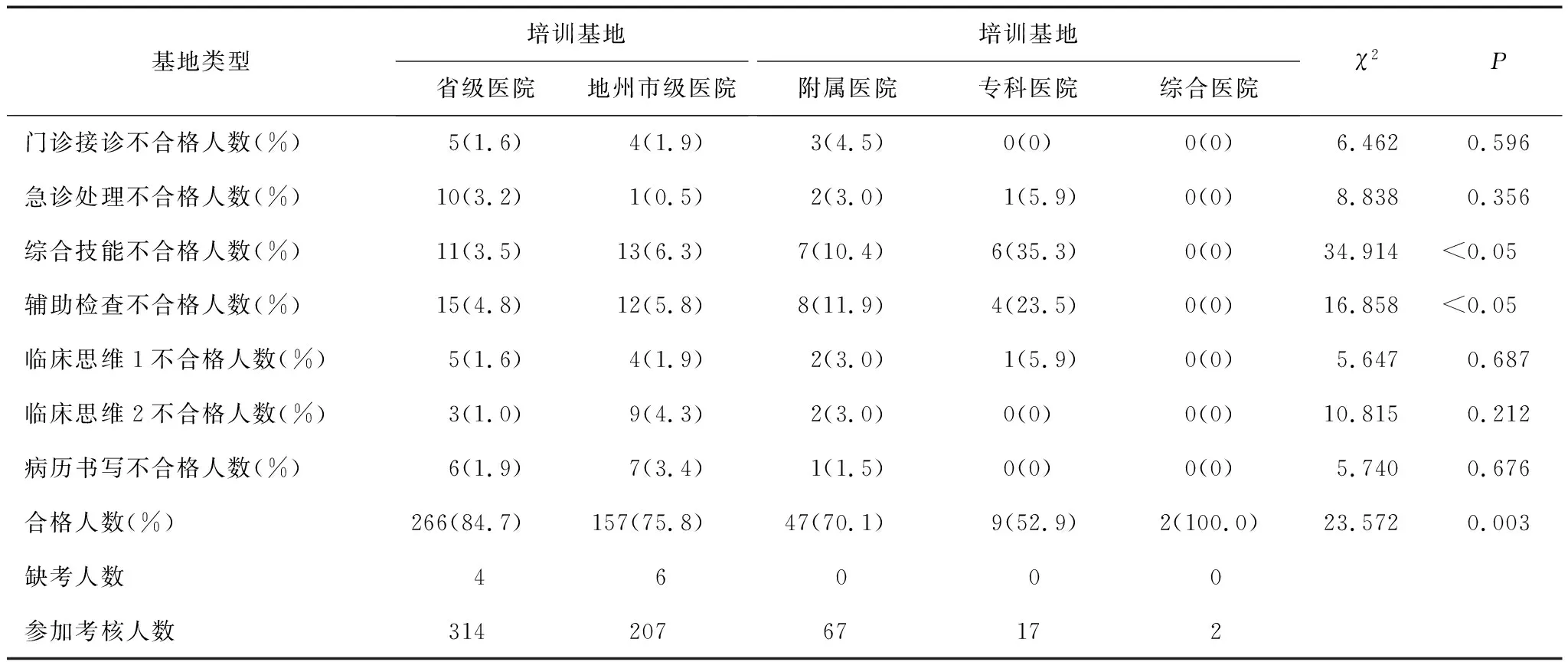
表3 不同类型基地临床实践技能考核情况
3.2 不同考核站点结果分析
住院医师规范化培训结业考核分为两个批次,主要差别在于完成轮转培训的时间不同,但研究结果表明,2018年第二批次参加考核的人数和合格率相比于第一批次相对偏低,第一批次考核中包含了大部分并轨研究生,因此在人数和合格率上略高于第二批次。究其原因,相比于有所属单位的单位人和有导师的并轨研究生,社会人类型的住培医师在日常管理上相对较弱,缺乏规范的同质化教学管理,且学员分散于不同科室,不利于集中管理。
从各站点的合格情况来看,总体合格率低于各考核站点的合格率,这表明住培学员对不同考核站点掌握程度不同,并且有些站点较为薄弱,需要进一步加强。2018年第一批次的综合技能合格率最低,主要原因是专科技能合格率较低,专科技能考核主要采取问答方式,考查内科专业的相关技能,这表明内科专业的住培医师在本专业的学习上存在不足。内科住院医师规范培训存在轮转科室广、带教项目多、难度大、时间紧等问题[6],不同专业组之间的患者构成存在差异,各亚专业的重视程度和教学开展情况存在差距,影响住培学员的培训效果。此外,已有研究表明由于三甲医院承担医疗、教学、科研、预防保健、康复等任务,带教老师身兼数职,很难全身心投入到住培的教学工作中去,带教老师的教学态度在一定程度上也影响着培训质量[7]。
辅助检查在2018年第二批次和2019年第一批次考核中的合格率均偏低,提示内科专业住培学员辅助检查技能有所欠缺,这与国内其他研究报道一致[8-10],无论是妇产科还是麻醉科,大多数住培学员在培训过程中存在对辅助检查技能掌握不佳的现象。临床专业住培医师本身辅助检查基础知识相对薄弱,在辅助科室的轮转培训时间也较短,对于辅助检查的学习不够重视,认为辅助检查主要由辅助科室专业人员出具检查报告作为其诊疗依据即可,不能独立分析检查结果。辅助检查判读是医生临床思维培养的重要环节[11],很多科室注重辅助设备的使用,忽视了对住培学员的临床思维能力培养,这不仅是导致大多数住培医师不能通过考核的主要原因,在回归临床工作时,还会影响其独立诊治患者的能力。
通过分析结业考核中的薄弱环节,能够发现住培工作中仍存在不少问题亟待解决,需要及时调整住院医师规范化培训的工作重点,采取针对性的措施提高住培质量。首先,构建全面科学的培训质量评价体系,规范化培训的过程管理,健全带教师资标准和绩效方案,加大师资培训力度,提高带教老师的积极性和带教水平,加强对住培学员临床思维能力的培养和训练。其次,加强薄弱环节的培训,强化培训细则标准的实施,注意临床病例资源的收集、整理和分析,满足临床医师培训的实际需要,保证受训医师完成规定的病种数和技能操作数[12]。在日常培训与考核中,重视辅助科室的教学,严格辅助科室出科考核,加强对学员辅助技能的培养。
3.3 不同基地临床技能考核薄弱之处
根据不同基地在各考核站点的不合格情况来看,协同基地与培训基地间仍有较大差距,尤其是专科医院的不合格率远高于其他类型的基地。专科医院由于专门从事某一病种的诊疗活动,缺少全面完备的医疗资源和配套设施,在收治病种上也较为单一,会造成医学知识和技能深度有余而广度不足,在一定程度上制约着住培医师的成长。现阶段,虽然培训基地和协同基地共同承担培训任务,但尚未建立规范的协同机制,缺少统一的培训标准。由于协同基地自身规模较小,医疗资源以及诊疗水平都与培训基地存在一定差距,如果没有合理规范的协同机制,将严重影响学员的培训质量[13]。
应当积极探索基地间协同机制,根据国家现行政策和本地特点,制定相应的培训体系及规范的协同机制,加强培训基地和协同基地间的联动关系,明确双方在培养中的责任与义务。协同基地定期选派师资到培训基地,学习借鉴先进的管理经验和教学方法,提升教学水平;培训基地加强对协同基地的监督管理,定期对协同基地进行实地指导,积极探索基地间协同机制,实现对协同基地的横向管理以及对协同基地内住培学员的纵向管理[14],充分利用好协同基地的辅助作用。

