淋巴细胞与单核细胞比值与肺癌患者预后的关系研究
王燕,包阳,唐月红,施庆彤,董祥翔
肺癌是目前临床发病率及致死率极高的一种恶性肿瘤[1],多数患者出现典型症状时病情已发展至中晚期,已失去手术治疗的最佳时机[2-3],近年临床诊疗技术虽有一定进展,但患者预后仍较差,术后癌细胞转移率及复发率均较高[4-5]。因此,如何准确预测预后对患者治疗方案的制定及调整具有重要意义。有研究表明,炎症反应在肿瘤发生发展过程中具有促进作用[6-7]。单核细胞、淋巴细胞均是重要的免疫细胞,故临床常将淋巴细胞与单核细胞比值(lymphocyte to monocyte ratio,LMR)用于评估机体炎症反应[8]。已有研究证实,LMR是预测宫颈癌、鼻咽癌等多种恶性肿瘤患者预后的有效指标[9-10]。但LMR对肺癌患者预后的预测价值尚需进一步证实。基于此,本研究旨在探讨LMR与肺癌患者预后的关系,以期为临床早期预测肺癌患者预后提供更多依据。
1 对象与方法
1.1 研究对象 回顾性选取2014年10月至2016年10月扬州大学附属医院收治的278例肺癌患者。纳入标准:(1)符合《原发性肺癌诊疗规范(2011年版)》[11]中的肺癌诊断标准,并经病理学检查确诊;(2)符合手术指征且自愿接受手术治疗;(3)术前未接受放化疗。排除标准:(1)合并感染、自身免疫性疾病及血液性疾病者;(2)术前3个月内接受持续抗凝治疗、发生血栓形成或动/静脉栓塞者;(3)手术切缘阳性者。本研究经扬州大学附属医院伦理委员会审核批准。
1.2 资料收集 收集患者性别、年龄、吸烟史、饮酒史、卡氏评分(Karnofsky,KPS)、淋巴结转移情况、肿瘤直径、TNM分期、病理类型、病变范围、体质指数、骨髓抑制情况、LMR。KPS包括行为能力评分、功能状态评分,KPS≥80分表明患者生活可自理。LMR是由血细胞分析仪(Sysmex XZ2000型)测得的淋巴细胞计数与单核细胞计数计算而来。
1.3 随访及分组 门诊随访5年,患者术后1~2年每3个月复查1次,而后每半年复查1次。根据患者随访5年生存情况分为存活组和死亡组。
1.4 统计学方法 采用SPSS 25.0统计学软件进行数据处理。计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以相对数表示,组间比较采用χ2检验。采用多元Cox比例风险回归分析探讨肺癌患者预后的影响因素,绘制受试者工作特征(receiver operating characteristic,ROC)曲线以评估LMR对肺癌患者预后的预测价值。以P<0.05为差异有统计学意义。
2 结果
2.1 随访情况 对278例肺癌患者随访5年,结果显示,患者3年存活率为50.36%(140/278),5年存活率为30.22%(84/278)。
2.2 单因素分析 死亡组中年龄≥60岁、KPS<80分、淋巴结转移、TNM分期为Ⅲ~Ⅳ期者占比高于存活组,肿瘤直径大于存活组,LMR低于存活组,差异有统计学意义(P<0.05);两组患者性别、吸烟史、饮酒史、病理类型、病变范围、体质指数、骨髓抑制情况比较,差异无统计学意义(P>0.05),见表1。
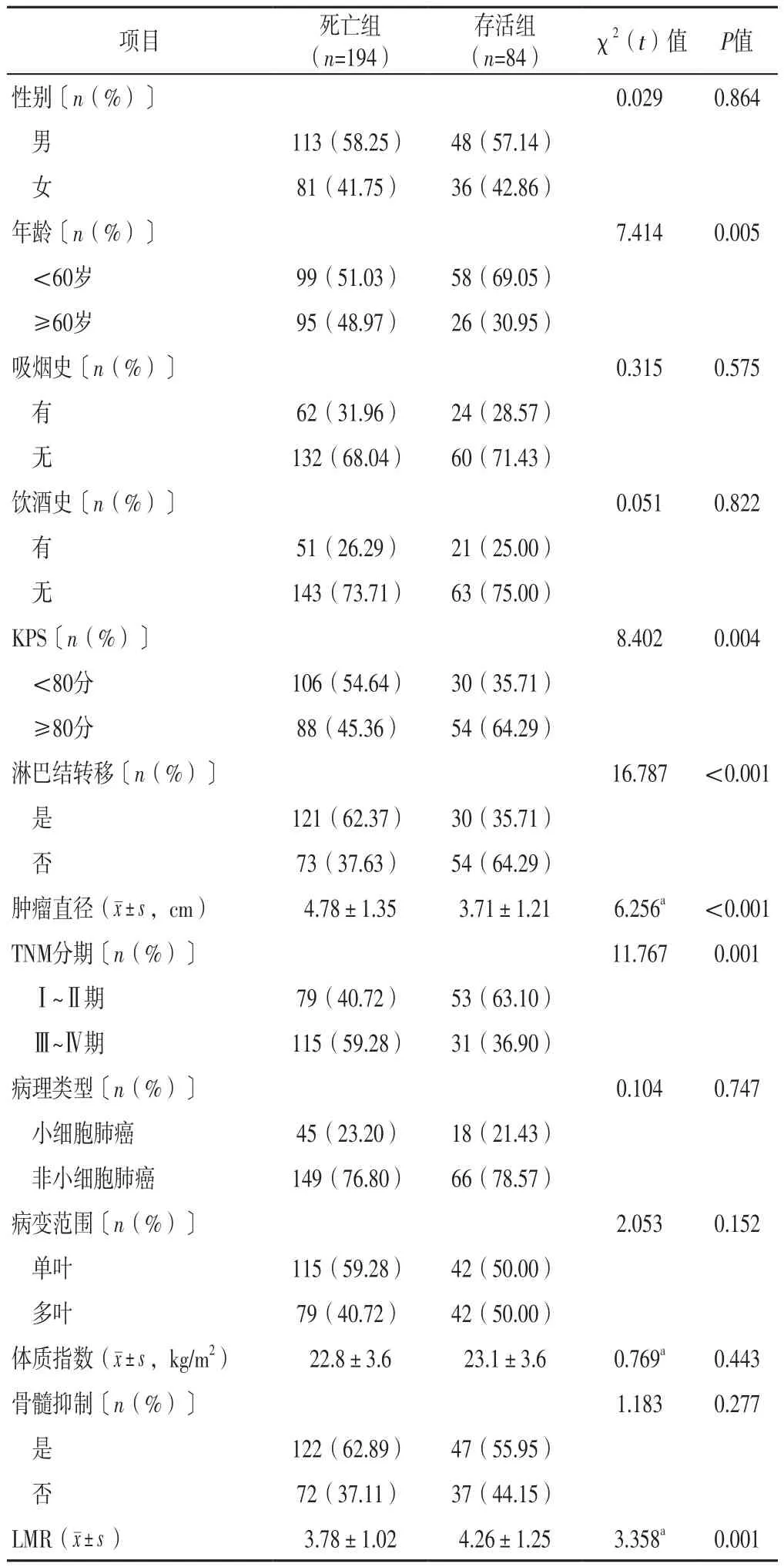
表1 两组患者临床资料比较Table 1 Comparison of clinical data between the two groups
2.3 多元Cox比例风险回归分析 将KPS评分(赋值:<80分=1,≥80分=0)、淋巴结转移(赋值:是=1,否=0)、肿瘤直径(赋值:实测值)、TNM分期(赋值:Ⅲ~Ⅳ期=1,Ⅰ~Ⅱ期=0)、LMR(赋值:实测值)作为自变量,肺癌患者预后作为因变量(赋值:死亡=1,存活=0),进行多元Cox比例风险回归分析,结果显示,KPS<80分、淋巴结转移、肿瘤直径增大、TNM分期为Ⅲ~Ⅳ期及LMR降低是肺癌患者预后的独立危险因素(P<0.05),见表2。
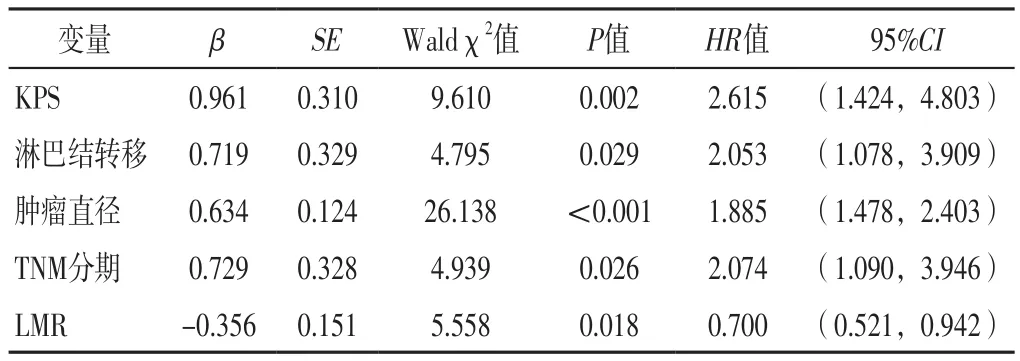
表2 肺癌患者预后影响因素的多元Cox比例风险回归分析Table 2 Multivariate Cox proportional risk regression analysis of prognostic factors of patients with lung cancer
2.4 ROC曲线 ROC曲线分析结果显示,LMR预测肺癌患者预后的曲线下面积为0.839〔95%CI(0.805,0.892)〕,最佳截断值为4.11,灵敏度、特异度分别为85.57%、65.48%,见图1。
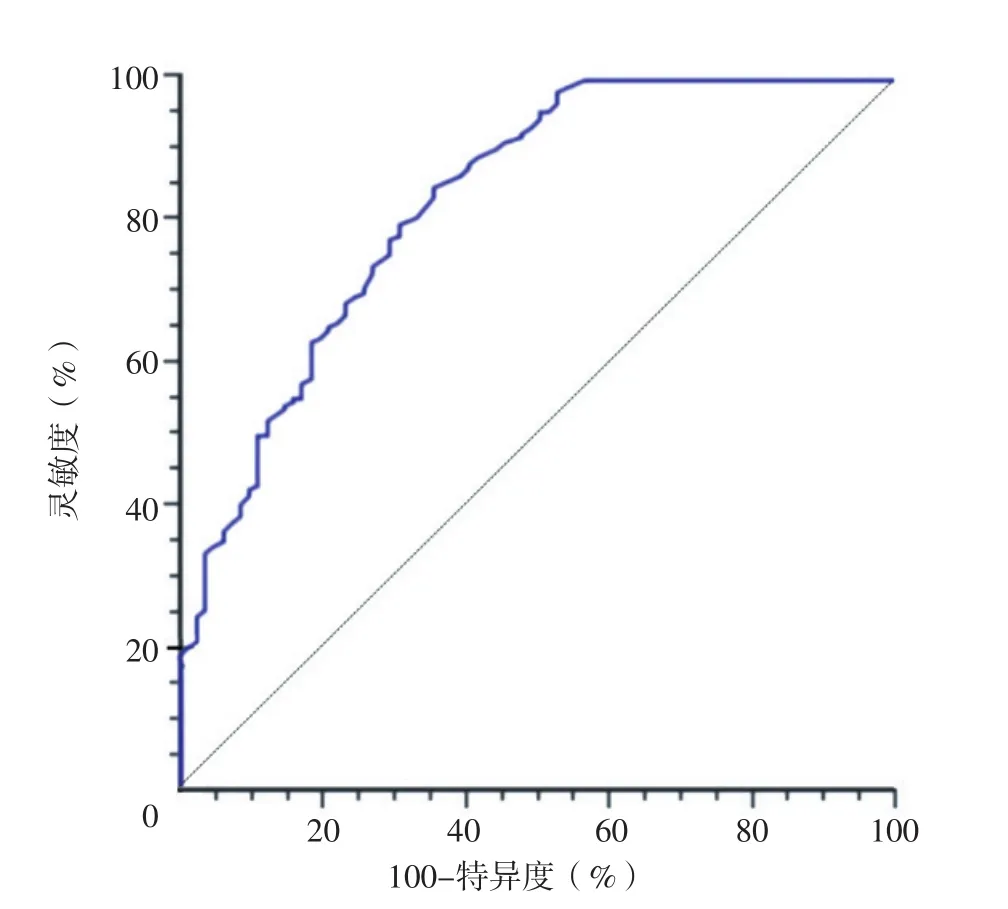
图1 LMR预测肺癌患者预后的ROC曲线Figure 1 ROC curve of LMR in predicting prognosis of lung cancer patients
3 讨论
目前临床对肺癌的诊疗技术虽取得较大进展,但患者预后仍不十分理想[12]。早期、准确地预测肺癌患者预后对制定个体化的治疗方案具有重要的参考价值。众所周知,肺癌患者预后受病理类型、TNM分期、个人情况及放化疗等因素影响。PETRUZZI等[13]、KHANDIA等[14]研究表明,炎症可促进肿瘤细胞增殖、侵袭及转移。此外,贫血、恶病质及体质量减轻等与炎症反应相关[15]。已有研究证实,LMR可作为评估全身炎症反应的有效指标,且与恶性肿瘤患者预后及疾病进展相关[9-10],但其与肺癌患者预后的关系罕有报道。本研究肺癌患者进行了为期5年的随访,结果显示,患者3年存活率为50.36%(140/278)、5年存活率为30.22%(84/278),与杨振宇等[16]研究中的非小细胞肺癌患者术后5年存活率(34.8%)相近。
本研究结果显示,死亡组中年龄≥60岁、KPS<80分、淋巴结转移、TNM分期为Ⅲ~Ⅳ期者占比高于存活组,肿瘤直径大于存活组,LMR低于存活组,进一步行多元Cox比例风险回归分析结果显示,KPS<80分、淋巴结转移、肿瘤直径增大、TNM分期为Ⅲ~Ⅳ期及LMR降低是肺癌患者预后的独立危险因素。KPS越高则表明患者身体状态越好,可较好地耐受化疗引起的毒副作用[17]。淋巴结转移、肿瘤直径较大、TNM分期为Ⅲ~Ⅳ期提示患者病情较严重,预后较差[18]。单核细胞可分化为巨噬细胞,而肿瘤相关巨噬细胞可促进肿瘤细胞增殖、迁移及肿瘤血管生成,还可抑制淋巴细胞增殖,进而导致机体免疫力下降,不利于改善患者预后[19]。LMR能较全面地反映机体炎症微环境及免疫力,LMR升高表明机体炎症微环境较弱或机体免疫力较强,提示预后良好[20]。此外,本研究ROC曲线分析结果显示,LMR预测肺癌患者预后的曲线下面积为0.839,与陈娟娟等[21]研究结果一致,表明LMR对肺癌患者预后具有一定预测价值。
综上所述,KPS<80分、淋巴结转移、肿瘤直径增大、TNM分期为Ⅲ~Ⅳ期及LMR降低是肺癌患者预后的独立危险因素,LMR对肺癌患者预后具有一定预测价值。但本研究为回顾性研究,纳入指标有限,导致结果可能存在选择性偏倚,故仍需多中心的前瞻性研究进一步验证。
作者贡献:王燕、唐月红进行文章的构思与设计;包阳、施庆彤、董祥翔进行数据收集、整理、分析;王燕撰写、修订论文;唐月红负责文章的质量控制及审校,并对文章整体负责、监督管理。
本文无利益冲突。

