微创颅内血肿清除术对高血压脑出血患者炎症因子及神经功能恢复的影响
赵军,曹金昌,吴启运,巫定明,罗杠
(四川省江油市第二人民医院神经外科,四川 绵阳 621700)
高血压脑出血(hypertensive intracerebral hemorrhage,HICH)是神经外科常见急症,多是由于高血压和脑动脉硬化导致的脑内小动脉破裂出血,血肿量较大时会压迫周围脑组织并释放大量炎症因子,造成继发性脑水肿及神经功能损害,严重影响患者生命安全及预后情况[1]。采取手术方式及时清除血肿,降低颅内压是抢救高血压脑出血患者的有效手段,但不同手术方式的治疗效果及预后情况存在差异。传统开颅血肿清除术及微创颅内血肿清除术均是治疗高血压脑出血的有效方法,本研究旨在观察不同手术方式的临床效果及对患者术后炎症因子及神经功能恢复的影响,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2018 年1 月至2020 年1月于本院采取手术治疗的120HICH患者的临床资料,随机分为实验组和对照组,每组60 例。实验组男31例,女29例;年龄36~62岁,平均年龄(51.27±8.68)岁;平均格拉斯哥昏迷评分(GCS)评分(6.15±2.57)分;平均发病时间(5.12±1.83)h;平均脑出血量(64.23±20.14)ml;基底节区出血40 例,皮层下出血13例,丘脑出血7例。对照组男28例,女32例;年龄35~61岁,平均年龄(50.96±8.62)岁;平均GCS评分(6.09±2.54)分;平均发病时间(5.15±1.86)h;平均脑出血量(63.58±20.62)ml;基底节区出血37 例,皮层下出血15例,丘脑出血8例。两组临床资料比较差异无统计学意义,具有可比性。本研究经医院伦理委员会审核批准。
纳入标准:①符合全国第四届脑血管病会议关于高血压脑出血的诊断标准;②脑出血量为40~70 ml;③术前 GCS≥6 分;④发病时间<8 h;⑤无凝血功能障碍;⑥患者家属知情并签署知情同意书。排除方法:①合并脑动脉瘤、脑动静脉畸形;②创伤性脑出血;③心、肺等重要脏器功能不全;④双侧瞳孔散大及呼吸衰竭。
1.2 方法 实验组采用微创颅内血肿清除术,患者入院后立即进行脱水、降压、平衡电解质处理,并进行营养支持。采用头颅CT 进行扫描定位,确定手术靶点及坐标位置,实施局部麻醉后,采用穿刺针进行脑部穿刺,适量吸出血肿,采用生化酶液化技术对患者血肿位置进行清洗,并反复清洗直至清除血肿,预置引流管固定引流,对穿刺口进行消毒,预防感染[2-3]。
对照组采用开颅血肿清除术治疗,于外侧裂颅骨投影线,由前下向后上做6 cm斜切口或马蹄形切口,并铣刀呈4 cm×6 cm 的骨窗,咬除蝶骨嵴,显微镜下解剖外侧裂池,排放脑脊液;并进一步沿外侧裂分开额颞叶,分离侧裂沟,到达深部岛叶。确认血肿位置,做1 cm 小切口,暴露血肿腔。使用微型吸引器头,轻柔抽吸血肿,确认无出血后,彻底止血。清除血肿并在血肿腔内放置硅胶引流管以备引流[4-5]。两组患者术后均给予抗感染、降压治疗。
1.3 观察指标 ①炎症因子检测:分别于术前、术后7 d、14 d,抽取患者清晨空腹静脉血5 ml,采用酶联免疫吸附法检测超敏C反应蛋白(hs-CRP)、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α),所有试剂均购自北京百奥莱博科技有限公司,严格按照说明书进行操作;②神经功能恢复情况:分别于术前、术后7、14 d 采用美国国立卫生研究院卒中量表评分(NIHSS)对患者的神经功能进行评分,分数越低表明神经功能恢复越好;③临床疗效:治愈,NIHSS评分减少>90%,病残程度为0 级;显效,NIHSS 评分减少46%~90%,病残程度1~3 级;有效,NIHSS评分减少18%~46%;无效,NIHSS 评分减少<17%;总有效率=(治愈例数+显效例数+有效例数)/总例数×100%[6]。
1.4 统计学方法 采用SPSS 21.0 统计学软件进行数据分析,计量资料以“”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 两组炎症因子水平比较 术前,两组hs-CRP、IL-6、TNF-α 比较差异无统计学意义;术后7、14 d,实验组hs-CRP、IL-6、TNF-α 水平均明显降低(P<0.05);对照组hs-CRP、IL-6、TNF-α水平均先升高后降低,但均明显高于术前水平(P<0.05);实验组各炎症因子水平均明显低于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患者炎症因子水平比较()Table 1 Comparison the levels of infammatory factors between two groups()

表1 两组患者炎症因子水平比较()Table 1 Comparison the levels of infammatory factors between two groups()
注:hs-CRP,超敏C反应蛋白;IL-6,白细胞介素-6;TNF-α,肿瘤坏死因子-α。与本组术前比较,aP<0.05;与对照组比较,bP<0.05
指标hs-CRP(mg/L)IL-6(pg/ml)TNF-α(μg/L)术后14 d 8.52±1.98ab 15.34±4.23a 17.85±2.27ab 33.19±3.29a 22.08±3.12ab 53.69±6.45a组别实验组(n=60)对照组(n=60)实验组(n=60)对照组(n=60)实验组(n=60)对照组(n=60)术前13.14±3.68 13.21±3.71 29.65±4.28 30.02±4.32 43.51±5.29 43.27±5.18术后7 d 9.48±2.19ab 18.29±4.67a 19.53±2.34ab 46.54±4.81a 36.92±3.47ab 64.75±7.51a
2.2 两组NIHSS 评分比较 术前,两组NIHSS 评分比较差异无统计学意义;术后7、14 d,两组NIHSS评分均明显低于术前,且实验组明显低于对照组(P<0.05),见表2。
表2 两组NIHSS评分比较(,分)Table 2 Comparison of the NIHSS scores between two groups(,scores)

表2 两组NIHSS评分比较(,分)Table 2 Comparison of the NIHSS scores between two groups(,scores)
注:NIHSS,美国国立卫生研究院卒中量表评分。与本组术前比较,aP<0.05
术后14 d 12.84±2.46a 19.58±3.27a 12.758 0.000组别实验组对照组t值P值例数60 60术前25.31±4.36 25.19±4.24 0.153 0.439术后7 d 16.38±3.52a 23.64±3.96a 10.614 0.000
2.3 两组临床疗效比较 实验组治疗总有效率为91.67%,明显高于对照组的78.33%,差异有统计学意义(P<0.05),见表3。
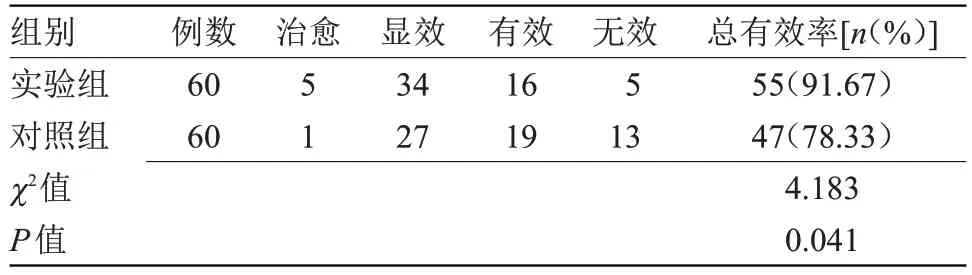
表3 两组临床疗效比较Table 3 Comparison of clinical efficacy between two groups
3 讨论
高血压脑出血是高血压导致的严重并发症,发病迅猛,可在短时间内形成具有占位效应的血肿,血肿可压迫周围组织形成脑疝,还可释放炎症因子刺激血管,导致局部缺血,加重神经细胞损伤,若不及时治疗可能导致患者残疾甚至死亡[7]。因此,治疗高血压脑出血需降低颅内压,清除血肿,进而减轻炎症反应和神经损伤。传统药物保守治疗,虽能达到脱水的效果,但不能清除血肿,有效率极低。外科手术是治疗高血压脑出血的有效方法,能有效改善患者预后水平,但不同手术方式效果存在一定差异。开颅血肿清除术与微创血肿清除术均是治疗高血压脑出血的常用方法,本研究发现,微创血肿清除术的短期有效率明显高于开颅血肿清除术,这主要是由于开颅血肿清除术必须全麻并配合术前评估,耗费时间较长,通常入院后约需90 min 进行准备,才能开始手术,延误最佳治疗时间。同时,在降低患者炎症反应,促进神经功能恢复方面,微创血肿清除术的效果也优于开颅血肿清除术。
hs-CRP可释放炎症因子与氧自由基,损伤血管内膜,是反映机体炎症反应的敏感指标;IL-6是由单核细胞、淋巴细胞产生的炎症因子,参与多种炎症过程,在血肿形成后,脑组织受损,IL-6分泌量上升,导致巨噬细胞活化,破坏血脑屏障,加重脑水肿;TNF-α 是由单核巨噬细胞产生的细胞因子,能增加血管通透性,还可协助炎症细胞穿透血管壁,介导炎症反应[8-9]。脑出血后导致局部血脑屏障破坏,使外周血中可以检测出颅内炎症因子的变化[10],患者外周血hs-CRP、IL-6、TNF-α 水平明显升高,但本研究术后实验组hs-CRP、IL-6、TNF-α水平较术前明显降低,且低于同期对照组。这主要是由于微创血肿清除术能迅速清除血肿,解除血肿的毒性作用,减少了炎症因子的分泌,避免了炎症因子之间的相互促进和诱生而导致的瀑布样连锁反应;同时,微创血肿清除术较开颅手术损伤小,降低了因手术创伤而造成的炎症因子大量释放。
临床证实,脑出血对患者脑损伤严重,许多患者会遗留明显的神经功能障碍,因此,神经功能恢复情况成为评价高血压脑出血患者疗效的重要指标。本研究结果显示,术后,实验组NIHSS 评分明显低于对照组,表明微创颅内血肿清除术利于患者神经功能恢复。其主要原因在于,一方面微创血肿清除术对脑组织损伤小,术中出血量少,降低了出血对脑组织和神经系统的损伤[11];另一方面,微创颅内血肿清除术仅需局部麻醉,手术时间短,减少了医源性脑组织损伤,利于患者术后神经功能恢复;而开颅手术不仅需要全身麻醉,而且手术时间较长,创伤大,出血量大,患者术后神经功能恢复较慢。
综上所述,微创颅内血肿清除术治疗高血压脑出血效果显著,且能降低患者血清hs-CRP、IL-6、TNF-α 等炎症因子水平,减轻炎症反应和神经功能损伤,促进术后神经功能恢复,但本研究观察时间较短,需进一步研究对于长期的预后效果。

