耐药基因芯片技术对耐药结核患者早期诊治价值的研究
童涌 宋群 童照威
结核病是由结核分枝杆菌(mycobacterium tuberculosis,MTB)感染引起的传染病。根据2019年12月全国法定传染病疫情概况报道,我国结核病年发病数为82.3万例[1],仅次于印度、印度尼西亚,位居全球第三位[2]。根据2010年全国第五次结核病流行病学抽样调查报告,分离菌株对11种抗MTB药物的耐药率为38.5%~42.7%[3]。其中异烟肼、利福平是抗结核治疗中最重要的一线药物,故对其进行耐药性检测具有重要临床意义[4]。据报道,全球耐多药结核患者有46万例,而治疗成功率仅为54%,病死率达16%[5]。因此,耐药结核患者的早期快速诊断与及时治疗是防治重点[6]。然而,由于MTB生长缓慢,采用传统药敏试验检测耗费时间较长,导致治疗方案调整时机相对滞后[7]。耐药基因芯片技术的出现,使得耐药结核的早期快速诊断具有可能性。该检测技术是目前MTB菌种分型和耐药分子诊断的先进方法,能检测患者痰液标本中是否含有MTB以及病原菌是否有利福平、异烟肼耐药性相关基因rpoB/katG/inhA的基因突变(3个基因8个位点16种突变类型)。有学者应用该技术检测了MTB和耐药基因突变位点,且与高通量测序法具有很好的一致性[8]。本研究就耐药基因芯片技术对耐药结核患者早期诊治的价值进行探讨,现将结果报道如下。
1 对象和方法
1.1 对象 选取2018年6月至2020年12月湖州市中心医院感染科结核病门诊辖区内(吴兴区、南浔区)登记的细菌学阳性患者882例为研究对象,其中耐药基因芯片技术引入前(采用传统药敏试验)308例,为对照组;耐药基因芯片技术引入后(同时采用传统药敏试验和耐药基因芯片技术检测)574例,为观察组。对照组男 213 例,女 95 例;年龄 14~85(48.3±17.8)岁。观察组男 420 例,女 154 例;年龄 15~93(51.1±19.1)岁。两组患者性别、年龄比较,差异均无统计学意义(均P>0.05)。入组标准:(1)治疗开始时病原学确诊为肺结核;(2)无难以控制感染;(3)血清 ALT、AST、TBil水平均在正常值上限的2倍以内;(4)血清绝对中性粒细胞计数≥1.5×109/L,PLT≥100×109/L;(5)血清肌酐、尿素氮均在正常范围以内;(6)尿常规检查结果正常;(7)心功能正常;(8)无不能耐受抗结核治疗的其他情况。排除标准:(1)单纯诊断为肺外结核;(2)合并严重的心、脑、肝、肾疾病;(3)拒绝参与临床试验研究;(4)肺结核病情严重且拒绝治疗。本研究经本院医学伦理委员会审查通过,所有患者均签署知情同意书。
1.2 方法
1.2.1 检测方法 (1)耐药基因芯片技术检测:采集患者痰液标本,使用北京博奥生物有限公司生产的晶芯LuxScan 10K/B微阵列芯片扫描仪、芯片洗干仪、芯片杂交仪、LuxScan通用微阵列图像分析软件、质控探针、DNA芯片及杂交试剂(规格:12人/盒,批号:20190801)进行检测。①样本处理:取2~3 ml痰液标本,加入10%氢氧化钠液化30 min;吸取1 ml液化后溶液至1.5 ml的离心管中,12 000 r/min离心5 min,弃上清液,加入1 ml 0.9%氯化钠溶液振荡;12 000 r/min离心5 min,弃上清液,加入50 μl核酸提取液,混匀后转移至核酸提取管中;然后置于核酸快速提取仪,最大转速振荡5 min,再将提取管置于95℃水浴5 min,10 000 r/min离心1 min,置于-20℃保存待检。②样本检测:分别取18 μl样本加入到3个PCR管中,每管加入2 μl核酸,上机扩增,产生扩增体系1、2、3产物;扩增产物95℃变性5 min,冰水浴3 min。第1个新PCR管加入扩增体系1产物3 μl+扩增体系2产物3 μl+杂交缓冲液9 μl,第2个新PCR管加入扩增体系1 产物 3 μl+扩增体系 3 产物 3 μl+杂交缓冲液 9 μl;混匀后各取13.5 μl杂交混合物加入芯片点阵中,体系1、2产物杂交加入到利福平耐药,体系1、3产物杂交加入到异烟肼耐药,盖好盒盖,金属封条密封,运行芯片杂交程序。最后将完成杂交的芯片进行洗涤干燥,载入微阵列芯片扫描仪中自动进行结果判读。(2)传统药敏试验:采集患者痰液标本,使用改良罗氏培养基进行MTB培养,采用比例法检测菌株的耐药性。样本用4%氢氧化钠液化处理后接种至改良罗氏培养基,37℃恒温培养箱培养至出现菌落后1~2周。菌液浓度为1 g/L,用0.9%氯化钠溶液稀释100、10 000倍,不同稀释度菌液各0.01 ml分别接种至含药培养基和空白培养基上,置于37℃恒温培养箱4周后读取结果。
1.2.2 观察指标 观察指标包括异烟肼及利福平耐药检出率、耐药性反馈时间(药物产生耐药性所需要的时间)以及治疗第2或6个月末临床症状、影像学好转及痰检阴转情况。按照肺结核诊疗规范的要求,两组患者均采取初定方案(初治:2HRZE/10HR;复治:3HRZE/6HRE)进行治疗,待传统药敏试验或耐药基因芯片技术检测结果报告后及时调整治疗方案。
1.3 统计学处理 采用SPSS 19.0统计软件。计量资料以表示,多组间比较采用单因素方差分析,两两比较采用LSD-t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 异烟肼及利福平耐药检出率比较 观察组(基因法)、观察组(传统法)、对照组(传统法)患者异烟肼或利福平耐药分别108、113、52例,其中异烟肼耐药检出率分别为18.5%、19.3%、16.6%,差异无统计学意义(P>0.05);利福平耐药检出率分别为7.5%、7.8%、8.7%,差异无统计学意义(P>0.05);异烟肼+利福平耐药检出率分别为7.1%、7.5%、8.4%,差异亦无统计学意义(P>0.05),见表 1。
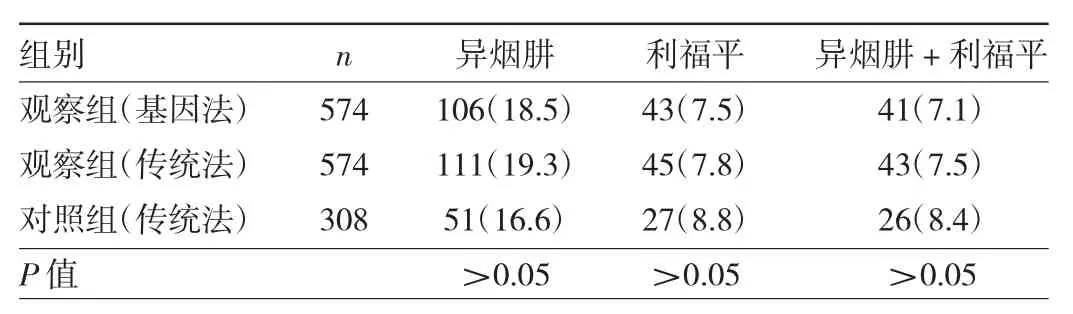
表1 异烟肼及利福平耐药检出率比较[例(%)]
2.2 耐药性反馈时间比较 观察组(基因法)、观察组(传统法)、对照组(传统法)耐药性反馈时间比较,差异有统计学意义(P<0.05);经两两比较发现,观察组(基因法)耐药性反馈时间短于对照组(传统法)、观察组(传统法)(均 P<0.05),而观察组(传统法)与对照组(传统法)耐药性反馈时间比较差异无统计学意义(P>0.05),见表 2。

表2 耐药性反馈时间比较(d)
2.3 治疗第2个月末临床症状、影像学好转及痰检阴转情况比较 治疗第2个月末,观察组(基因法)患者总体临床症状好转率、影像学好转率、痰检转阴率均明显高于对照组(传统法),差异均有统计学意义(均P<0.05)。在单异烟肼耐药患者中,观察组(基因法)患者痰检转阴率明显高于对照组(传统法)(P<0.05),而临床症状好转率、影像学好转率比较差异均无统计学意义(均P>0.05);在单利福平耐药患者中,观察组(基因法)与对照组(传统法)患者临床症状好转率、影像学好转率、痰检转阴率比较,差异均无统计学意义(均P>0.05);在异烟肼+利福平耐药患者中,观察组(基因法)患者临床症状好转率、影像学好转率、痰检转阴率均明显高于对照组(传统法),差异均有统计学意义(均 P<0.05),见表 3。

表3 治疗第2个月末临床症状、影像学好转及痰检阴转情况比较[例(%)]
2.4 治疗第6个月末临床症状、影像学好转及痰检转阴情况比较 治疗第6个月末,观察组(基因法)与对照组(传统法)患者总体临床症状好转率、影像学好转率、痰检转阴率比较,差异均无统计学意义(均P>0.05)。在单异烟肼耐药患者中,观察组(基因法)患者痰检转阴率明显高于对照组(传统法)(P<0.05),而临床症状好转率、影像学好转率比较差异均无统计学意义(均P>0.05);在单利福平耐药患者中,观察组(基因法)与对照组(传统法)患者临床症状好转率、影像学好转率、痰检转阴率比较,差异均无统计学意义(均P>0.05);在异烟肼+利福平耐药患者中,观察组(基因法)患者影像学好转率明显高于对照组(传统法)(P<0.05),而临床症状好转率、痰检转阴率比较差异均无统计学意义(均P>0.05),见表4。
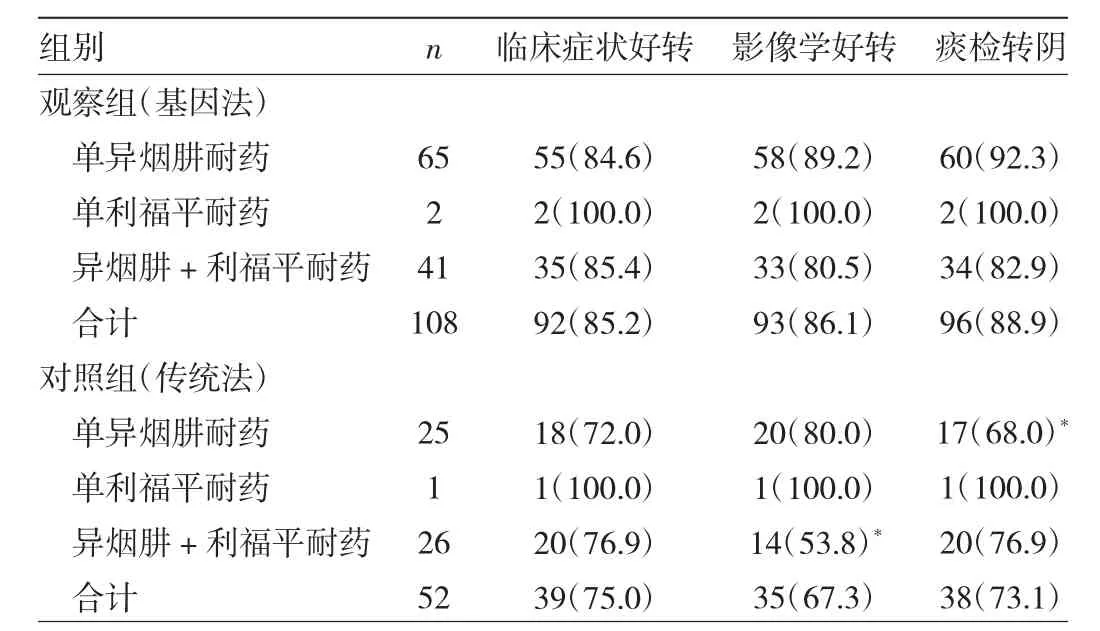
表4 治疗第6个月末临床症状、影像学好转及痰检阴转情况比较[例(%)]
3 讨论
耐药结核的早期诊断较为困难,一直是结核病诊疗的难点。传统的肺结核诊断方式主要依赖于痰涂片寻找MTB,虽然检测时间较短,但灵敏度较低(仅20%),且不能检测MTB药敏情况;而传统的药敏试验虽然能检测MTB药敏情况,但检测所需时间较长[9],导致耐药结核患者不能得到及时的治疗。然而,耐药基因芯片技术能在短时间内获得MTB感染及耐药相关数据,具有较高的诊断及时性和准确性[10]。笔者前期研究发现,利用基因分子检测技术能在治疗第2个月末预测痰涂阳性患者5个月末的治疗效果[11]。可见,临床上对耐药结核患者进行早期诊断,将治疗方案调整时机前移,可以让患者得到及时、有效的抗结核治疗。但是该研究仅仅停留在结核诊断方面,对耐药结核患者干预研究的论证尚存在不足。因此,本研究从耐药结核早期治疗入手来探讨耐药基因芯片技术对耐药结核患者早期诊治的价值。
本研究结果显示,在检测一致性方面,耐药基因芯片检测与传统药敏试验具有良好的一致性,但也存在部分异烟肼、利福平耐药患者耐药基因芯片技术未检出但传统药敏试验检出耐药的情况。笔者分析原因,发现观察组(基因法)患者样本经高通量测序显示部分利福平耐药基因rpoB 531(TCG-TAT)不常见突变存在,可能由于耐药基因芯片技术本身仅针对单个菌落,而本研究是应用耐药基因芯片技术直接检测临床痰标本中MTB耐药基因,而样本中含有抑制因子、菌量少或非结核菌DNA干扰等因素导致出现无法判读的情况[12]。在耐药性反馈时间方面,本研究发现耐药基因芯片技术明显优于传统药敏试验(提早近42 d),而检测结果的快速报告能为治疗方案调整时间前移提供可能性。
那么,耐药结核患者早期诊断与治疗能否提高治疗有效率呢?本研究结果显示,治疗第2个月末,观察组(基因法)患者总体临床症状好转率、影像学好转率、痰检转阴率均明显高于对照组(传统法),差异均有统计学意义。可见,耐药基因芯片技术能使治疗方案调整时间前移,使患者的治疗效果优于对照组(传统法)。但在治疗第6个月末,两组患者总体临床症状好转率、影像学好转率、痰检转阴率比较,差异均无统计学意义;这是说明观察组(基因法)总体治疗效果未表现出明显优势,原因可能是对照组(传统法)患者虽然治疗方案调整时间滞后于观察组(基因法),但是经过积极规范的治疗后仍能取得良好的治疗效果。在单异烟肼耐药患者中,治疗第2或6个月末,观察组(基因法)患者痰检转阴率均明显高于对照组(传统法),而临床症状好转率、影像学好转率比较差异均无统计学意义。这说明治疗方案调整时间前移仅能提高单异烟肼耐药患者的痰检转阴率,而对临床症状及影像学好转的影响不大,这可能是因为单异烟肼耐药患者本身稳定性差,治疗过程中部分患者对异烟肼仍然有效[10],且利福平及其他药物(除异烟肼外)仍然达到有效治疗剂量。在单利福平耐药患者中,治疗第2或6个月末,观察组(基因法)与对照组(传统法)患者临床症状好转率、影像学好转率、痰检转阴率比较,差异均无统计学意义。在异烟肼+利福平耐药患者中,治疗第2个月末,观察组(基因法)患者临床症状好转率、影像学好转率、痰检转阴率均明显高于对照组(传统法);可能是因为对照组(传统法)耐药结核患者对异烟肼、利福平无效,仅使用乙胺丁醇、吡嗪酰胺等药物不足以杀灭MTB,加上药敏试验报告时间长,导致治疗方案调整滞后,使得2个月末治疗效果较差。但在治疗第6个月末,观察组(基因法)患者影像学好转率明显高于对照组(传统法),而临床症状好转率、痰检转阴率比较差异均无统计学意义。考虑原因是对照组(传统法)根据药敏试验结果及时调整治疗方案,加上治疗时间延长,因此在治疗6个月末时仍能取得有效的治疗效果。但是,耐药基因芯片技术也有一定的局限性。有文献报道与涂片镜检法比较,基因分子检测技术可以提高结核病的诊断率,但不能降低治疗6个月时的患者病死率,这说明及时的诊断与治疗方案调整并不一定能提高患者的治疗效果[13]。
综上所述,耐药基因芯片技术能提高耐药结核的早期快速诊断,有利于治疗方案调整时机前移,提高患者治疗效果。

