颈椎前路术后患者吞咽困难管理的证据总结
受全麻气管插管对气管、食道、咽喉等机械损伤因素影响, 吞咽困难成为颈椎前路术后患者最常见的早期主诉之一,其发生率在1%~79%不等,根据其严重程度不同可表现为咽喉疼痛不适、 吞咽食物乏力或无法吞咽及咽部异物存留感等, 影响患者早期进食。 Park 等研究也表示,颈椎术后吞咽困难患者容易发生饮水呛咳、减缓进食速度,严重者还会导致营养不良、吸入性肺炎甚至窒息等并发症,影响患者术后恢复和住院时间, 进而影响患者生活质量和社会活动参与度。规范化的颈椎前路术后吞咽困难管理有助于提高患者舒适度,在提高医疗护理质量的同时达到节约医疗成本的效果。 目前有关颈椎前路术后吞咽困难的研究主要为影响因素分析,相关管理的文献研究也主要基于经验及简单的文献回顾,结论缺乏科学性。 国内外关于吞咽困难的指南或共识较多,但缺乏颈椎前路术后患者吞咽困难护理管理的综合性标准,且护理人员对吞咽困难的识别与管理能力不足。 鉴于此,本研究通过系统检索国内外关于颈椎前路术后吞咽困难管理的相关研究,在循证基础上进行证据的汇总分析,以期为临床医护人员制定颈椎前路术后患者吞咽困难的管理措施提供借鉴。
招标需求设置上,主动明确招标需求应包含的服务、商务要求等关键要素,“一举打破了以往招标由对方提供服务参数的局面。”
1 方法
1.1 确定问题 采用PICO 确定循证问题:P(population): 颈椎前路手术的成年住院患者;I(intervention):吞咽困难风险筛查评估工具、营养管理、口腔卫生、功能锻炼等内容;C(control):目前常规吞咽困难管理措施;O(outcome):吞咽困难发生概率、患者和医护人员对吞咽困难管理的认知情况等。
1.2 检索策略 以 “颈前路术后/颈椎前路手术/颈前路融合减压术”、“吞咽困难/吞咽障碍/咽下不适”、“评价/评估/管理/护理”等为中文检索词;以“Anterior Cervical Spinal Surgery/Anterior Cervical Surgery/Anterior Cervical Decompression and Fusion”、“Deglutition Disorder*/Swallowing Disorder*/Swal lowing Difficult*/Swallow Problem/Dysphagi*/Oropharyngeal Dysphagia/Esophagel Dysphagia”、Assessment/Evaluate/Management/Nursing”等为英文检索词。 中文数据库以上述检索词为题目检索词进行高级检索;PubMed 数据库以上述检索词对应的Mesh 主题词结合自由词进行高级检索; 其他英文数据库以上述检索词进行高级检索; 指南网及英文专业协会网分别以各检索词为关键词进行检索。按照“6 S”证据资源金字塔模型,自上而下检索BMJ Best Practice、UpToDate、Cochrane Library、JBI、 美国指南网(National Guideline Clearinghouse,NGC)、英国国家临床医学研究所 (National Institute for Health and Care Excellence,NICE)、 苏格兰院际间指南网(Scottish Intercollegiate Guidelines Network,SIGN)、 国际网络指南网(Guidelines International Network,GIN)、加拿大安大略省注册护士协会(Registered Nurses’Association of Ontario,RNAO)、 中国医脉通指南网,PubMed、Web of Science、EMbase、EBSCO、中国生物医学文献数据库、中国知网、万方数据库,检索时限为建库至2021 年3 月。 纳入标准: 研究对象为年龄≥18 岁的接受颈椎前路手术的住院患者;研究内容涉及吞咽困难管理及结局的相关研究(吞咽困难相关指南中无关乎研究对象的普适化内容也予以纳入);文献类型为临床决策、指南、证据总结、专家共识、系统评价、随机对照研究、队列研究。 排除标准:重复发表或直接翻译的文献; 信息不全或无法获取全文; 小组成员独立评价文献质量及共同讨论后决定“不推荐使用的”文献。
早在紫云来上海之前,夏梓桑就辞职了。他决定陪水仙芝一起到新疆去,永远离开上海,离开这个让他伤透了心的地方。
2.3 证据汇总结果 通过整理颈前路术后患者吞咽困难管理的证据,从筛查评估、营养支持、口腔护理、治疗原则、功能锻炼、监测培训等方面进行了证据总结,详见表3。
1.4 文献质量评价及证据分级过程 由2 名具有循证护理知识背景的研究者独立评价纳入文献质量,交叉比对,意见分歧时进行协商讨论,必要时与第3 名研究者裁决。当不同来源的证据结论冲突时,本研究纳入原则为循证证据优先,高质量证据优先,最新发表权威文献优先。证据等级的标注采用JBI证据预分级及证据推荐级别系统(2014),再结合证据的有效性、可行性、适宜性和临床意义,经研究小组讨论将证据推荐强度分为A 级和B 级推荐。 研究小组成员包括7 名脊柱骨科领域的研究人员,其中2 名正高,1 名副高,4 名中级职称,4 名为硕士研究生及以上学历,4 名工作年限超10 年。
1.5 资料提取 质量评价后由2 名研究者按统一标准逐一提取文献内容, 提取后双方交叉核对并进行整理汇总。
2 结果
2.2.3 临床决策 本研究共纳入1 篇临床决策,默认为临床高质量证据。

人乳腺肿瘤病毒(HMTV)与人类乳腺肿瘤的发生具有较高的关联性 ,它与小鼠乳癌病毒(MMTV)同属于逆转录病毒科慢病毒属成员,为单正链 RNA 病毒。两者基因组有 95%以上同源性[34],且都经消化道传播, MMTV 已被证实为引起鼠乳腺肿瘤的病原体[35],而肠道菌群则是通过LPS的介导作用来协助 MMTV 感染机体的过程。
2.2.7 队列研究 本研究共纳入2 篇队列研究,均来自PubMed 数据库,2 项研究中除条目5 “是否采取措施控制混杂因素”和条目11“资料分析方法是否恰当”评价结果为“否”,其余条目评价结果均为“是”,总体质量尚可,均纳入。
两台相机的做工都极为出色,按键的反馈力度也体现了出色的人体工程学设计,巧合的是快门寿命也同为20万次。两者的屏幕都采用了全向翻转设计,并可以在相机左侧翻出进行自拍。屏幕的分辨率和尺寸也几乎一致。相比之下两者的电子取景器差别很大,G9的取景器纸面上拥有更大的放大倍率和更高的分辨率,但从观看感受来谈,它在室外拍摄时比E-M1 II的取景器平淡得多,虽然你可以通过调整亮度、饱和度等方式调整G9取景器的显示效果,不过我们仍然认为E-M1 II的取景器更加出色。
2.1 纳入文献的一般特征 初步检索共得到文献560 篇,根据文献纳入及排除标准筛选,剔除重复文献180 篇,阅读标题及摘要后剔除文献294 篇,阅读全文后剔除文献67 篇(研究主题不符43 篇,研究类型不符7 篇,陈旧文献13 篇,无法获取全文4 篇),最终纳入文献19 篇,包括临床决策1 篇,证据总结3 篇,指南4 篇,专家共识5 篇,系统评价3 篇,随机对照研究1 篇,队列研究2 篇,详见表1。
2.2.4 证据总结 本研究共纳入3 篇证据总结,追溯证据原始文献, 其质量如下: 系统评价3 篇(Level 1a),类试验研究1 篇(Level 2d),横断面研究1 篇(Level 4b),队列研究1 篇(Level 3c)。
2.2.5 系统评价 本研究共纳入3 篇系统评价,均来自PubMed 数据库,其中,Liu 等研究中除条目8“合并研究方法是否恰当”评为“不适用”,条目9“是否评估了发表偏倚的可能性”评为“否”,其余条目均为“是”。 SZadegan 等研究除条目9“是否评估了发表偏倚的可能性” 评为 “否”, 其余条目均为“是”。 Yang 等研究中条目评价结果均为“是”,以上文献总体评价结果为纳入。
2.把“写”的空间留给学生。在课堂上让学生写自己想写的东西,让学生成为学习的主人。如学习了一篇课文或课外读物后,可写几个美词佳句,也可以写对某个问题的看法,还可以写读后感等,长此以往,学生的能力必定大有提高。
2.2.2 专家共识 本研究共纳入5 篇专家共识,分别来源于PubMed和中国指南网,其中,Laura等研究中除条目6“所提出的观点与以往文献是否有不一致的地方”为“否”,其余条目及其他文献研究评价结果均为“是”。 文献总体评价结果为纳入。
2.2.6 随机对照研究 本研究共纳入1 篇随机对照研究,来自PubMed 数据库,各条目中除条目11“结局指标的评价方法是否可信”评价结果为“不清楚”,其余条目评价结果均为“是”,研究设计较为完整,准予纳入。
作为以汉语为母语的中国,在学习英语的过程中首先要解除48个因素,但是小学阶段学生可能在初次接触这类知识的过程中会产生陌生感。为此,就需要教师能够在日常教学过程中多听多看。以此进一步培养学生形成语感。
2.2 纳入文献的质量评价结果
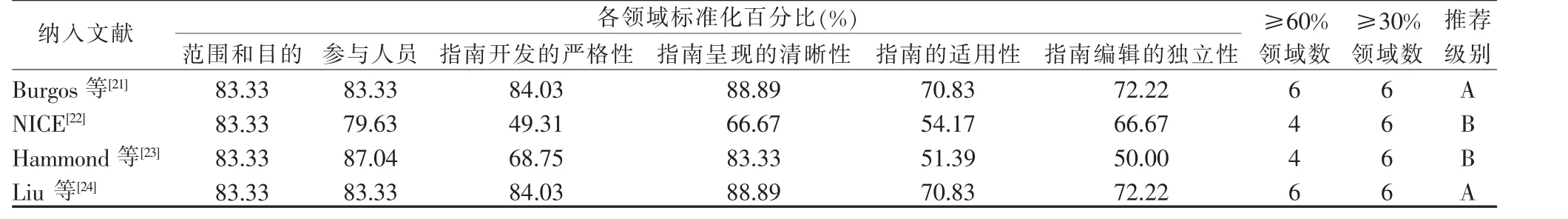
2.2.1 指南 本研究共纳入4 篇指南,1 篇来源于欧洲临床营养与代谢协会,1 篇来源于英国国家临床医学研究所指南库, 2 篇来源于PubMed 数据库,纳入指南的方法学质量评价结果见表2。
1.3 文献质量评价标准 依据文献类型选择相应的评价标准进行质量评价。 (1)指南采用英国2012 年更新的 《临床指南研究与评价系统》(The Appraisal of Guidelines for Research & Evaluation Instrument,AGREE Ⅱ)质量评价标准,其内容包括范围目的、牵涉人员和指南制定的严谨性和科学性、 呈现的清晰性、 指南的适用性、 编撰的独立性6 个领域23 个条目,各条目均按1~7 分制打分,各领域得分为该领域所有条目分数的总和,得分越高指南质量越高。 各领域的标准化百分比=(实际评价总分-可能最小分值)/(可能最大分值-可能最小分值)×100%, 以此判断指南推荐等级:A 级强烈推荐, 指南各领域得分均≥60%,可直接推荐:B 级修改完善后可推荐,30%≤得分<60%的领域数≥3 个,C 级暂不推荐,得分<30%的领域数≥3 个。 (2)临床决策和证据总结的质量评价追溯证据所依据的原始文献,根据原始文献类型选择相应的评价工具进行质量评价。 对纳入的专家共识、系统评价、随机对照研究、队列研究,均采用澳大利亚JBI 循证卫生保健中心对应的评价标准(2016)进行评价。


3 证据描述
3.1 筛查与评估 及早对患者行准确有效的吞咽困难风险预测,可为护理人员早期制定合理干预措施做好充分准备,帮助降低吸入性肺炎等严重并发症的发生。目前临床上尚无公认统一的颈椎前路术后患者吞咽困难风险筛查评估工具。常见的工具有吞咽筛查量表(Eating Assessment Tool-10,EAT-10)、吞咽障碍指数评分(Dysphagia Disability Index,DDI)、Bazaz吞咽功能评分系统和吞咽困难简短问卷(The Dysphagia Short Questionnaire, DSQ)、HSS 吞咽困难及发音困难量表(The Hospitalfor Special Surgery Dysphagia and Dysphonia Inventory,HSS-DDI),各量表一定程度上在适用性、 信效度等方面均有待于进一步考究。且现有评估工具均源于国外,这也提示国内学者在引进的同时结合临床实际选择适合本土的评估筛查工具, 并就如何形成统一且信效度较高的颈椎前路术后患者吞咽困难筛查评估量表进行深入探讨。尽管风险评估存在局限性,护理人员仍应在筛查与评估基础上据其高危风险因素制定个性化预防计划,告知患者和家属共同参与预防计划,契合证据强调的以团队合作模式进行有效管理。 多学科团队协作诊疗和照护模式是当前国际医学领域重要的模式之一,能有效提高患者生活质量,并已广泛用于多个护理领域。 通过整合多学科资源实施全面治疗护理以提高治疗护理效果, 进而提高颈椎前路术后吞咽困难患者的生存质量。因此,组织应结合医院实际条件和科室临床情境成立多学科团队, 依靠团队专业判断、 患者意愿及学科间合作情况制定患者管理流程,从而为循证护理实践提供有力保障。
3.2 营养支持 一方面,颈前路术后吞咽困难患者常因伤口疼痛、 疾病消耗等因素影响成为营养不良的高危人群,增加患者感染发生率,不利于患者疾病恢复。 另一方面,误吸作为吞咽困难患者常见的严重并发症之一, 避免误吸发生是有效改善吞咽困难患者临床结局的重要目的。 如何为颈前路术后患者提供营养支持一直是护理人员亟待积极解决的临床问题。 证据推荐成立有专业营养师参与的营养管理小组制定个体化营养方案以加强对吞咽困难患者的营养评估及管理。 同时为降低患者误吸发生风险,需考量患者的意识水平,结合调整饮食,保证良好的用餐环境, 充足的用餐时间以改善患者的进食体验。 但目前临床缺少系统化规范化的颈椎前路术后患者营养支持管理方案, 医护人员相关知识缺乏, 这就需要组织规范术后患者营养支持管理策略, 加强对医护人员的培训以保证其营养支持护理的专业水平,指导患者正确安全进食,保障患者营养状态,改善患者预后。
3.3 口腔护理 保持良好的口腔卫生有助于减少口腔内分泌物及细菌繁殖, 提高颈前路术后吞咽困难患者的舒适度,帮助增加患者食欲,降低口腔及肺部感染发生几率,帮助提高患者的护理服务满意度。证据建议每12 h 行最低限度的口腔卫生以避免牙菌斑的形成,并定期行专业牙科检查,同时推荐至少每3 d 使用洗必泰进行漱口1 次, 并将使用周期控制在15 d 内。
3.4 治疗原则 医护人员在药物治疗前应行临床吞咽检查,或优先使用仪器进行吞咽评估。 在为患者制定给药方案时应基于患者个体化及风险收益分析,为吞咽困难患者制定合适的口服给药方案,如分散片/泡腾片,同时对于吞咽困难患者应进行药物审查以确定目前的药物配方、 给药路线和给药时间是否仍然合适,且无喂养方案或吞咽的禁忌证。另还建议在药品包装上使用警告标签, 标明药品是否可粉碎以减少不必要的粉碎。 Liu 等研究结果显示,对于围术期患者,静脉和局部使用类固醇可帮助减轻椎前软组织水肿, 帮助降低颈前路术后患者吞咽困难的发生和严重程度,Cui 等研究也表示颈椎前路术后6 个月内, 围术期静脉注射地塞米松可显著降低吞咽困难发生率。 另在手术过程中零切记椎间融合器的使用对降低术后患者吞咽困难的发生有着积极影响。
3.5 功能锻炼 建议对口咽吞咽困难患者行系统的吞咽治疗以帮助患者获得个体化运动方法。 正确运用保护气道的徒手操作训练方法, 可帮助提高吞咽困难患者吞咽的安全性和有效性。 进行吞咽康复治疗中提及的口腔运动锻炼包括口腔感觉训练和口腔运动训练,呼气肌力训练,其通过增加患者口、咽、舌骨喉复合体等结构的运动范围,增强患者的运动力度、感觉和运动协调性,进而降低误吸发生。也有证据表示, 术前正确进行系统性的气管拉伸或回缩训练有助于减少颈前路术后患者吞咽困难的发生概率。
3.6 监测培训 证据建议临床医护人员应仔细监测口咽吞咽困难患者营养不良、 误吸和吸入性肺炎等并发症的发生风险。 在监测过程中,不推荐将自主咳嗽或咳嗽反射作为误吸的单一预测因素。 同时,为保障监测的安全性和有效性,提高护理人员对颈椎前路术后患者吞咽困难管理的认知, 组织对护理人员的教育和培训显得尤为重要。 建议加强医护人员关于吞咽困难患者口服药物管理和药物粉碎的教育和培训,为医护人员和患者提供充分的受教育机会、充足的人力和物力资源,提高其特定知识技能以有效评估患者。 同时制定颈椎前路术后患者吞咽困难管理的规范流程,为证据转化创造组织环境,促使护理人员增强意识,落实行为,切实改善患者吞咽困难的管理现状,提高护理质量服务水平,提高患者生存质量。

