脊髓损伤患者膈肌功能与肺功能的相关性研究
王百鸣
呼吸系统受累是脊髓损伤后最常见的并发症,当发生颈5 节段以上的损伤时会导致膈肌麻痹,需要给予机械通气维持呼吸[1]。而在颈5 节段以下的损伤中,膈肌、胸锁乳突肌等吸气肌群的功能保留较好,但肋间肌等呼气肌群功能相对受损[2]。因此,准确评估膈肌功能对脊髓损伤患者的有效临床治疗至关重要。目前膈肌超声已被用于评估呼吸肌功能,包括肺容积和膈肌厚度之间的关系[3]。但有关脊髓损伤患者膈肌与肺功能之间的研究较少[4]。因此,本次研究拟评估在脊髓损伤患者中膈肌超声与肺功能的相关性。现报道如下。
1 资料与方法
1.1 一般资料 选取2016 年10 月至2020 年10 月期间义乌市中医医院收治的77 例脊髓损伤术后患者,其中男性61 例、女性16 例;年龄33~67 岁,平均年龄(43.55±4.36)岁;所有患者均结合临床表现及病史明确诊断为脊髓损伤;受伤时间≤8 周,未合并心脑肺损伤以及肌肉麻痹;不需要机械通气维持呼吸,所有患者均签署知情同意书并通过医院伦理委员会审查。并剔除:①伴随有其他严重危及生命的疾病如心脑血管疾病等患者;②既往有重症肌无力等神经肌肉病史,先天性膈肌畸形等患者;③伴随肺功能检查的禁忌证或存在任何慢性呼吸系统性疾病如哮喘,慢性阻塞性肺疾病患者;④心肺、腹部以及涉及膈肌的手术既往病史患者;⑤死亡、自动出院、中途退出患者。根据损伤部位分为颈椎组22 例、胸椎组30 例和腰椎组25 例。三组患者的性别、年龄、病程、体重指数、合并症、损伤的病因、美国脊髓损伤协会(American spine injury association,ASIA)分级[5]和损伤部位比较见表1。三组比较,差异均无统计学意义(P均>0.05)。
表1 三组患者一般临床资料
1.2 方法 所有患者常规给予缩唇呼吸、翻身拍背、咳嗽和排痰训练、腹肌训练、吸气阻力训练等呼吸肌训练。分别在训练前和训练后4 周,观察肺功能检查和膈肌超声参数指标变化。肺功能评估按照美国胸科协会/欧洲呼吸协会(American thoracic society/european respiratory society,ATS/ERS)2019标准[6],指标包括:用力肺活量(forced vital capacity,FVC)、第一秒用力呼气量(forced expiratory volume in first second,FEV1)、最大通气量(maximal voluntary ventilation,MVV),重复测量3 次。每次评估间隔2 min,并选择最大值。膈肌超声评估由同一名熟练掌握膈肌超声操作的医生进行操作,检查时去除胸带或腰带等影响呼吸运动的因素。指标包括:膈肌偏移度(diaphragmatic excursion,DE)和膈肌增厚分数(diaphragmatic thickening fraction,DTF)。DE测量方法:患者取仰卧位,将探头置于右侧腋前线与肋弓下缘交界处,嘱患者深吸气及深呼气,用M型超声显示膈肌的基线距离[7],反复测量3 次取平均值。DTF 测量方法:将超声探头放置在腋中线第8~10 肋间隙进行连续观察,嘱患者深呼吸10~15 次,采集并储存呼吸过程中的膈肌厚度的变化,在冻结的图像中测量最大吸气末及平静呼气末时的膈肌厚度[8]。测量5 个呼吸周期后计算平均DTF。
1.3 统计学方法 采用SPSS 22.0 统计学软件进行数据分析。计量资料以均数±标准差()表示。计量资料比较采用单因素方差分析和t检验;计数资料比较采用χ2检验。脊髓损伤患者膈肌超声参数与肺功能指标的相关性采用Pearson相关分析。设P<0.05为差异有统计学意义。
2 结果
2.1 各组患者治疗前后的肺功能和膈肌功能比较见表2
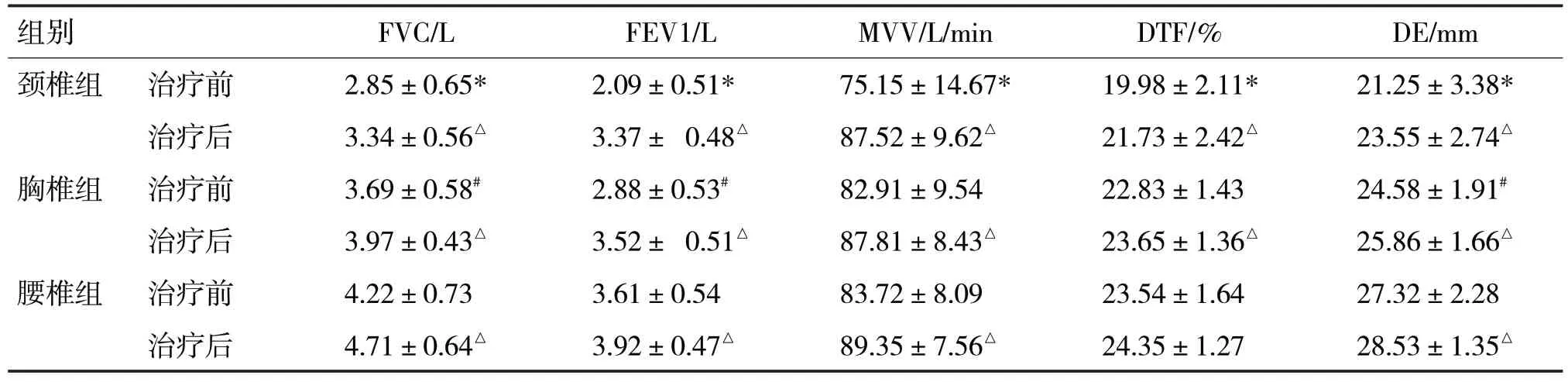
表2 治疗前后各组临床指标变化情况
由表2 可见,治疗前,颈椎组的FVC、FEV1、MVV、DTF 和DE 均明显低于胸椎组,差异均有统计学意义(t分别=4.90、6.76、5.39、9.88、2.52,P均<0.05),胸椎组的FVC 和FEV1、DE 明显低于腰椎组,差异均有统计学意义(t分别=2.99、5.02、4.83,P均<0.05)。治疗4 周后,颈椎组和胸椎组患者的FVC、FEV1、MVV、DTF、DE 与治疗前比较,均有不同程度的改善(t分别=2.68、8.57、3.31、2.56、2.48、2.12、4.77、2.11、2.28、2.77,P均<0.05)。腰椎组除DTF外也均较治疗前有所改善,差异均有统计学意义(t分别=2.52、2.17、2.79、2.28,P均<0.05)。
2.2 膈肌超声参数与肺功能指标的相关性 所有患者治疗前DE 和DTF 均与FVC、FEV1、MVV 呈正相关(r分别=0.90、0.90、0.77、0.88、0.86、0.82,P均<0.05)。
3 讨论
脊髓损伤可以导致不同程度的肺功能障碍,由于支配呼吸肌(如膈肌和肋间肌、辅助呼吸肌和腹肌)的神经元损伤导致功能障碍,当这些肌肉功能减弱时患者难以进行深呼吸,导致肺不张、肺和胸壁顺应性降低[9]。此外,呼气肌功能受损会妨碍呼吸道分泌物的有效清除,导致黏液潴留,进而引起肺炎甚至呼吸衰竭[10]。虽然肺功能随着神经功能恢复而逐渐改善,但呼吸系统并发症是脊髓损伤患者发病率和死亡率的主要原因[11]。因此,早期评估膈肌功能与肺功能可以有效提高临床获益。
本次研究结果显示,治疗前,颈椎组的FVC、FEV1、MVV、DTF 和DE 均明显低于胸椎组,胸椎组的FVC 和FEV1、DE 明显低于腰椎组(P均<0.05),表明脊髓损伤节段越高,肺功能越差,并且膈肌功能越差。在颈段或胸段脊髓损伤患者早期,肋间和腹部肌肉的瘫痪会引起膈肌功能损伤。吸气过程中没有肋间肌的束缚作用,当膈肌收缩胸腔压力下降时,肋间肌不能抵消胸膜内负压对胸腔的紧缩作用。因此,吸气时胸廓会出现向内的反常运动导致肺功能下降[12]。由于脊髓损伤患者无法站立,因此部分患者不能完成肺功能检查要求的直立或坐位的呼吸要求,因此需根据最新的美国胸科学会/欧洲呼吸学会联合制订的标准进行肺活量测定[8]。该标准的允许脊髓损伤患者仰卧位检查,并可以进行持续时间不少于6 s 的呼气做功,可以让88%的脊髓损伤患者进行肺活量测量。
Shin 等[9]研究显示给予短期临床呼吸训练康复治疗后,仰卧位和坐位FVC 预测值的百分比总体平均分别提高了11.7%和12.7%。当给予呼吸训练后,提高了膈肌和辅助吸气肌的力量,推迟和降低了呼吸运动时膈肌疲劳发生的时间和程度,减少肺炎的发生,最终使呼吸功能得到改善和提高[13]。本次研究结果显示,康复治疗4 周后,各组的FVC、FEV1、MVV 均较治疗前改善(P均<0.05),表明治疗后膈肌和辅助吸气肌的力量有所改善,这与既往研究相似。本次研究还显示,在康复治疗4 周后,各组的DE 均有不同程度的升高,颈椎组和胸椎组的DTF均有明显改善(P均<0.05),表明膈肌主动收缩功能较治疗前改善。
相对于DE,DTF 是反映膈肌主动收缩功能的一个良好指标[14],腰椎损伤的患者由于膈肌收缩功能未受影响,因此DTF 的改善不明显。此外,由于膈肌运动不仅仅是膈肌收缩舒张的结果,还可能受到体位的影响,尤其当患者仰卧位时较坐位时升高,并且当腹部或胸部压力改变时,DE 会明显下降,并且与膈肌本身的收缩功能无关[7]。因此本次研究中患者采用仰卧位,并且在膈肌超声检查前尽可能避免了和呼吸系统的相关影响。吸气肌肉训练会对吸气肌施加负荷,目的是对抗膈肌失活的分解代谢作用,从而改善膈肌的纤维活性,横截面积和收缩力。与其他周围肌肉类似,随着负荷的改变膈肌容易发生萎缩和肥大[15]。在啮齿动物的呼吸训练模型中,通过间歇性气管阻塞短暂增加膈肌负荷,可以有效增加膈肌的横截面积和快速糖酵解的纤维,膈肌纤维肥大在临床人群中不易测量,但有证据表明,在进行呼吸强化运动后,辅助呼吸肌可能会肥大[16]。
本次研究中相关性研究显示,治疗前患者的DE和DTF 均与FVC 和FEV1 呈正相关(P均<0.05),表明膈肌功能和肺功能密切相关,这与既往研究相似,FVC 被认为是脊髓损伤患者出院后发生呼吸系统并发症的预测指标,也是评估神经肌肉疾病患者膈肌无力的重要临床工具。脊髓损伤患者尤其是颈段损伤患者在卧位时监测FVC 较坐位的FVC 更为敏感,这是因为FVC 与膈肌偏移度相关,当仰卧位时吸气过程中膈肌的活动度增加,而在坐位时由于腹肌无力以及重力的作用导致膈肌的偏移度减弱。Zhu 等[3]研究也证实脊髓损伤患者两侧膈肌厚度均明显增加,深呼吸时右半膈肌偏移与FEV1 和FVC呈正相关。
综上所述,脊髓损伤节段越高,肺功能越差,膈肌功能越差。并且脊髓损伤患者的膈肌功能与肺功能呈正相关。膈肌超声可以预测患者肺功能恢复情况。本次研究局限性在于,首先为单中心研究,样本量受限,仍需多中心大样本量研究证实本次研究结论。其次,未能使用最大吸气压力等指标来评估吸气肌肉的整体强度,还需进一步完善研究。第三,未能动态评估膈肌功能和肺功能变化情况,缺乏关于呼吸肌潜在的自发恢复数据。

