二尖瓣关闭不全患者心脏瓣膜置换术后发生低心排综合征的相关因素及预测模型构建
李 玲, 刘遵季, 郭永忠
(新疆维吾尔自治区人民医院, 新疆 乌鲁木齐 830001)
心脏瓣膜置换术(Cardiovalve replacement,CVR)已被证实可有效治疗二尖瓣关闭不全(Mitral regurgitation,MR)患者,但MR患者CVR后易发生低心排综合征(low cardiacoutput syndrome,LCOS),影响术后恢复情况,不利于预后的改善[1]。因此,早期预测和预防MR患者CVR后LCOS的发生较为重要。国外已有心脏手术风险预测模型,即Euro SCORE欧洲心脏手术风险评估系统,目前应用较为广泛[2]。但Euro SCORE模型数据主要来源于冠心病患者,而以欧洲人群为基准建模,可能不适用于亚洲人群,对于预测国内MR患者CVR后发生LCOS风险的效能可能较低。因此,建立适用于我国MR人群的LCOS预测模型,从而预防MR患者CVR后LCOS发生,改善预后是有必要的。但是,尚无研究构建适用于MR患者的风险模型,本研究尝试构建LCOS预测模型,为后续MR患者CVR后LCOS的预防提供参考。
1 资料与方法
1.1一般资料:本研究经我院医学伦理委员会审核通过,选取我院2018年1月至2020年12月收治的163例MR患者作为研究对象,患者与家属均知情且自愿签署同意书。其中,男性66例,女性97例;原发病:退行性瓣膜病72例,风心病49例,冠心病42例;美国纽约心脏病学会(New York heart association,NYHA)分级[3]:Ⅱ级125例,Ⅲ级38例;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级[4]:Ⅱ级49例,Ⅲ级114例;合并症:糖尿病7例,高血压11例。
1.2入选标准:纳入标准:①符合《实用内科学》[5]中MS诊断标准;②经超声心动图、X线检查确诊为MS;③符合CVR指征;④ASA分级Ⅱ~Ⅲ级。排除标准:①先天性心脏病;②风湿活动未被控制或控制不足3个月;③心脏手术史;④中途放弃CVR手术;⑤失访。
1.3方 法
1.3.1基本资料:记录患者性别、年龄、体重指数、原发病、NHYA分级、ASA分级、术前LVEF、术前B型脑钠肽(B-type brain natriuriritic Peptide,BNP)、术前心肌肌钙蛋白T (cardiac troponin T,cTnT)、是否合并糖尿病、是否合并高血压、是否合并水电解质紊乱。其中LVEF采用心脏四维彩超机(飞利浦,EPIQ型)检测。BNP、cTnT检测:采集3mL外周静脉血,4℃下,离心半径12cm,3500r/min离心10min,使用德国Bayer公司提供试剂盒,以双抗体夹心酶标免疫分析法检测BNP、cTnT。
1.3.2手术相关变量:参照《中国心脏瓣膜病介入中心标准1.0》[6]中的标准,进行CVR。统计手术时间、体外循环(Cardiopulmonary bypass,CPB)时间、主动脉阻断(aortic cross clamp,ACC)时间、术后出血量。
1.3.3LCOS判断 参考《低心排血量综合征中国专家共识》[7]判断患者是否发生LOCS,发生下述任意两项或两项以上,判定为LOCS:①术后收缩压下降持续时间≥2h,且下降数值高于术前血压的20%;②尿量每小时<0.5mL/kg,持续时间≥2h;③中心静脉压>1.73kPa(12.98mmHg),持续时间≥2h;④中心体温与体表体温之差>5℃,持续时间≥2h;⑤心脏指数<2.5mL/m2。
1.4统计学方法:采用SPSS24.0软件进行数据处理,计量资料均经正态性检验,偏态分布计量资料用中位数(四分位数)[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料用百分比表示,采用χ2检验,若期望值<5,采用连续校正卡方检验,等级资料采用秩和检验;采用Logistic回归分析检验MR患者CVR后发生LCOS的风险因子;使用Excel软件,输入Logistic回归方程公式计算LCOS预测模型预测值,绘制受试者工作曲线(ROC),得到曲线下面积(AUC),检验LCOS预测模型预测值对MR患者CVR后LCOS发生风险的预测价值,AUC<0.50表示无预测效能,0.50≤AUC<0.70表示预测效能较低,0.70≤AUC<0.90表示预测效能中等,AUC≥0.90表示预测效能高;P<0.05为差异有统计学意义。采用Hosmer-Lemeshow拟合优度检验评价LCOS预测模型的预测效能;P>0.05提示模型矫正能力良好,P≤0.05提示模型矫正能力较差。
2 结 果
2.1LCOS发生情况:本研究内163例MR患者完成CVR治疗后,28例发生LCOS,发生率为17.18%(28/163)。
2.2发生与未发生LCOS患者基线资料及手术相关变量比较:发生LCOS组NHYA分级、术前BNP、术前cTnT、水电解质紊乱占比高于未发生LCOS组,CPB时间、ACC时间长于未发生LCOS组,术后出血量大于未发生LCOS组,术前LVEF低于未发生LCOS组(P<0.05);两组性别、年龄、体重指数、原发病、ASA分级、术前BNP、术前cTnT、糖尿病占比、高血压占比比较,差异无统计学意义(P>0.05),详见表1。

表1 发生与未发生LCOS患者基线资料及手术相关变量比较[M(P25,P75)]
2.3回归分析检验MR患者CVR后LCOS发生的风险因子:将NHYA分级、术前LVEF、术前BNP、术前cTnT、水电解质紊乱、CPB时间、ACC时间、术后出血量作为自变量,将CVR后LCOS发生情况作为因变量(1=发生,0=未发生),经Logistic回归分析结果显示,NHYA分级高、术前LVEF低、术前BNP高、术前cTnT高、水电解质紊乱、CPB时间长、ACC时间长、术后出血量大是MR患者CVR后LCOS发生的风险因子(OR>1,P<0.05),详见表2。
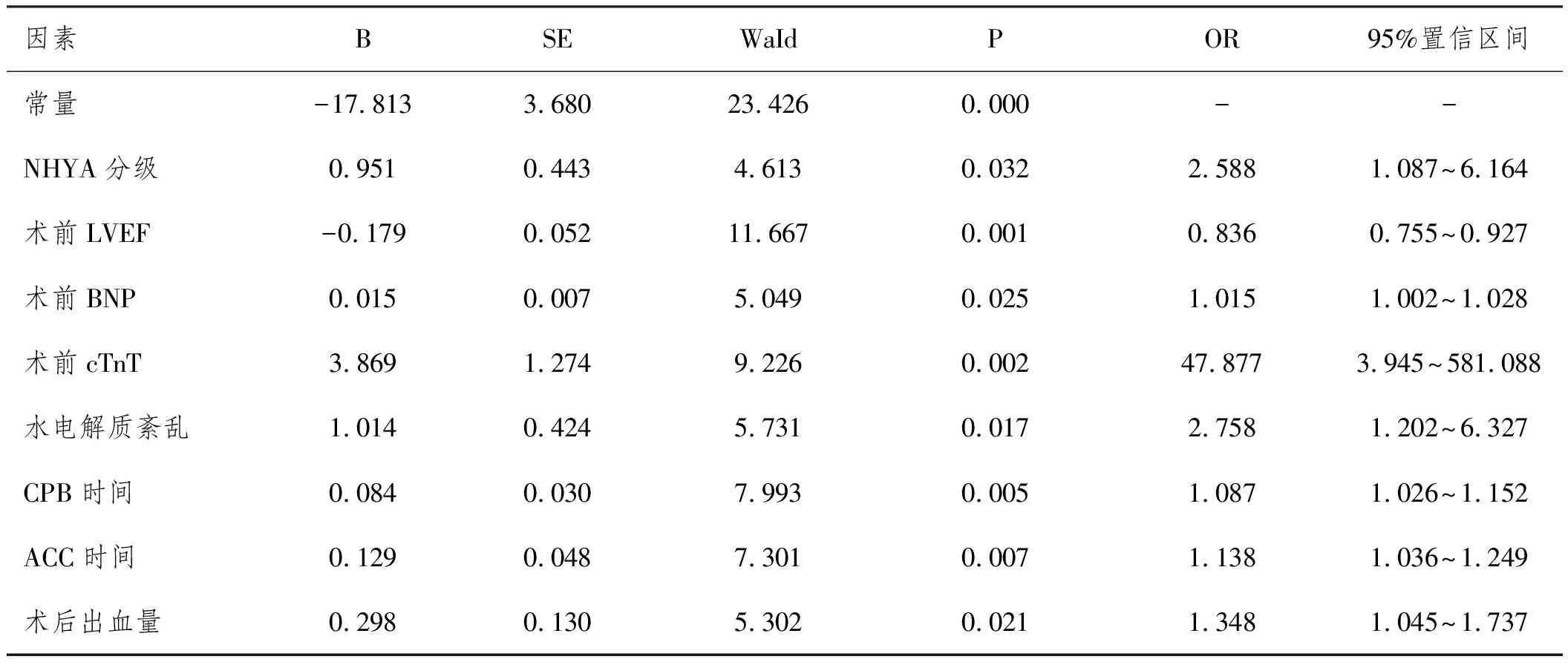
表2 回归分析检验MR患者CVR后LCOS发生的风险因子
2.4构建LCOS预测模型:参照Logistic回归方程公式:logit(P)=B0+B1X1+B2X2+B3X3+……BiXi=B0+∑BiXi(B0为Logistic方程中常数项,Xi为各危险因素的具体数值,Bi为各危险因素相对应的回归系数,e为自然对数的底数,e=2.71828)。推测得到,∑BiXi=B1X1+B2X2+B3X3+……BiXi,P=f(∑BiXi)=e(B0+∑BiXi)/[e(B0+∑BiXi)+1]。将各危险因素指标以及回归系数代入上述公式,得到最终的拟合方程式为:LCOS=0.951*NHYA分级(Ⅱ级=0,Ⅲ级=1)-0.179*术前LVEF+0.015*术前BNP+3.869*术前cTnT+1.014*水电解质紊乱(否=0,是=1)+0.084*CPB时间+0.129*ACC时间+0.298*术后出血量,P=e(-17.813+LCOS)/[e(-17.813+LCOS)+1],使用该方程计算出LCOS预测值,预测LCOS发生风险。根据LCOS预测模型,对某完成CVR的MR患者进行LCOS预测,患者NHYA分级为Ⅲ级,术前LVEF为49.42%,术前BNP为342.25pg/mL,术前cTnT为1.14ng/mL,无水电解质紊乱,CPB时间为73min,ACC时间为37min,术后出血量为14mL,计算可得LCOS评分为16.726分,发生LCOS的概率(P值)为0.2522,即25.22%。
2.5LCOS预测模型预测效能评价:绘制ROC曲线发现,LCOS预测模型得到的预测值用于预测MR患者CVR后LCOS发生风险的AUC为0.895,>0.80,有一定预测价值,cut-off值取18.688分时可获得最佳预测效能,对应的AUC的95%置信区间、标准误、P、特异度、灵敏度、约登指数分别为0.832~0.957、0.032、<0.001、0.815、0.821、0.636。见图1。

图1 LCOS预测模型预测MR患者CVR后LCOS发生风险的ROC曲线图
2.6模型的验证:在原有研究人群的基础上采用Bootstrap法重采样100次,获得内部验证人群,将建立的风险预测评分系统对内部验证人群患者进行风险评估,结果提示,Hosmer-Lemeshow拟合优度检验χ2=3.324,P=0.912,P>0.05,模型矫正能力良好,拟合满意。
3 讨 论
CVR是MR患者重要的治疗手段,术后并发症对患者预后情况具有重要的影响,其中LCOS较为常见。分析MR患者CVR后LCOS发生的相关因素,预测LCOS风险,从而采取措施预防LCOS,对改善MR患者预后较为重要。
本研究内163例MR患者完成CVR治疗后,28例发生LCOS,发生率为17.18%(28/163),与上述研究结果相符,说明有必要分析CVR后LCOS发生风险。初步比较CVR后发生与未发生LCOS的MR患者基线资料及手术相关变量后,经单项Logistic回归分析结果显示,NHYA分级高、术前LVEF低、术前BNP高、术前cTnT高、水电解质紊乱、CPB时间长、ACC时间长、术后出血量大是MR患者CVR后发生LCOS的风险因子,分析各风险因子与LCOS的关系:MR患者心脏解剖结构异常,心肌增厚,心肌纤维化出现或加重,存在血流动力学的变化和射血障碍,心肌做功的需求较高。NHYA分级高、术前LVEF低的MR患者心功能水平较低,会加重心肌纤维化,扩大心室,加快心室重构,对心肌传导、电活动、收缩力均造成较大的影响,可能会引起心律失常或LCOS[8]。而且,对于CVR患者而言,心功能低会加重手术对心脏产生的损伤,同时减弱术中心肌保护作用,增加术后LCOS发生的风险[9]。因此,应定期关注MR患者心功能,在心功能严重减退前及早进行手术,针对心功能较差的MR患者应实施治疗,如心脏功能训练,以增加心肌储备和改善心功能,从而减少LCOS的发生。BNP是一种氨基酸多肽,可作为心血管疾病风险评估的生物标志物。BNP主要分泌于心室肌和心房,心房心室充盈压的升高或者心室体积增大会增加BNP的分泌量,BNP水平可反映患者心肌受损情况,且早于组织灌注不足和无氧代谢,利于及早预测LCOS的发生[10]。cTnT作为心肌损伤生物标志物,敏感度和特异度均处于较高水平,在CVR手术中与血流动力学状态具有紧密的联系。研究表明,cTnT水平与LCOS之间存在关联,cTnT是早期发现LCOS的预测因子[11]。因此,应早期检测BNP、cTnT水平。电解质紊乱会影响LCOS的发生发展,CVR手术中,患者若存在电解质紊乱,如丢失钾离子丢失过多,会延长心肌细胞复极化时间,加重心肌损伤和增加心律失常的风险,从而引起LCOS[12]。而且,电解质紊乱可能会造成钠潴留,加重心肌损伤,增加CVR后心力衰竭的风险,诱发LCOS。因此,MR患者CVR后应及时监测电解质,对低钾症患者及时通过超声雾化或静脉输注补钾,对于钠潴留患者严格控制,及时降低患者钠水平。CPB是CVR必要的辅助措施,在CPB下的机体处于可控的休克状态。CPB虽然能为患者提供循环支持,但是会引起炎症反应,若CPB时间长可能会加重炎症反应,造成全身脏器有效灌注缺乏的情况,增加炎性因子、过氧化物的释放,加重心肌损伤,增加LCOS发生风险[13]。而且,高动力循环状态会激活白细胞,增加氧自由基的水平,造成心肌缺血缺氧,缺血再灌注损伤心肌功能,加重心肌功能障碍,引起LCOS。MR患者CVR中还需经历主动脉阻断,此时患者心脏处在一种缺血的状态,若主动脉阻断时间延长,会干扰机体代谢,减少心脏有效灌注,加重心肌损伤,增加LCOS风险[14]。而且长时间的CPB或主动脉阻断一般伴随心肌功能障碍加重,造成心肌复苏延长,增加白细胞介素、肿瘤坏死因子等炎症介质的释放,造成心肌损伤,从而诱发LCOS。因此,MR患者CVR应尽量在手术安全的情况下减少CPB时间,通过术中超滤等方式减轻炎症,减少LCOS的发生。术后出血量也可能与MR患者CVR后LCOS的发生风险有关,术后出血越多,术后动脉血压降低程度越严重,机体携氧能力严重降低,会造成冠脉灌注不足的情况,加重MR患者心肌缺血缺氧情况,从而降低心肌功能,增加LCOS风险[15]。结合上述风险因子建立LCOS预测模型,绘制受试者工作曲线(ROC)曲线发现,LCOS预测模型用于预测MR患者CVR后LCOS发生风险的AUC为0.895,>0.80,有一定预测价值;LCOS预测模型经Hosmer-Lemeshow拟合优度检验χ2=3.324,P=0.912,P>0.05,模型矫正能力良好,拟合满意。
综上所述,MR患者CVR后LCOS发生受多个风险因子影响,结合多个风险因子建立LCOS预测模型,对预测MR患者CVR后LCOS有一定效能。

