子宫输卵管造影对宫腔粘连的诊断价值
葛玉蕾,吴惠芹
(1.上海市松江区妇幼保健院放射科;2.上海市松江区妇幼保健院妇科,上海 201600)
宫腔粘连(intrauterine adhesion,IUA)指由于宫腔操作、宫腔感染、放射等因素引起子宫内膜、子宫肌层损伤而导致的宫腔肌壁和(或)颈管相互粘连,以子宫内膜纤维化、瘢痕形成为主要病理改变,临床表现为月经减少、闭经、腹痛、不孕等症状。有报道指出,约91%的IUA患者由自然流产、子宫肌瘤剔除术、人工流产、足月分娩或中期引产等原因引起,非妊娠引起的IUA仅占总发病率的9%[1]。随着近年来我国女性流产率,尤其是反复流产率的不断升高,IUA患病率呈逐年上升趋势,现已成为我国女性继发不孕的第二大原因,仅次于输卵管因素,给我国女性生活造成了严重影响[2]。IUA患者病情严重程度不同,其治疗方式和预后也相对不同,因此准确诊断并评估IUA患者病情严重程度对临床诊治IUA患者尤为重要,目前,宫腔镜检查为诊断IUA的金标准,具有可靠、直观、准确率和特异性高等优点,但该检查方式对治疗设备和操作人员的要求较高,且对患者身体有一定损伤,检查后患者恢复时间较长,患者接受程度较差,无法作为IUA的常规诊断方法进行普及[3]。子宫输卵管造影(HSG)为目前临床常用的子宫相关疾病诊断手段,具有简单、便捷、无需麻醉及患者痛苦少等优点,患者耐受程度高。本研究对50例疑似IUA患者的HSG检查结果进行分析,探讨HSG对IUA的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料 选取2019年1月至2021年7月上海市松江区妇幼保健院收治的50例疑似IUA的患者作为研究对象进行回顾性分析,经宫腔镜检查为IUA患者47例,宫腔结核患者1例,子宫内膜息肉患者2例;年龄21~46岁,平均年龄(35.46±5.69)岁;就诊原因:月经减少或闭经3例,不孕症45例,子宫畸形2例;无宫腔手术史3例,流产手术史患42例,取环术后1例,诊断性刮宫史4例。本研究经上海市松江区妇幼保健院伦理委员会批准通过。诊断标准:参照《宫腔粘连临床诊疗中国专家共识》[4]中IUA的诊断标准,并经宫腔镜检查确诊。纳入标准:①符合上述诊断标准;②年龄≥18岁;③符合HSG检查指征。排除标准:①合并内外生殖器炎症;②合并免疫性疾病;③合并肝、肺、肾、心血管疾病等不能耐受HSG;④近3个月接受其他研究;⑤精神疾病者;⑥月经期者;⑦近6周有流产史、刮宫史或生产而影响HSG检查结果者。
1.2 检查方法 患者均于月经干净后4~7 d、腋下温度<37 ℃时采用数字胃肠机(北京岛津公司,型号:Uni-Vision)行HSG检查,造影剂选择碘佛醇注射液(江苏恒瑞医药股份有限公司,国药准字H20067895,规格:20 mL:13.56 g),造影前常规盆腔摄片,造影检查时患者取膀胱截石仰卧位,铺无菌巾,行常规外阴、宫颈、阴道消毒处理,将造影剂抽入20 mL针筒内,连接通液器,排出气泡(避免气泡在宫腔形成缺损充盈的假象而影响检查结果),造影剂注射之前拍摄第1张影像学图片,观察有无异常阴影,确定无异常情况后在X线透视下缓缓注入碘佛醇注射液至宫腔内,观察是否子宫充盈、形态完整,待子宫输卵管充盈、造影剂经输卵管伞端溢出时拍摄第2张影像学图片,继续推注少量碘佛醇造影剂,观察造影剂在输卵管和子宫腔流动情况,分析造影剂在输卵管通畅情况和阻塞部位,于15~20 min后造影剂向腹腔弥散时拍摄第3张影像学图片,观察造影剂在盆腔内的涂抹情况,以此观察输卵管通畅程度,检查结束后患者2周内不得进行性生活和盆浴。
1.3 观察指标 ①统计HSG检查时输卵管通畅情况,输卵管通畅情况包括通畅/欠畅、通而不畅/极不畅和阻塞/积水,其中通畅/欠畅:造影剂充盈峡部、壶腹部并经伞端进入盆腔,造影剂注入20 min后均匀涂抹,输卵管内无造影剂残留或极少量残留;通而不畅/极不畅:造影剂注入20 min后不均匀涂抹,造影剂在输卵管内残留较多,并可见输卵管黏膜纹;阻塞/积水:造影剂注入20 min后盆腔内无涂抹,输卵管部分或全程显影,但造影剂未从伞端溢出,伴或不伴官腔扩张。②统计HSG检查结果和结果为IUA患者的粘连类型、粘连严重程度和粘连性质,其中粘连类型参照《新编不孕不育治疗学》[5]分为完全粘连(宫腔明显变小,宫腔呈花蕾状、豆状或不显影,宫腔上端和输卵管开口完全粘连,两侧呈盲腔)、中央型粘连(宫腔内有明显粘连带,有单个圆形或不规则充盈缺损,可清晰观察到宫腔内病变和输卵管开口)、周围型粘连(又称边缘型粘连,两侧壁粘连使两侧壁内聚,宫腔狭窄,宫壁边缘为不规则锯齿状、鼠咬状充盈缺损,或宫腔周围多个锯齿形,仅可见部分输卵管开口和宫腔上端)、混合型粘连(同时存在中央型粘连和周围型粘连)。粘连严重程度和粘连性质参照《宫腔粘连临床诊疗中国专家共识》[4]中IUA分级评分标准,轻度粘连:宫腔粘连面积<宫腔面积的1/3、薄膜样粘连、月经正常;中度粘连:宫腔粘连累及宫腔面积的1/3~2/3、位于薄膜到致密之间、微量月经;重度粘连:宫腔粘连面积>宫腔面积的2/3、致密粘连、闭经。粘连性质分为膜性、纤维性和肌性。③以宫腔镜检查结果为金标准,通过一致性分析明确HSG检查对IUA的诊断价值。灵敏度=真阳性例数/(真阳性例数+假阴性例数);特异度=真阴性例数/(真阴性例数+假阳性例数);准确度=(真阳性例数+真阴性例数)/(真阳性例数+假阴性例数+假阳性例数+真阴性例数);阳性预测值=真阳性例数/(真阳性例数+假阳性例数);阴性预测值=真阴性例数(/真阴性例数+假阴性例数)。
1.4 统计学分析 采用SPSS 22.0软件进行数据处理,计量资料以()表示;计数资料以[例(%)]表示,一致性分析采用Kappa检验。以P<0.05为差异有统计学意义。
2 结果
2.1 HSG检查时输卵管通畅情况分析 通畅/欠畅患者占40.00%(20/50),通而不畅/极不畅占38.00%(19/50),阻塞占22.00%(11/50)。
2.2 IUA患者HSG检查结果分析 50例疑似IUA的患者中,HSG检查结果显示IUA患者有46例,完全粘连占6.52%(3/46),其中1例宫腔豆状大,1例线样,1例宫腔完全不显影;中央型粘连占21.74%(10/46),造影表现为宫腔内一个或多个边缘锐利、轮廓清晰的形态多样不规则充盈缺损阴影;周围型粘连占56.52%(26/46),宫腔边缘呈鼠咬状、呈锯齿状等形态多样不规则充盈缺损阴影;混合型粘连占17.39%(8/46)。粘连严重程度为轻度患者占65.22%(30/46),表现为斑片状状、细线状充盈缺损;中度患者占23.91%(11/46),重度患者占13.04%(6/46),中重度粘连为粗线状或条状、片状充盈缺损。粘连性质为膜性患者占43.48%(20/46),纤维性患者占47.83%(22/46),肌性患者占10.87%(5/46)。IUA患者HSG检查图像,见图1。

图1 IUA患者HSG检查图像
2.3 HSG评估IUA的一致性分析 以宫腔镜检查为金标准,HSG检查IUA时正确个数46例,符合率为97.87%,经一致性分析证实,Kappa值为0.645,具有高度一致性,见表1~表2。

表1 HSG评估IUA的符合率分析
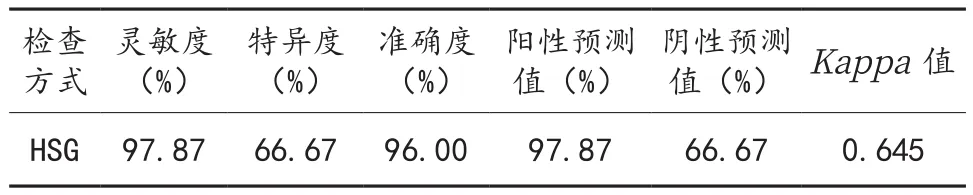
表2 HSG评估IUA与金标准的一致性分析
3 讨论
IUA为临床常见妇科疾病,正常情况下女性宫腔内子宫内膜完整,宫腔前后壁不会出现粘连情况,但当子宫肌层和内膜受损、子宫肌层组织裸露,特别是合并宫内感染时,宫颈管或子宫腔易发生粘连,导致月经减少、闭经、腹痛、不孕等症状。IUA患者粘连严重程度和粘连部位不同,其临床表现、治疗方式及预后也存在较大差异,轻度者仅表现为月经量减少甚至无症状,可直接通过宫腔器械钝性分离或注射液体扩张治疗,疗效显著,不需要其他辅助治疗方式即可控制病情[6];而中、重度患者会出现闭经并伴有周期性腹痛、不孕等现象,部分重度患者即使怀孕也容易出现胎停、流产、死胎情况,这些患者均需要在宫腔镜下采用宫腔粘连分离术(TCRA)以解除粘连,并于术后常规服用雌激素辅助治疗,但重度IUA患者TCRA后子宫出血、穿孔等并发症发生率高,术后再粘连率甚至高达20.2%~62.5%,且妊娠成功率低,仅为25%左右[7]。因此,及时诊断和评估IUA患者病情严重程度,对患者临床治疗方案的选择和预后的判断均十分重要。
本研究中,HSG可有效识别粘连类型、粘连严重程度和粘连性质,HSG检查是通过导管向宫腔及输卵管注入造影剂,通过X线诊断仪进行透视并摄片,根据造影剂显影情况来评估输卵管通畅、阻塞情况,了解具体的阻塞部位,判断宫腔形态,评估IUA患者粘连类型、粘连严重程度、粘连性质等,其在这些方面的诊断价值是电子计算机断层扫描、超声、磁共振等诊断方法无法替代的[8]。本研究结果显示,HSG诊断IUA时可获得较高的准确率、灵敏度,与宫腔镜检查结果符合度高。HSG检查时应注意将IUA和宫腔结核、子宫内膜异位症等疾病进行鉴别,宫腔结核的X线表现为不同程度、不同形态的宫腔破坏性狭窄和变形,波及整个宫腔,宫壁边缘不光整,宫腔结核晚期为“三叶草”形态,并伴有输卵管结核性的输卵管炎的X线表现[9];子宫内膜异位症的X线表现为子宫内腔扩大变形,宫体和子宫底两侧呈毛刷状改变,造影剂呈点状雪花样,宫腔结核、子宫内膜异位症等HSG检查时X线表现与IUA相似,故注射造影剂和摄片时应仔细观察宫腔形态,以免误诊[10-11]。
综上,HSG诊断IUA患者时准确率和灵敏度均较高,具有操作简单、便捷的特点,结合X线显影可对输卵管堵塞情况及IUA患者粘连类型、粘连严重程度、粘连性质进行判断,可作为诊断IUA的可靠手段,值得临床推广。

