ESR、LDH及IL⁃2检测在高血压性脑出血术后发生颅内感染的诊断价值
李润峰 王万卿 李万军 李跃鹤
高血压性脑出血为高龄人群常见疾病,在我国发病率为50.6~80.7 人/10 万人,对患者日常生活、生命健康均有严重不良影响[1]。开颅手术为高血压性脑出血治疗的主要手段,但在手术过程中会对患者脑组织造成一定的牵扯和压迫,可增加术后并发症发生率,且由于手术时间长,患者术后发生颅内感染机率大,预后不理想。早期诊断术后颅内感染情况,及时采取治疗措施对改善患者预后有积极意义。以往研究发现,创伤出血、组织破坏、修复等因素均可引起红细胞沉降率(erythro⁃cyte sedimentation rate,ESR)加快,可作为术后感染的的重要评估指标[2]。乳酸脱氢酶(Lactate dehydrogenase,LDH)属于糖酵解酶,在颅内感染性疾病中具有较高的诊断价值[3]。白介素细胞2(Interleukin⁃2,IL⁃2)为重要的炎症因子,在机体发生炎症反应时表达可明显升高[4]。本研究将通过观察ESR、LDH、IL⁃2 在高血压性脑出血术后颅内感染者血清中的表达情况,分析三者对高血压性脑出血术后发生颅内感染的诊断价值,现报道如下。
1 资料与方法
1.1 一般资料
收集2017年3月至2021年1月于平顶山市第二人民医院行手术治疗的126 例高血压性脑出血患者,其中男75 例,女51 例,平均年龄为(61.35±5.74)岁。纳入标准:①经颅脑CT 或MRI 确诊出血及出血部位;②符合第五届脑血管并学术会议制定有关高血压性脑出血诊断标准[5];③临床资料完整;④具有明确高血压病史;⑤患者家属均签署知情同意书。排除标准:①缺血性脑卒中者;②由颅内肿瘤、动脉瘤引起的脑出血;③既往存在脑部手术史者;④有颅脑外伤史者;⑤为保守治疗者。本研究经院医学伦理委员会批准通过。
1.2 方法
1.2.1 治疗方法
患者均为开颅手术,避开患者皮层功能区域,以小骨窗开颅穿点点位,行5 cm 头皮直切口确认血肿部位,沿着脑沟将皮层分开,进入血肿腔后在直视下使用吸引器将血肿清除,随后置留引流管。
1.2.2 ESR、LDH、IL⁃2 检测
在患者手术后抽取患者空腹静脉血液5 mL以及腰椎穿刺获取患者脑脊液2 mL。其中2 mL血液使用3 000 r/min 离心机(r=10 cm)离心10 min,获取上清液,使用酶联免疫吸附法检测IL⁃2,试剂盒为南京建成生物制品有限公司提供;余下3 mL 血液用于检测ESR,检测方式为魏氏法,正常参考值为:男性ESR<15 mm/h,女性<20 mm/h[6];脑脊液用于检测LDH,使用动态监测酶法检测,试剂由北京九强生物科技有限公司提供。所有操作均严格按照试剂所配套说明书进行。
1.2.3 术后感染评估[6]
经临床表现、脑脊液细菌培养及药敏明确诊断发生感染。术后感染临床表现:高热、呕吐、脑膜刺激征(+)等;脑脊液生化检查:白细胞>10×106/L,蛋白定量>2 200 mg/L,糖定量<1.9 mmol/L;脑脊液/颅内引流管头端细菌培养(+)。
1.2.4 资料收集
收集患者一般资料包括:年龄、性别、基础疾病(高血压、糖尿病、高血脂等)、引流管置留时间、发病情况等。
1.3 统计学方法
采用SPSS 20.0 统计软件进行统计处理,计量资料采用(±s)描表示,行t检验;计数资料采用n(%)表示,行χ2检验,Logistic回归模型分析ESR、LDH、IL⁃2 与高血压性脑出血术后发生颅内感染的关系,P<0.05 为差异有统计学意义。
2 结果
2.1 两组基本情况比较
两组在年龄、引流管置留时间、ESR、LDH、IL⁃2、基础疾病(高血压、糖尿病、高血脂等)中差异均有统计学意义(P<0.05),在性别中比较差异无统计学意义(P>0.05)。见表1。
表1 感染组与未感染组基本情况比较[(±s),n(%)]Table 1 Comparison of basic situation between infected group and uninfected group[(±s),n(%)]
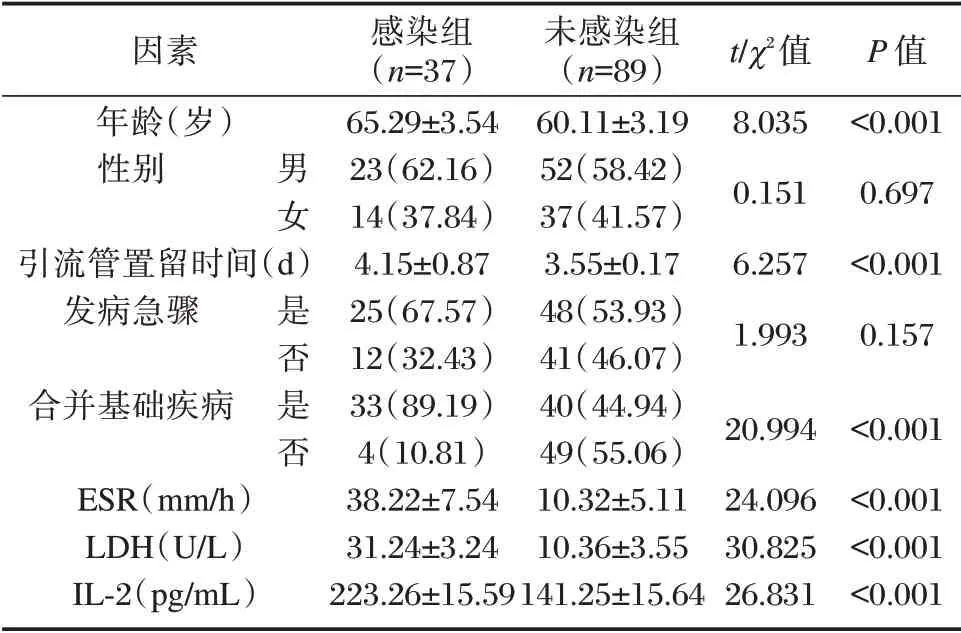
表1 感染组与未感染组基本情况比较[(±s),n(%)]Table 1 Comparison of basic situation between infected group and uninfected group[(±s),n(%)]
因素年龄(岁)性别引流管置留时间(d)发病急骤t/χ2值8.035 0.151 6.257 1.993 P 值<0.001 0.697<0.001 0.157合并基础疾病男女 是否是否ESR(mm/h)LDH(U/L)IL⁃2(pg/mL)感染组(n=37)65.29±3.54 23(62.16)14(37.84)4.15±0.87 25(67.57)12(32.43)33(89.19)4(10.81)38.22±7.54 31.24±3.24 223.26±15.59未感染组(n=89)60.11±3.19 52(58.42)37(41.57)3.55±0.17 48(53.93)41(46.07)40(44.94)49(55.06)10.32±5.11 10.36±3.55 141.25±15.64 20.994 24.096 30.825 26.831<0.001<0.001<0.001<0.001
2.2 高血压性脑出血术后发生颅内感染相关因素分析
将表1中统计有意义的因素代入条件Logistic回归模型分析中发现,年龄、引流管置留时间、ESR、LDH、IL⁃2、基础疾病为与高血压性脑出血术后发生颅内感染存在相关性(P<0.05)。见表2~3。

表2 待分析因素的意义及赋值Table 2 Significance and assignment of factors to be analyzed

表3 高血压性脑出血术后发生颅内感染相关因素分析Table 3 Analysis of related factors of intracranial infection after operation of hypertensive intracerebral hemorrhage
2.3 ESR、LDH、IL⁃2 高血压性脑出血术后发生颅内感染诊断价值
依据ROC 曲线可知,ESR+LDH+IL⁃2 联合检测对高血压性脑出血术后发生颅内感染诊断敏感度和特异度明显高于三者单独诊断(P<0.05)。见表4、图1。

表4 ESR、LDH、IL⁃2 高血压性脑出血术后发生颅内感染诊断价值Table 4 Diagnostic value of intracranial infection after ESR,LDH,IL⁃2 hypertensive cerebral hemorrhage

图1 ROC 曲线图Figure 1 ROC curve
3 讨论
术后颅内感染为颅脑手术后严重的并发症之一,可导致患者出现细菌性脑膜炎、化脓性脑膜炎、脑室炎等,增加患者病死率[7]。在本研究中126 例患者有29.36%发生颅内感染,提示临床需重视高血压性脑出血患者术后感染情况,在手术过程中严格注意无菌操作,降低术后感染发生率。
以往临床中诊断颅内感染金标准为病原学检查,但检测过程长,且可出现假阳性、假阴性结果,在等待结果的过程中未进行治疗可导致患者出现感染升级[8]。因此寻找新的诊断方法提高术后颅内感染早期诊断准确性对改善患者预后有积极意义。ESR 可反映红细胞沉降速度,在结核、风湿、感染等疾病中均可出现异常升高的现象。以往研究发现,在颅脑术后可出现ESR 升高的现象,可能与颅脑手术过程中出现组织变形坏死被机体异常吸收有关,也可能因脑组织对微环境变化敏感,微环境改变后引起ESR 升高[9]。Altuzarra 等人[10]研究发现,颅脑手术后患者未出现感染,ESR 可在3个月内恢复到正常的范围;但如果ESR 持续升高超3 个月或出现第二个高峰时需要考虑感染的可能。也有研究表明,在颅脑手术后发生感染者其ESR 升高幅度大,持续的时间也会更长[11]。本研究结果与上述研究结果相符,提示ESR 升高可能是颅脑术后颅内感染的一项重要的异常指标。
LDH 是糖酵解过程中相当重要的酶,正常脑脊液酶活性比血清低,在大多数情况下酶无法通过脑血屏障。以往研究认为,脑脊液中LDH 表达情况可为中枢神经系统受损提供重要参考信息,具有较高的敏感度[12]。有研究发现,在机体发生某种神经系统疾患时,尤其是颅内感染急性期脑脊液中存在心肌酶改变时,脑脊液酶活性可增高,其中以LDH 改变最明显,并有助于颅内感染的鉴别诊断[13⁃14]。本研究中术后感染者LDH 表达明显上调,且与预后感染情况存在相关性,推测脑脊液中LDH 升高可能与脑组织损伤后神经细胞内酶的溢出或渗出所导致。
IL⁃2 由CD4+T 淋巴细胞亚群所产生,可促进自然杀伤细胞、T 细胞、B 细胞的增殖与分化,增加细胞免疫和体液免疫活性[15]。以往研究表明,颅脑感染者机体免疫系统被激活,病原菌可刺激IL⁃2表达[16⁃17]。Hu 等[18]人研究表明,IL⁃2 水平变化对早期颅内感染诊断具有重要的参考价值,其水平升高可能与感染导致大量神经细胞死亡、炎症因子异常表达有关。在本研究中,IL⁃2 在高血压性脑出血术后发生颅内感染者中表达明显升高,分析可能与颅内感染后使患者免疫系统被激活,病原菌大量地释放出包括IL⁃2 在内的多种细胞因子,促使机体产生强烈而持久的细胞免疫及体液免疫应答有关。绘制ROC 曲线分析可知,LDH、IL⁃2、ESR 在高血压性脑出血术后颅内感染诊断中均有一定的诊断价值,三者联合检测诊断敏感度、特异度高于三者单独诊断,说明三者联合诊断效能更佳。
综上所述,高血压性脑出血术后颅内感染时ESR、LDH、IL⁃2 均升高,与术后颅内感染密切相关,三者联合检测可减少误诊、漏诊率,对改善患者预后有积极意义。

