电子喉镜窄带成像模式在检出喉乳头状瘤病灶中的应用
陈旎珺,施知泓,吴继昌
(上海交通大学医学院附属瑞金医院耳鼻咽喉科,上海 200025)
喉乳头状瘤是一种多发生在10 岁以下儿童和成人的良性上皮性肿瘤,是病毒源性复发性疾病,可影响整个呼吸道和上消化道[1]。以初次发病年龄为界,分为幼年型和成年型。据报道[1],幼年型喉乳头状瘤的发病率为4.3/10万,而成年型喉乳头状瘤的发病率为1.8/10 万。喉乳头状瘤的发病率随地理位置、发病年龄和社会经济条件而不同。喉乳头状瘤虽然属于良性病变,但术后易复发且可能癌变[2],故治疗目标是完全手术切除病灶,以减少复发的次数,而早期尽可能检出所有病灶并进行切除至关重要。窄带成像(narrow band imaging,NBI)技术是一种新兴的、无创光学检查技术,可以清晰地观察黏膜表面及黏膜下毛细血管的细微结构和形态变化[3],可发现电子喉镜白光模式下难以发现的病灶。当前NBI 在喉部疾病诊断中的应用价值,多报道来自于声带白斑等其他癌前病变和喉癌[4],而其在喉乳头状瘤中的应用研究相对较少。目前普遍认为,NBI 模式可作为白光内镜在诊断复发性呼吸道乳头状瘤病中的重要补充[4]。本研究以喉乳头状瘤病灶个数进行分组,深入探讨相较于白光模式,NBI 模式喉镜在检出喉乳头状瘤病灶方面的优势,为该病的早期诊断、及时治疗及术后随访提供依据。
资料与方法
一、研究对象
回顾性分析2018 年2 月至2021 年9 月在上海交通大学医学院附属瑞金医院耳鼻咽喉科就诊,并经支撑喉镜显微手术病理确诊为喉乳头状瘤的59 例患者的临床资料,其中男性35例,女性24例,年龄为20~78岁,中位年龄为46 岁;病程为2 个月~5年,中位病程为8 个月。本研究的入选标准为符合以下所有条件:①喉镜下喉部病变的形态及临床表现符合喉乳头状瘤诊断标准;②术前临床资料和电子喉镜检查资料完整;③术后病理报告符合喉乳头状瘤的诊断。本研究的排除标准为存在以下任意一项:①电子喉镜下外观与乳头状瘤相似,但病理诊断不符合上述标准;②喉乳头状瘤恶变者;③临床资料不完整或缺失,无法进行数据分析者。
二、方法
1.喉镜检查:使用日本Olympus 电子喉镜系统(CV-170)采集所有患者的喉部图像,所有患者的检查均由一位有经验的内镜医师进行。检查前,予利多卡因喷雾剂进行鼻腔和咽喉的表面麻醉。检查时,患者置于水平仰卧位,仪器通过鼻腔引入,依次观察口咽、下咽和喉部。首先在白光模式下观察喉部,然后在NBI 模式下观察喉部。白光模式下喉乳头状瘤病灶为浅红色、表面呈桑葚状突起,NBI 模式下病灶为棕色斑点改变的乳头状突起。由2 名经验丰富的喉科医师在2 种喉镜模式下记录每个患者喉乳头状瘤病灶的个数,当2 名医师评估的结果间存在差异时,需共同协商达成一致后记录最终结果。
2.病理检查:患者均在全身麻醉支撑喉镜下行显微手术,病理结果均符合喉乳头状瘤,以病理结果作为金标准。
3.统计学方法:采用SPSS 26.0 统计软件进行数据分析。电子喉镜NBI 模式与白光模式检出率的比较使用卡方检验。P<0.05 时认为差异有统计学意义。
结果
一、电子喉镜NBI 模式及白光模式在喉乳头状瘤病灶检出中的比较
59 例患者经支撑喉镜显微手术病理确诊喉乳头状瘤病灶共98 个。在单发组中,确诊的喉乳头状瘤病灶为34 个;在多发组中,确诊喉乳头状瘤病灶共64 个。在确诊病灶中,NBI 模式漏诊病灶总数为14个,白光模式漏诊病灶总数为37 个(见表1)。
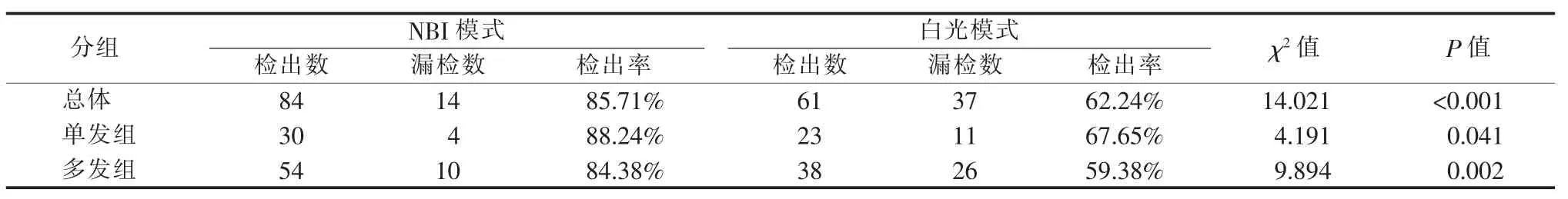
表1 电子喉镜NBI 模式及白光模式对于喉乳头状瘤检出率的差异
NBI 模式漏诊直径≤3 mm 的病灶12个,漏诊直径>3 mm 的病灶2 个。白光模式漏诊直径≤3 mm 的病灶13个,漏诊直径>3 mm 的病灶24 个。2 种模式间的漏诊病灶直径差异有统计学意义(P=0.001,χ2=10.398)。NBI 模式的漏诊部位位于会厌喉面(57.14%)和声带前联合(42.86%),而白光模式的漏诊部位主要位于会厌喉面(54.05%)和声带前联合(32.43%)(见表2)。

表2 电子喉镜白光模式和NBI 模式漏诊病灶部位比较

图1 喉乳头状瘤电子喉镜图像
讨论
喉乳头状瘤是发生在复层鳞状上皮的一种良性上皮性肿瘤,人乳头状瘤病毒感染被认为是其主要的致病因素,其中低危型(6 和11 型)最常见[5]。成人喉乳头状瘤的病变特征为单个或多个疣状病变,具有生长迅速、复发率高等特点,也有恶变、发展为喉癌的风险,被认为是喉部常见的癌前病变之一[2]。除发生在声带的喉乳头状瘤早期会出现声音嘶哑的症状外,发生在喉其他部位的乳头状瘤早期并无特异性表现,如不及时治疗待乳头状瘤生长到一定程度,可导致明显的呼吸困难和吞咽困难[1],在威胁到患者生命的同时,也给手术造成一定难度,故对喉乳头状瘤的早发现、早诊断、早治疗显得尤为重要。
一、NBI 模式下的喉乳头状瘤特征
电子喉镜目前是检出喉乳头状瘤的主要无创检查手段,有普通白光和NBI 2 种模式,可通过按钮来完成普通白光模式与NBI 模式的相互转换。普通白光喉镜在进行喉部检查时难以发现黏膜表面细小的和早期的病变,对较小病灶的检出和鉴别均存在一定的不足。NBI 是一种新型的内镜诊断成像技术,近年来得到了迅速发展,最早应用于早期胃肠道肿瘤的检查。Paderno 等[6]研究认为,NBI 作为对传统白光内窥镜的改进,能更好、更早地识别异常增生或肿瘤性黏膜改变。在过去的几年中,这种新的图像增强技术已经被证明在头颈部鳞状细胞癌(包括喉癌、下咽癌、口咽癌、鼻咽癌和口腔癌)的早期诊断以及在不明原因的颈部淋巴结转移的原发灶诊断方面是有效的[7-8]。有研究者认为,NBI 是目前内镜下毛细血管网络可视化的金标准[9]。电子喉镜白光模式下乳头状瘤表现为乳头状突起的肿瘤,表面呈桑葚或草莓样(见图A),当病变较小或数量较少时常难以发现。NBI 模式下乳头状瘤主要表现为上皮内乳头状毛细血管袢轻度扩张,多呈小斑点形且分布比较均匀(见图B),相对白光模式下更易发现[10]。
二、电子喉镜NBI 模式对于喉乳头状瘤病灶的检出率高
本研究比较了电子喉镜白光模式与NBI 模式在单发组、多发组及总体组中对喉乳头状瘤病灶的检出率,结果发现,在总体组中,使用NBI 模式对病灶的检出率高于白光模式。这一结果与既往的研究相符合。Tjon Pian 等[11]的一项研究显示,NBI 对复发性喉乳头状瘤病灶的检测比传统的白光检测更敏感。Arens 等[12]也提出,NBI 可以非常清楚地显示黏膜下血管结构,可在早期发现喉乳头状瘤病灶。张帆等[13]分析1 例乳头状瘤病例的临床资料后指出,NBI 技术对于喉乳头状瘤的诊断及复发的判断有较好的效果,有助于发现较为隐蔽的喉乳头状瘤病灶。在此基础上,本研究将患者分为单发组和多发组,进一步分析后发现,单发组中NBI 模式的检出率高于白光模式,同时多发组中,2 种模式的检出率也有显著统计学差异,进一步提示NBI 模式对于正确识别多发性喉乳头状瘤也存在优势。
三、电子喉镜NBI 及白光模式漏诊病灶情况分析
本研究发现,电子喉镜NBI 模式漏诊喉乳头状瘤病灶的直径小于白光模式,二者比较有显著统计学差异。白光模式更易漏诊微小病灶,而NBI 模式在检出微小病灶方面有优势。本研究发现,电子喉镜检查中漏诊的喉乳头状瘤病灶主要集中在会厌喉面和声带前联合。漏诊原因与这2 个部位处于喉部隐匿处,暴露欠佳有关。因此,在进行电子喉镜操作之前做好患者的表面麻醉,避免因麻醉不到位导致患者无法配合,影响暴露;在操作时,操作医师应留意这2 个部位,可减少漏检。
在临床上,早期尽可能检出所有病灶并进行完全切除是喉乳头状瘤治疗的关键所在。本研究证实,电子喉镜NBI 模式较普通白光模式可以检出更多喉乳头状瘤病灶,有利于及时发现隐匿微小病灶,有利于临床医师可以及时干预,使患者获益。
综上所述,本研究将喉乳头状瘤分为单发组和多发组,分别进行电子喉镜NBI 模式和白光模式检出情况的比较,并分析2 种模式的漏诊情况。结果发现,NBI 模式无论在单发组中还是多发组中对于喉乳头状瘤病灶的检出率均优于白光模式,并且在发现微小病灶方面有其优势。因此,NBI 技术在喉乳头状瘤病灶的检出中有着较大的应用价值,能够尽早发现病灶,为该病的早诊断、早治疗及术后随访提供较为可靠的临床干预手段。本研究未设定对照组,在今后的研究中可考虑设定正常对照组,进一步探讨电子喉镜NBI 模式在喉乳头状瘤易感人群中的筛查价值。

