基于量化评估策略下的身体约束管理在ICU 患者中的应用效果
赵 薇 李惠芬 连 斌 贾 艳 程静娟 倪春燕 陆小良 杜秋月
1.南京医科大学附属苏州科技城医院ICU,江苏苏州 215153;2.南京医科大学附属苏州科技城医院护理部,江苏苏州 215153
身体约束是利用物理或机械设备限制患者活动,预防风险事件、保护患者安全的一项保护性措施[1]。越来越多证据显示,不恰当的身体约束是诱发患者应激性心理伤害、增加约束相关并发症、导致医患纠纷的主要原因。身体约束缩减行为已在各国重症监护病房管理指南中被推荐[2-3]。但在此背景下我国ICU 病房约束率仍为50%左右[4-5],目前尚无危重症患者身体约束的规范化评估工具,临床护士多根据经验性判断进行身体管理[6]。建立ICU 患者身体约束量化评估方案,实施规范化身体约束管理,已成为ICU 护理管理的重要课题。本研究旨在分析基于量化评估策略下的身体约束管理在ICU 患者中的应用效果。
1 对象与方法
1.1 研究对象
选择2019 年5 月至2020 年9 月江苏省苏州市立医院ICU 收治的83 例患者。纳入标准:①入住ICU>15 min;②约束前皮肤完整且无水肿。排除标准:合并认知功能障碍。本研究经医院伦理委员会批准,患者家属均签署知情同意书。按照随机数字表法分为试验组42 例、对照组41 例。两组一般资料比较,差异无统计学意义(P >0.05),具有可比性。见表1。选择30 名ICU 护士,采用随机数字表法分为试验组、对照组,每组各15 名。试验组男3 名,女12 名;年龄21~45 岁,平均(32.73±6.52)岁;专科7 名,本科8 名。对照组男4 名,女11 名;年龄22~43 岁,平均(31.58±6.34)岁;专科6 名,本科9 名。两组护士一般资料比较,差异无统计学意义(P >0.05),具有可比性。

表1 两组ICU 患者一般资料比较
1.2 护理方法
对照组给予基于经验性评估的身体约束管理。①通过观察患者意识水平、病情严重程度、躯体受限情况、皮肤状况,结合临床经验,对需实施约束患者进行身体约束。约束前向患者及家属解释身体约束目的与方法、可能出现的约束相关并发症及注意事项。②根据患者情况选择适宜的约束管理工具,保证约束松紧度适宜。③约束期间每2 小时放松1 次(3~5 min/次),检查约束部位血液循环情况,如出现红肿、破溃,及时更换约束部位。如出现呼吸困难,立即解除约束并通知医师。
试验组采用基于量化评估策略下的身体约束管理。
(1)组建身体约束管理小组。包括护士长、主治医师各1 名,专科护士5 名。以相关文献[7-8]为依据,收集经循证医学支持的ICU 身体约束证据,采用德尔菲法编制《ICU 患者身体约束评估量表》,包括攻击风险(4 个条目)、跌倒坠床风险(2 个条目)、管道危险度(2 个条目),每条目评分0~3 分,总分0~24 分。根据总分给予不约束(<14 分)、选择性替代性措施(14~19 分)、使用身体约束(>19 分)。量表Cronbach’s α=0.892。见表2。

表2 ICU 患者身体约束评估量表
(2)培训。由身体约束管理小组对所有ICU 护士进行身体约束管理专项培训,明确量化评分标准及细则,考核合格后方可参与ICU 患者身体约束管理。
(3)质量控制。①在对照组基础上,按《ICU 患者身体约束评估量表》对患者进行量化评估,决定是否给予约束。②强化患者身体约束管理的动态评估,未约束者每24 小时评估1 次;选择性替代约束者每8 小时评估1 次,及时调整约束方法;使用身体约束者,每2 小时评估1 次[12]。③每次交接班认真填写ICU患者身体约束相关信息。
1.3 观察指标
①护士身体约束知信行水平:干预前后,采用陈巧玲等[13]ICU 护士身体约束知信行评估量表测评,包括约束知识(37 个条目)、约束态度(10 个条目)、约束行为(26 个条目),每个条目评分1~3 分,分值越高知信行水平越好。量表Cronbach’s α=0.843。②约束情况:身体约束率、约束时间、非计划拔管率、约束相关并发症(约束部位皮肤受损、肢体肿胀、肢体未处于功能位等)。③家属满意度:采用自制《ICU 患者身体约束家属满意度调查问卷》,含有约束必要性评估、约束计划合理性等10 项,每项赋值1~10 分,分为非常满意(总分85~100 分)、满意(60~<85 分)、不满意(<60 分)。量表Cronbach’s α=0.924。
1.4 统计学方法
采用SPSS 21.0 软件对所得数据进行统计分析。符合正态分布的计量资料以均数±标准差()表示,采用t 检验。计数资料以例数或百分比表示,采用χ2检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组ICU 护士管理前后身体约束知信行水平比较
管理前,两组护士身体约束知信行水平评分比较,差异无统计学意义(P >0.05)。管理后,两组约束知识、约束态度、约束行为、约束知信行总分高于管理前,且试验组高于对照组,差异有统计学意义(P <0.05)。见表3。
表3 两组ICU 护士管理前后身体约束知信行水平比较(分,)
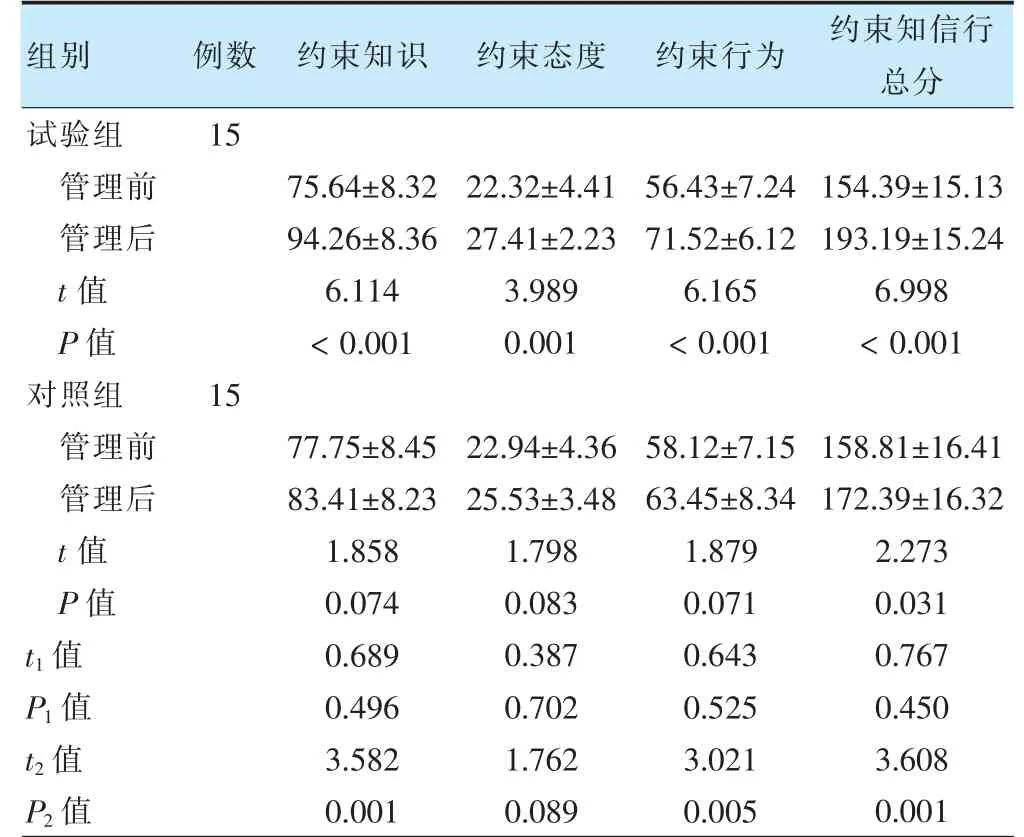
表3 两组ICU 护士管理前后身体约束知信行水平比较(分,)
注 t1、P1 值表示两组管理前比较;t2、P2 值表示两组管理后比较
2.2 两组ICU 患者身体约束率、约束时间、约束相关并发症及非计划拔管率比较
两组ICU 患者非计划拔管率比较,差异无统计学意义(P >0.05)。试验组身体约束率、约束相关并发症低于对照组;试验组约束时间短于对照组,差异有统计学意义(P <0.05)。见表4。
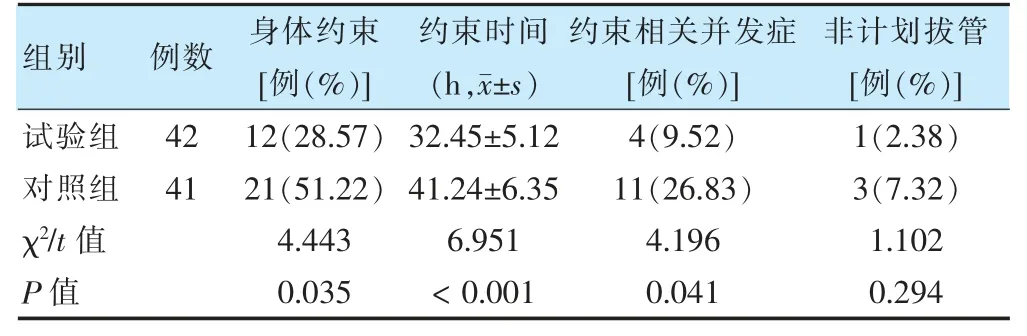
表4 两组ICU 患者身体约束率、约束时间、约束相关并发症及非计划拔管率比较
2.3 两组ICU 患者家属满意度比较
试验组家属身体约束满意率高于对照组,差异有统计学意义(P <0.05)。见表5。
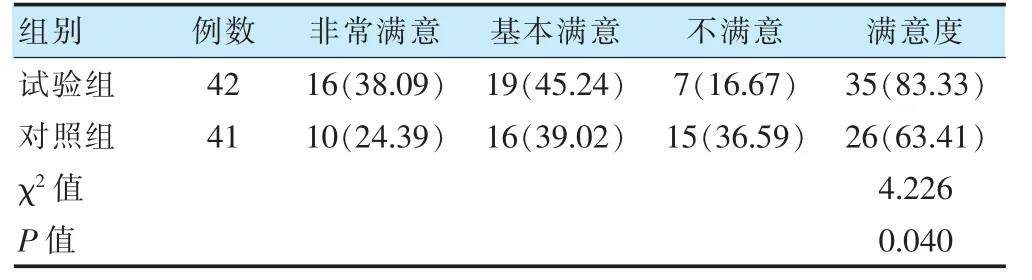
表5 两组ICU 患者家属满意度比较[例(%)]
3 讨论
保护性身体约束的目的在于预防ICU 患者非计划性拔管、跌倒或坠床、自我伤害等危险事件。80%以上护士认为身体约束能有效规避ICU 患者非计划拔管事件[14],也有报道约40%非计划拔管率源于身体约束患者[15],提示身体约束是非计划拔管的危险因素[16],有学者因此提出了身体约束缩减行为[17]。故建立合理ICU 患者身体约束评估方案,规范护士身体约束行为极其重要。
目前我国护士进行身体约束管理时,多依靠自身知识与临床经验进行预测,常会过度使用身体约束。而现行ICU 身体约束管理制度流程不能有效指导护士进行身体约束[18-19]。余明迪等[20]报道,涵盖攻击、跌倒坠床等风险的危重症患者身体约束量化评估工具,可指导ICU 护士进行身体约束风险评估。我国ICU护士身体约束知信行整体水平偏低,且与年龄、学历、ICU 工作经验等相关[21-22]。本研究通过培训和规范护士身体约束管理行为,强健动态评估及过程管理。结果显示,试验组护士约束知识、约束态度、约束行为、约束知信行总分高于对照组,与许妮娜等[23]报道一致。
本研究中,根据《ICU 患者身体约束评估量表》分值设立约束等级,能够保证护士对于ICU 患者身体约束的可操作性。身体约束小组护士与患者建立良好的治疗性关系能够减轻患者躁动及侵略性行为[24]。本研究显示,试验组ICU 患者身体约束率、约束相关并发症低于对照组(P <0.05),约束时间短于对照组,与余明迪等[25]报道一致。
综上所述,基于量化评估策略下的身体约束管理应用于ICU 患者中,能提高护士身体约束知信行水平,保障ICU 患者身体约束缩减行动的有效性与安全性。

