单气囊小肠镜对老年患者小肠疾病诊断的应用
张 希, 程 芮, 张澍田
首都医科大学附属北京友谊医院消化内科 国家消化系统疾病临床医学研究中心 首都医科大学消化病学系 消化疾病癌前病变北京市重点实验室,北京 100050
小肠是整个消化道中最长的消化器官,肠管在腹腔内重叠排列、位置游离,病变的位置较深,起病常比较隐匿而难被检测到。小肠病变传统的检查方法主要有全消化道钡餐、小肠灌钡、血管造影等,但由于各种检测方法存在自身的局限性,误诊率和漏诊率均比较高[1]。气囊辅助小肠镜是用于诊治小肠疾病的重要工具。目前临床应用的小肠镜主要是双气囊小肠镜(double balloon enteroscopy,DBE)和单气囊小肠镜(single balloon enteroscopy,SBE),与DBE相比,SBE只有外套管一个气囊,镜身前端少了一个气囊,其镜端的可曲度及视角范围明显增加,操作更加简便[2]。在临床患者当中老年人常合并心脑血管疾病、慢性肺病、糖尿病等,行小肠镜检查时一般均需行静脉麻醉,且检查时间较长,因此,在小肠镜检查中存在一定的难度及风险。本文回顾性分析首都医科大学附属北京友谊医院消化分中心SBE在老年患者小肠疾病诊断中的应用,探讨分析其诊断的安全性及有效性。
1 资料与方法
1.1 研究对象回顾性分析首都医科大学附属北京友谊医院消化分中心2017年1月至2019年12月行全身静脉麻醉SBE检查患者共206例。其中老年组60例(29.1%),年龄60~81岁,中位年龄66岁;非老年组146例(71.9%),年龄15~59岁,中位年龄44岁。本研究通过我院生命伦理委员会批准(2021-P2-007-01)。
1.2 检查器械应用日本奥林巴斯SIF-Q260 SBE、气囊控制装置(OBCU)、图像处理器等。内镜全长2 000 mm,一次性内镜外套导管长1 400 mm,外径13.2 mm,内镜11 mm,工作钳道2.8 mm,通过工作钳道可以向肠腔充气、注水、吸引及钳取组织行病理检查。
1.3 检查方法检查前由麻醉师对患者进行麻醉风险评估。术前禁食12 h,禁水4 h,并给予复方聚乙二醇口服进行肠道准备。全部检查均在丙泊酚静脉全麻(不插管)下进行,全程给予心电监护及氧饱和度监测。检查通常由1名医师操作,同时1名医师负责托镜及插送外套管。进镜方式选择的原则:根据临床病史、影像学或胶囊内镜结果决定进镜途径。

2 结果
2.1 一般情况老年组患者60例,其中经口侧进镜12例,经肛侧进镜7例,双侧进镜41例;非老年组患者146例,其中经口侧进镜37例,经肛侧进镜23例,双侧进镜86例,老年组与非老年组进镜方式选择差异无统计学意义(P>0.05)。老年组单次操作时间为22~172 min,平均操作时间为76.9 min,非老年组单次操作时间为20~199 min,平均操作时间为79.7 min,两组比较,差异无统计学意义(P>0.05)。肠道准备质量评价采用Boston评分,老年组Boston评分中位数为6分,非老年组Boston评分中位数为6分,两组间比较,差异无统计学意义(P>0.05)(见表1)。
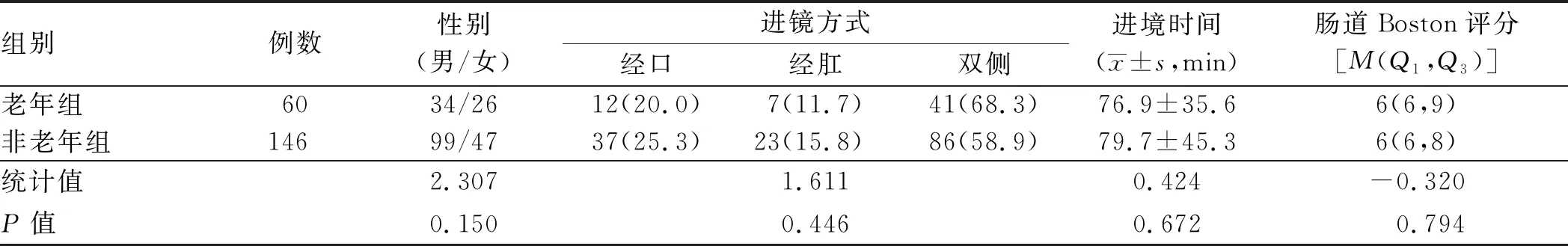
表1 老年组与非老年组患者一般情况
2.2 老年组与非老年组患者受检原因及阳性检出比例老年组患者主要受检原因为不明原因消化道出血(56.7%)和腹痛(16.7%),非老年组主要受检原因为不明原因消化道出血(45.2%)和腹痛(34.2%),其他原因包括腹胀、腹泻、不完全肠梗阻等,老年患者因腹痛受检比例显著低于非老年组患者,差异有统计学意义(P=0.018)(见表2)。

表2 老年组与非老年组患者受检原因比较[例数(%)]
老年组患者SBE检查总体阳性率为46.7%,非老年组患者SBE检查总体阳性率为42.5%,老年组阳性检出率略高于非老年组,但差异无统计学意义(P>0.05)。在不明原因消化道出血及腹痛受检的患者中,老年组阳性检出率均略高于非老年组,但差异无统计学意义(P>0.05)(见表3)。
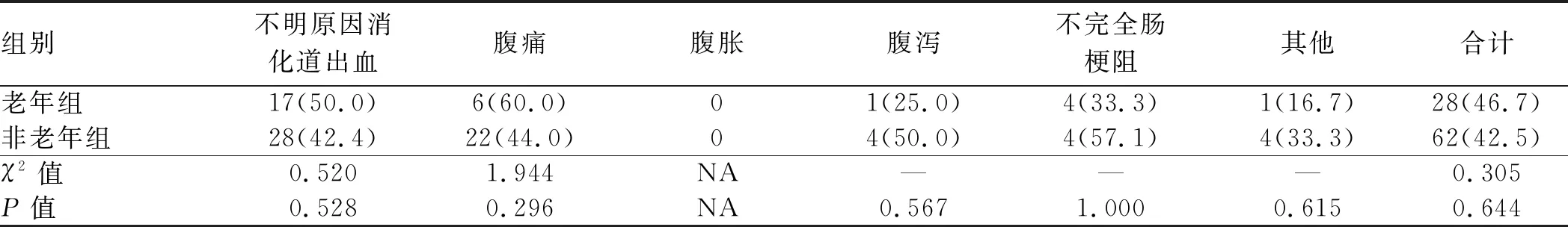
表3 老年组与非老年组患者不同受检原因阳性检出比例[例数(%)]
2.3 不同疾病的检出情况不同年龄患者最终确诊病种分类不尽相同,老年组共检出病变28例,其中最常见的依次为肿瘤、血管病变及炎症、溃疡,发生率分别为28.6%、28.6%、25.0%;非老年组共检出病变62例,其中最常见为炎症、溃疡,发生率为48.4%。老年组患者肿瘤及血管病变的发生比例略高于非老年组,但差异无统计学意义(P>0.05);非老年组患者炎症、溃疡的发生率显著高于老年组患者(P=0.037)(见表4)。

表4 老年组与非老年组疾病分布情况 [例数(%)]

注:图A为空肠癌,图B为间质瘤,图C为血管畸形,图D为寄生虫感染;其中图A~C患者受检原因为不明原因消化道出血,图D患者受检原因为腹痛。
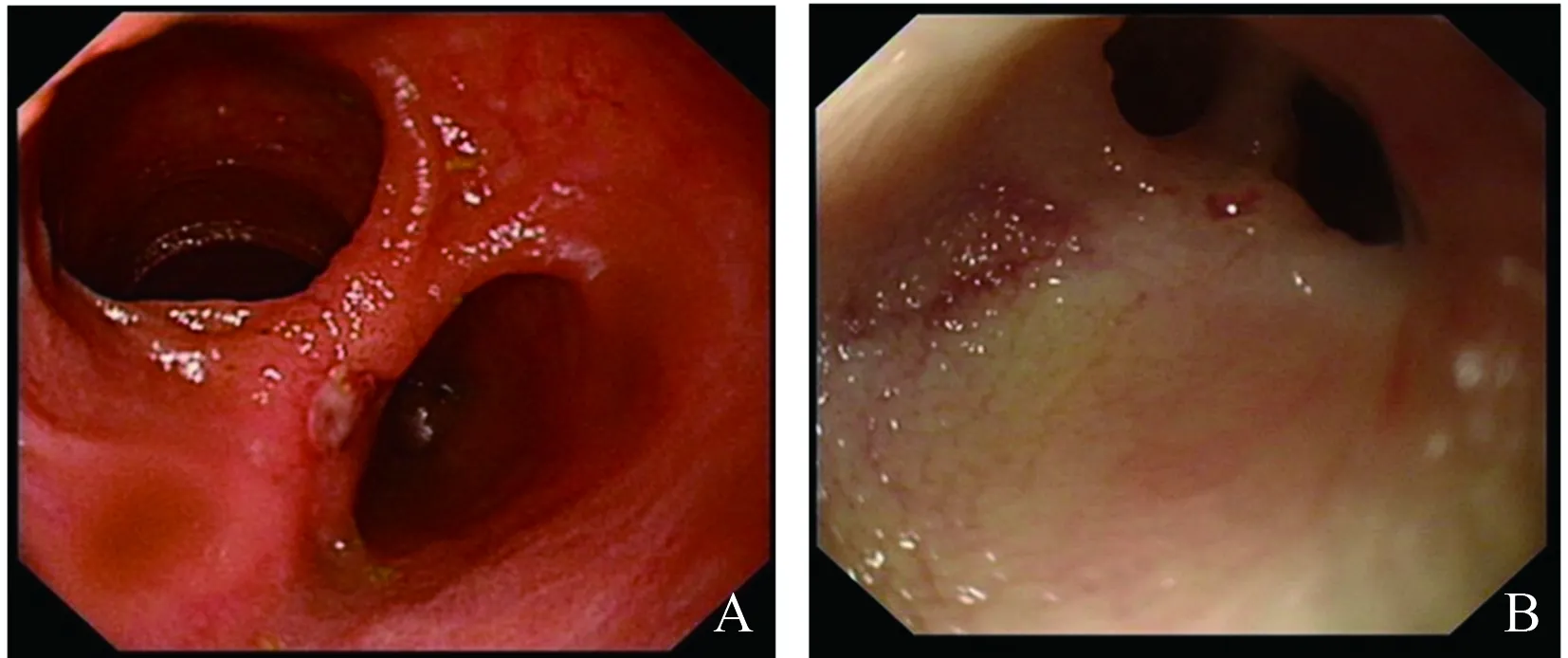
注:受检原因均为不明原因消化道出血,其中图A为小肠重复畸形伴溃疡出血,图B为小肠憩室内见血管断端。
2.4 并发症SBE检查后老年组2例患者出现轻度腹痛,排气后缓解,并发症发生率为3.3%;非老年组3例患者出现术后轻度腹胀,排气后缓解,1例患者出现吸入性肺炎,经抗感染治疗后好转出院,并发症发生率为2.7%。老年组并发症发生率略高于非老年组,但差异无统计学意义(P>0.05)。
3 讨论
传统诊疗方法如全消化道造影、血管造影等对小肠疾病的诊断率较低,但随着小肠镜、胶囊内镜的应用,小肠疾病的诊断率明显提高。虽然胶囊内镜可以实现对全小肠的检查,使小肠疾病的检出率大大提高,但无法确切定位,而且可视画面不清晰、不能活检和治疗操作[3-4]。小肠镜的应用是小肠疾病检查手段的突破性进展,2001年Yamamoto等[5]率先报道了DBE进行全小肠检查的研究,DBE图像清晰、操作精确,发现病变可以取活检、做标记,并且可以进行治疗,是一种可靠的小肠疾病诊治手段。SBE是在DBE的基础上改进而来的,2008年Tsujikawa等[2]报道了SBE对小肠疾病诊治的研究,SBE同样具有图像清晰、操作精确、可镜下治疗等优点,且与DBE相比,SBE操作更方便。有研究[6]表明,SBE的准备时间仅为1.5 min,而DBE的准备时间为8.3 min,这可能表明SBE的操作更为简单;此外,DBE由于要反复注气和放气的操作,有操作者出错的可能,一般需要2名医师操作;而SBE一般不会出错,只需要1名医师即可以操作[7]。
有研究表明,SBE对小肠疾病的诊断率为41%~73%[8-9],本研究中老年组患者小肠疾病的诊断率为46.7%,非老年组患者小肠疾病的诊断率为42.5%,与既往研究中小肠镜总体诊断率基本一致。本研究中老年组患者总体诊断阳性率略高于非老年组患者,但差异无统计学意义,与既往研究[10]结果一致。本研究中老年组患者及非老年组患者受检的主要原因均为不明原因消化道出血及腹痛。在不明原因消化道出血的诊断率方面,老年组患者(50.0%)略高于非老年组患者(42.4%),在腹痛诊断率方面老年组患者(60.0%)同样略高于非老年组患者(44.0%),但差异无统计学意义,可进一步扩大样本量研究,SBE在不明原因消化道出血及腹痛的老年患者中有一定的诊断优势。
本研究中,老年患者主要检出疾病为肿瘤性疾病、血管病变及炎症溃疡,检出肿瘤包括小肠腺癌、小肠间质瘤及淋巴瘤等。老年组患者肿瘤及血管病变的发生率略高于非老年组患者,但差异无统计学意义,非老年组患者炎症、溃疡的发生率显著高于老年组患者,与既往报道结果一致[11]。
随着现代社会的老龄化,老年患者甚至高龄患者的比例增加。老年患者器官的生理功能存在衰退情况,合并基础疾病如心血管疾病、肺部疾病、肿瘤等逐渐增加,老年患者对镇静、麻醉药处在高敏感性和低耐受性状态。在老年患者中,Byeon等[12]对167例75岁以上的患者进行了回顾性研究,97.2%的老年患者伴有其他系统疾病,如高血压、糖尿病、心血管疾病、卒中、慢性阻塞性肺疾病等,操作时间为(131±51)min。操作过程中有1.4%发生胰腺炎,1.4%出现了低氧血症,0.9%发生了吸入性肺炎,但通过保守治疗后均能解决。本研究中,对于所有患者进行充分的术前评估及术中监测,老年组60例患者均能耐受检查,无麻醉意外发生,且无出血、穿孔、心脑血管意外等严重并发症发生,只在非老年组患者中发生1例吸入性肺炎,经保守治疗后好转出院。在操作时间上,本研究老年组患者单次操作时间均值为76.9 min,非老年组单次操作时间均值为79.7 min,老年组对比非老年组操作时间无延长,两组差异无统计学意义。静脉全身麻醉下SBE检查在老年患者中无操作时间延长及并发症增多等风险,安全性良好。
我们对于老年患者进行检查时,尤其对伴有心肺疾病的老年患者进行全程静脉麻醉小肠镜检查时必须谨慎,把握好适应证,权衡利弊,在保证医疗安全的前提下进行。此外,由于老年患者所检出疾病多为肿瘤性疾病及血管性疾病,在行肠道准备时应警惕肠梗阻及出血发生,充分做好检查前准备。老年患者全身麻醉应在术中严密监测,包括:血压、脉搏、呼吸频率、心电图、血氧饱和度和意识水平等;术后待其完全清醒后观察有无并发症发生。
综上所述,SBE对小肠疾病诊断有重要的价值,尤其在腹痛及不明原因消化道出血的老年患者中有较高的检出率,老年患者检出小肠疾病多为小肠肿瘤及血管病变,且在老年患者的应用中有着良好的安全性,对老年患者小肠疾病的诊断具有较好的临床应用前景。

