835枚结直肠进展期腺瘤的病例资料特点及漏诊原因分析
谢 玲, 吴云林, 陈 平, 袁晓琴, 朱时燕, 忻笑容, 周郁芬, 蔡波尔, 贺 贇
上海交通大学医学院附属瑞金医院消化内科,上海 201801
结直肠癌是目前全世界范围内发病率较高的恶性肿瘤[1]。WHO的统计数据显示,2018年我国结直肠癌的标化发病率为23.7/10万人,高于世界平均水平[2]。结直肠腺瘤性息肉是最常见的结直肠癌前病变,研究表明,50%~70%以上的结直肠癌由腺瘤发展而来[3]。根据2006年美国《大肠息肉切除术后随访指南》[4],结直肠腺瘤性息肉又分为结直肠进展期腺瘤和结直肠非进展期腺瘤,其中满足以下任一条即为结直肠进展期腺瘤(advanced colorectal adenoma,ACA):(1)腺瘤直径≥10 mm;(2)绒毛状腺瘤(绒毛成分>25%);(3)为高级别上皮内瘤变。考虑到ACA的癌变率较高、易复发的特点,对其进行积极干预将会关系到患者本人、家庭未来及降低社会经济成本。本研究拟对835枚经病理确诊的ACA进行分析,通多观察比较患者的年龄、性别、检出ACA基数、大小、形态、位置、肠道准备情况,初步了解ACA特点,探讨ACA漏诊及再发的相关因素。
1 资料与方法
1.1 资料选取收集2012年1月至2017年12月在上海交通大学医学院附属瑞金医院北部院区因各种原因行结肠镜检查且经病理确诊为ACA,并进行治疗及随访的患者,分析其性别、年龄、检出ACA基数、大小、形态、位置、肠道准备等情况。记录第一次肠镜检查后至6个月内再次检查肠镜时,发现ACA的基数、大小、形态、位置、肠道准备情况;以及6个月后至第3年间在我院再次复查肠镜时又新发现的ACA基数、大小、形态、位置、肠道准备情况。本研究经过我院伦理委员会批准[(2017)瑞北伦审第(2)-1]。
1.2 排除标准(1)炎症性肠病;(2)结直肠癌及其术后;(3)家族性腺瘤性息肉病;(4)合并肠道结核,合并肠道淋巴瘤等血液系统疾病;(5)肠镜检查未能到达回盲瓣及不完整的结肠镜检查资料包括腺瘤大小、数目及组织病理学结果等;(6)Boston量表评分为0分(即无法观察到肠道黏膜者)。
1.3 方法
1.3.1 肠镜检查:所有患者均于检查或治疗前3 d开始无渣半流质饮食,并于肠镜检查前服用恒康正清(复方聚乙二醇电解质散)2包及便塞停(比沙可啶)2粒进行清洁肠道准备,术前使用山莨菪碱(654-2)肌肉注射解痉。采用FUJIFILM公司统一型号内镜,爱尔博高频电源、圈套器及相关的器械进行结肠镜检查及治疗。结肠镜检查及治疗均由2名同等年资及经验的消化内镜专家进行,退镜时间充分(均>6 min)。息肉的大小根据活检钳张开口径的大小(0.6 cm)来衡量;息肉部位按结直肠解剖结构分为左半结肠(直肠、乙状结肠、降结肠)和右半结肠(脾曲、横结肠、肝曲、升结肠及盲肠),判断息肉部位的方式根据肠道的解剖形态及退镜发现息肉时肠镜的插入长度确定。肠道准备情况以Boston量表[5]为判断标准。
1.3.2 术后病理:术后将息肉送病理检查,并记录内镜下表现。息肉形态使用山田分型。
1.3.3 漏诊及再发定义:漏诊息肉是指在一定时间内(本研究界定为6个月内)行2次结肠镜检查,第2次结肠镜检查中发现的息肉不在第1次切除息肉的部位;6个月后至3年内再次行肠镜检查,息肉发生在其他部位,组织病理类型与原来相同或不同为再发息肉。记录所有漏诊及再发息肉。
1.4 统计学处理采用SPSS 23.0软件包进行分析。采用χ2检验、Logistic回归分析ACA的一般情况、漏诊与再发。P<0.05为差异有统计学意义。
2 结果
2.1 ACA的特点分析本研究共纳入835枚ACA,其中来自≤60岁患者为375枚(44.9%),来自>60岁患者为460枚(55.1%);来自男性患者有622枚(74.5%),来自女性患者有213枚(25.5%)。基线肠镜检查中,检出单发ACA数为186枚(22.3%),多发ACA数为649枚(77.7%);<1 cm为41枚(4.9%),1.0~1.9 cm为667枚(79.9%),2.0~2.9 cm为108枚(12.9%),≥3 cm为19枚(2.3%)。形态分型中,采取山田分型法[6],山田Ⅰ型为283枚(33.9%),山田Ⅱ型为340枚(40.7%),山田Ⅲ型为66枚(7.9%),山田Ⅳ型为146枚(17.5%)(见图1)。位于左半结肠的有545枚(65.3%),位于右半结肠的有290枚(34.7%)。
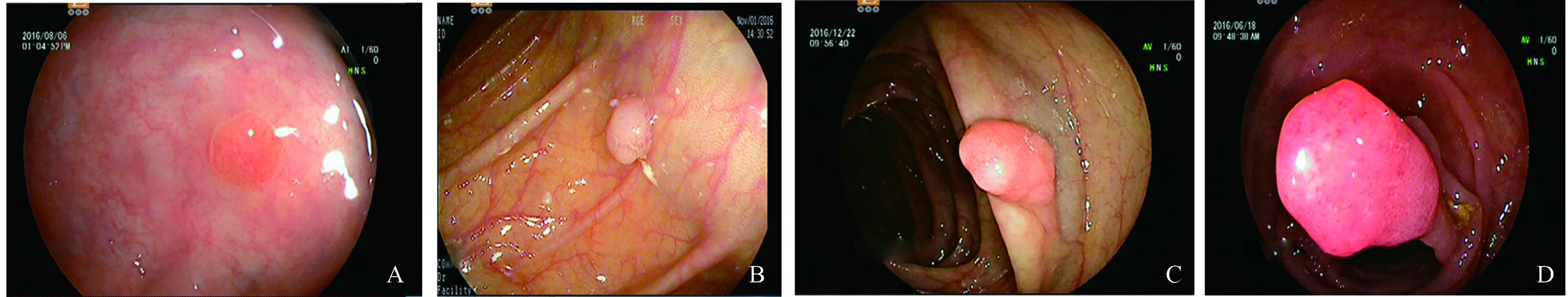
注:A:山田Ⅰ型;B:山田Ⅱ型;C:山田Ⅲ型;D:山田Ⅳ型。
肠道准备情况为Boston分级1分的患者共检出ACA 34枚(4.1%),2分的患者共检出ACA 85枚(10.2%),3分的患者共检出ACA 716枚(85.7%)。门诊肠镜发现ACA共222枚(26.6%),住院肠镜发现ACA共613枚(73.4%)。行麻醉肠镜检查发现ACA共303枚(36.3%),非麻醉肠镜检查发现ACA共532枚(63.7%)。
2.2 中青年ACA漏诊及再发ACA的特点分析收集中青年漏诊ACA及再发ACA性别、检出基数、大小、形态、位置、肠道准备的信息。结果显示,漏诊ACA与未漏诊ACA中性别、肠道准备是否充分(Boston评分)差异有统计学意义;再发ACA与未再发ACA中性别比较,差异有统计学意义(见表1~2)。

表1 中青年患者漏诊ACA的特点分析[例数(%)]
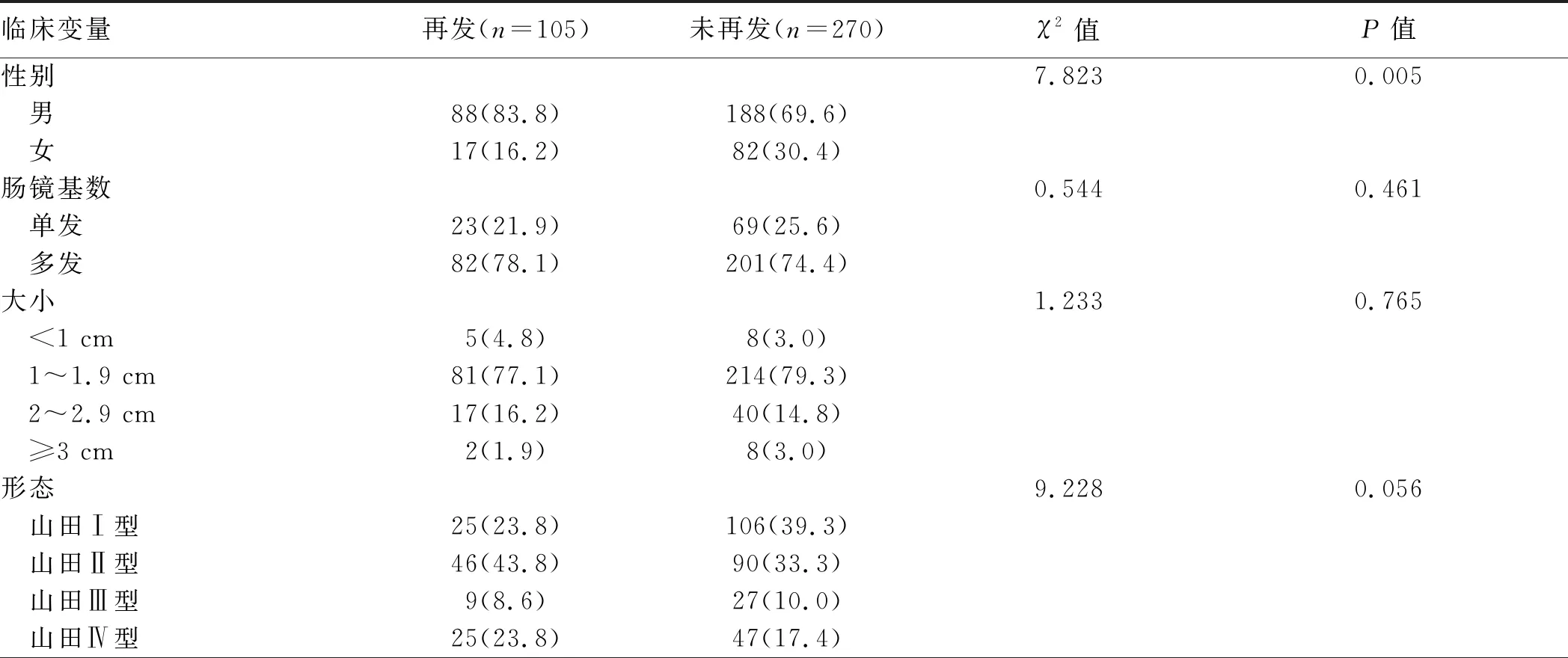
表2 中青年患者再发ACA的特点分析[例数(%)]

续表2
2.3 老年ACA漏诊及再发ACA的特点分析收集老年漏诊ACA及再发ACA性别、检出基数、大小、形态、位置、肠道准备的信息。结果显示,老年漏诊ACA与非漏诊ACA中性别、基数、形态、肠道准备是否充分(Boston评分)差异有统计学意义;再发ACA与未再发ACA中性别比较,差异有统计学意义(见表3~4)。
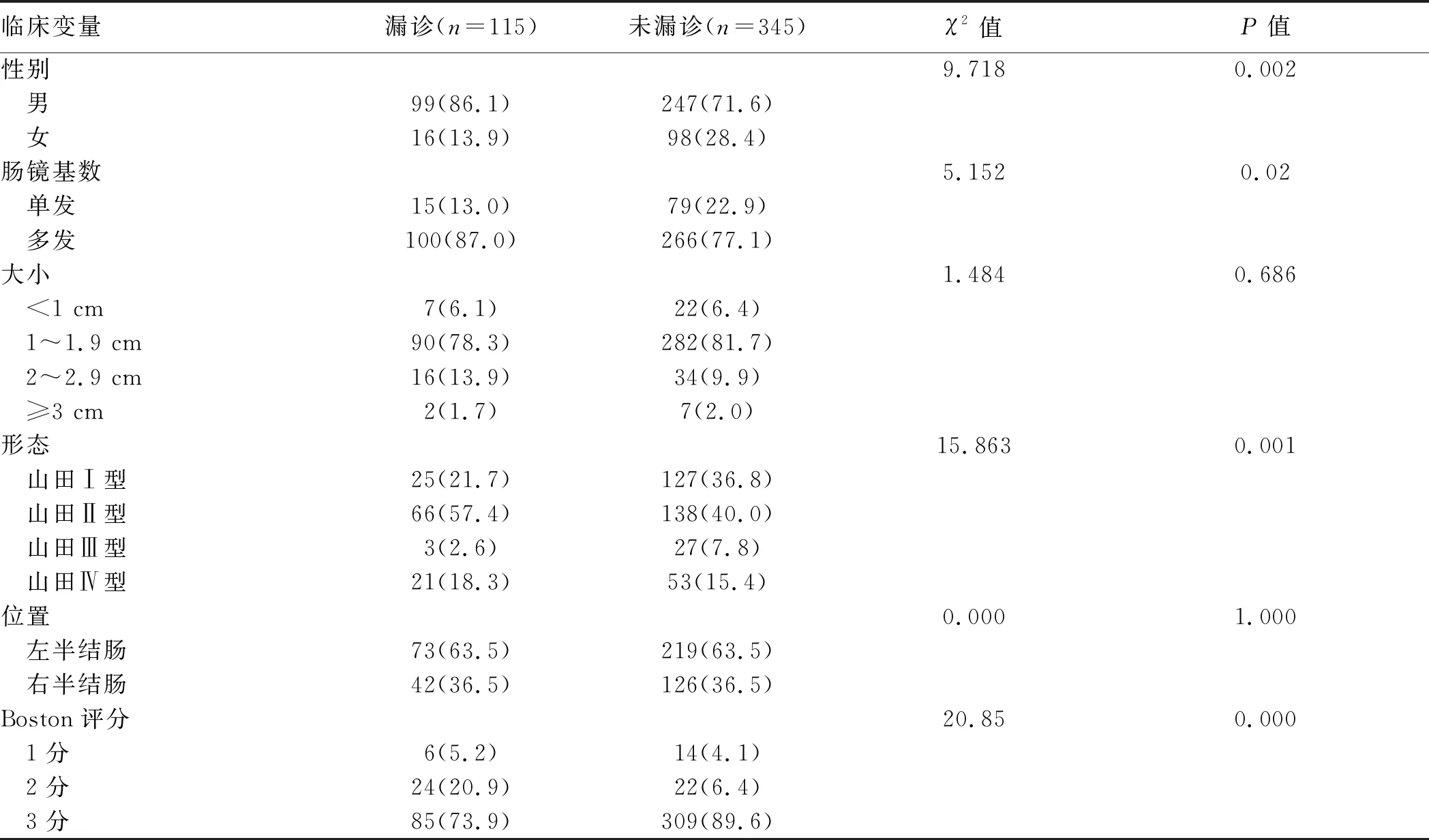
表3 老年患者漏诊ACA的特点分析[例数(%)]

表4 老年患者再发ACA的特点分析[例数(%)]
2.4 ACA的漏诊、再发及相关因素分析对于ACA的漏诊与再发相关各个因素进行Logistic回归分析,结果显示,对漏诊ACA有影响的因素包括患者年龄、性别、Boston评分,老年、男性、肠道准备差是影响ACA漏诊的独立危险因素。而男性是影响ACA再发的独立危险因素(见表5)。
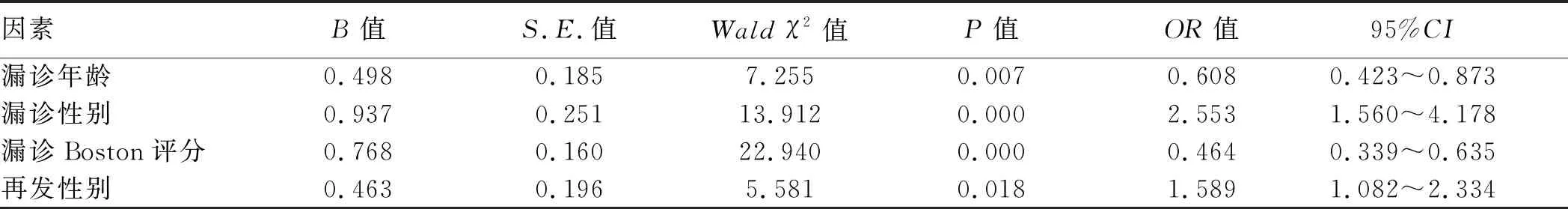
表5 Logistic回归分析结果
3 讨论
ACA越来越受到人们的重视,除了它的高恶变率外,还可能由于它的高发病率,有研究数据提示,在50~75岁无症状人群中的ACA的发生率是9.6%[7],在内镜阴性的患者中,3年及5年后随访中ACA的发生率分别为0.9%和1.1%。目前,男性、高龄是ACA的独立性的危险因素[8-9]。由于肠镜的普及,越来越多的中青人接受肠镜检查。结肠镜检查是最有效的结肠癌筛查策略[10]。
高质量的结肠镜检查能最大限度地防治结直肠癌的发生。低质量的肠道准备会降低结肠镜检查的效果,会降低ACA的检出率[11]。2012年美国结肠直肠癌工作组曾出过指南,建议有ACA治疗史患者每隔3年接受一次肠镜检查,建议大多数肠道准备不良的患者在1年内重复检查[12]。该指南建议,充分肠道准备的目标是发现>0.5 cm的息肉。若患者肠道准备较差,及早尽快复查肠镜[13]。
有研究显示,在肠道准备不理想的患者中,首次结肠镜检查时就发现ACA预示着重复结肠镜检查时会发现漏诊的其他ACA。肠道准备欠佳不仅减弱结肠镜检查的保护作用,还可能导致额外的检查。这会增加医疗费用[14]。
本研究中,肠道准备欠佳是ACA漏诊的危险因素,漏诊因素与腺瘤大小、位置、基线肠镜发现的ACA数量差异无统计学意义,首先考虑我们研究的样本量相对较小,可能导致这种统计结果无差异,需继续扩大样本量。其次,在临床工作中,考虑到肠道准备工作极需患者配合,对于便秘者、阅读障碍人士、视力欠佳者、高龄、男性患者等,可给予口头或电话回访,具体指导肠道准备,争取利用有限的医疗资源,使患者的肠道准备更清洁,降低ACA的漏诊。
本研究对ACA漏诊影响因素的研究表明,老年是一个独立的危险因素,这与之前的研究结果一致[15]。考虑有以下原因:(1)随着患者年龄的增长,患者基础疾患增多,增加肠镜检查风险及难度,从而增加息肉漏诊的风险;(2)老年患者结肠憩室发病率较高,ACA可藏于憩室中,发现较困难;(3)老年人腹腔手术史概率较大,术后肠管走行改变或肠管粘连形成锐利的角度,增加肠镜检查的难度(肠镜不易通过或在退镜过程中不易控制内镜退镜速度及观察部位),导致了患者结肠镜检查中漏诊概率增加[16]。本文中,ACA在男性患者的漏诊率较高,但查找国内外文献未见相关机制报道,吴进峰等[17]也提出了息肉的漏诊与性别有关,男性明显高于女性,但也未详述具体原因;季大年等[18]考虑我国女性体型较男性瘦小,相对于男性结肠长度较短,且较直,因此在肠镜检查上能发现更多的息肉。但无论如何,目前原因尚需进一步更加严格的临床研究。
男性患者是ACA的再发危险因素,考虑:(1)女性体内的雌激素及孕激素水平较男性高,而雌激素及孕激素有一定的抗肿瘤效果,所以ACA的发生发展在此内环境中较为困难,就减少了再发情况[19]。(2)生活方式的改变(如久坐不动的生活),饮食(和蔬菜相比会消耗更多的红肉)、吸烟、肥胖等大肠肿瘤发生、发展的危险因素在男性明显多于女性[20]。
总之,本研究总结了835枚不同年龄组ACA的特点,并分析了ACA的漏诊因素包括了老年、男性、肠道准备差,而ACA的再发因素提示了男性为其危险因素。这有利于指导老年男性ACA患者结肠镜的复查时间,反复嘱咐肠道清洁准备事宜,仔细认真的完成全结肠镜检查,降低漏诊率,制定预防方案,改善生活质量。在男性ACA中,建议更严格、健康生活方式,制定个体化的随访计划。

